幕下非中线髓母细胞瘤的MRI表现及误诊分析
2022-03-29党进军卞冰阳黄聪张鑫馨江桂华王宇军
党进军,卞冰阳,黄聪,张鑫馨,江桂华,王宇军
1.定西市第二人民医院放射科,甘肃 定西 743000;2.吉林大学第一医院放射科,吉林 长春 130000;3.中国人民解放军联勤保障部队第九二六医院放射科,云南 开远 661699;4.广东省第二人民医院放射科,广东 广州 510000;5.浙江省立同德医院放射科,浙江 杭州 310012;*通信作者 黄聪 286274739@qq.com
髓母细胞瘤(medulloblastoma,MB)是儿童最常见的恶性肿瘤,占颅内肿瘤的1.74%~6.00%,占儿童颅内肿瘤的15%~25%[1],主要起源于胚胎残余组织,2016年WHO中枢神经系统肿瘤分类中归为胚胎性肿瘤,WHO Ⅳ级[2]。MB好发于儿童小脑蚓部,非中线MB好发于成人,多位于小脑表面或桥小脑角区,其影像表现与典型MB不同,因此常误诊为脑膜瘤、神经鞘瘤或淋巴瘤等。本研究拟分析幕下非中线MB的临床及MRI资料,分析误诊原因。
1 资料与方法
1.1 研究对象 收集2014年1月—2021年1月定西市第二人民医院、吉林大学第一医院及中国人民解放军联勤保障部队第九二六医院经病理证实的9例幕下非中线MB的临床、MRI及病理资料。纳入标准:①经手术病理证实为MB;②病灶发生于幕下非中线区;③术前行MRI平扫、扩散加权成像(DWI)及增强检查。排除病理证实为MB但发生于中线区域的病例。
1.2 检查方法 MRI平扫、DWI及增强扫描采用Siemens 1.5T和3.0T MR扫描仪,标准头颅线圈。常规行轴位T1WI、T2WI、液体衰减反转恢复序列(fluid attenuated inversion recovery,FLAIR)及DWI检查。扫描参数:T1WI:TR 400 ms,TE 8~20 ms;T2WI:TR 5 000 ms,TE 80~130 ms;T2 FLAIR:TR 5 500 ms,TE 93 ms;DWI:TR 4 000 ms,TE 94 ms,b值取1 000 s/mm2;视野230 mm,层厚5 mm,间隔2.5 mm。增强扫描经肘静脉注射对比剂钆喷酸葡胺,剂量0.1 mmol/kg,行轴位、冠状位及矢状位扫描,轴位及冠状位扫描层厚5 mm,矢状位扫描层厚2.5 mm。
1.3 图像分析 由2名放射科高年资医师分析患者临床资料及MRI资料,记录患者性别、年龄及临床表现。MRI资料主要记录病灶形态、大小、部位、信号、边界、瘤周水肿及强化情况。由1名技师测量表观扩散系数(ADC):感兴趣区选取实性区域不同位置测量3次,取平均值。
2 结果
2.1 临床资料 9 例患者年龄19~36 岁,平均(26.3±5.8)岁;男6例,女3例,男女比为2∶1。临床表现:发生于桥小脑角区主要表现为听力下降、面部麻木;发生于小脑半球主要表现为头晕、头痛,部分合并行走不稳。
2.1 肿瘤部位、形态大小及边界 9例患者中,2例发生于桥小脑角区(1例左侧,1例右侧),7例发生于小脑半球(左侧4例,右侧3例)。肿瘤位于桥小脑角区多为半圆形,以蝶骨嵴为宽基底,边界清晰(图1);肿瘤位于小脑半球多呈类圆形或分叶状肿块,且肿块均位于脑表面,边界清晰(图2)。

图1 男,23岁,术前误诊为脑膜瘤。A、B.轴位T1WI及T2WI示左侧CPA区肿块(箭),以蝶骨嵴为宽基底,边界清晰,T1WI呈低信号,T2WI呈稍高信号,边缘见小囊变区;C.轴位T2 FLAIR示肿块呈等信号,瘤周轻度水肿(箭);D.DWI病灶呈不均匀高信号(箭);E.轴位T1WI增强扫描示病灶不均匀中度强化,可见脑膜尾征(箭)
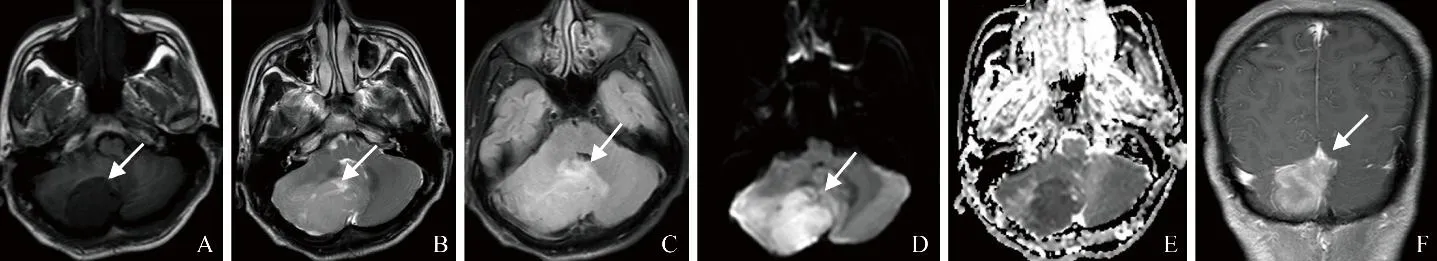
图2 男,31岁,术前误诊为淋巴瘤。A、B.轴位T1WI及T2WI示右侧小脑半球表面实性肿块(箭),边界清晰,T1WI呈低信号,T2WI呈稍高信号,内部见裂隙状囊变区;C.轴位T2 FLAIR示病灶呈稍高信号,周围中度水肿带(箭);D.轴位DWI示病灶呈高信号(箭);E.轴位ADC图示病灶呈低信号;F.冠状位T1WI增强扫描示病灶呈不均匀明显强化,累及邻近小脑幕(箭)
2.2 肿瘤信号特点及强化方式 与脑皮质信号相比,2例位于桥小脑角区,T1WI呈低信号(图1A),T2WI呈稍高信号(图1B),T2 FLAIR呈等/稍高信号(图1C),增强扫描呈不均匀轻中度强化,1例可见脑膜尾征(图1E),肿瘤边缘可见小囊状或条状囊变区,T2 FLAIR呈稍低信号,增强扫描未见强化;2例瘤周见轻度水肿带,邻近脑实质受压变形,四脑室受压变窄。7例位于小脑半球,T1WI呈低信号(图2A),T2WI呈稍高信号(图2B),T2 FLAIR呈等/稍高信号(图2C),增强扫描呈片状不均匀明显强化,多以外周强化明显(图2F);肿瘤边缘可见小囊状或条状囊变区,T2 FLAIR呈稍低信号,增强扫描未见强化;7例瘤周均可见中度以上水肿带,邻近脑实质部分层面表现为受压变形,四脑室受压变窄。9例均行DWI检查,实性部分呈高或稍高信号(图1D、图2D),ADC图呈低信号(图2E),ADC值为(0.594±0.011)×10-3mm2/s,囊变区ADC图呈高信号。9例幕下非中线MB的MRI表现见表1。
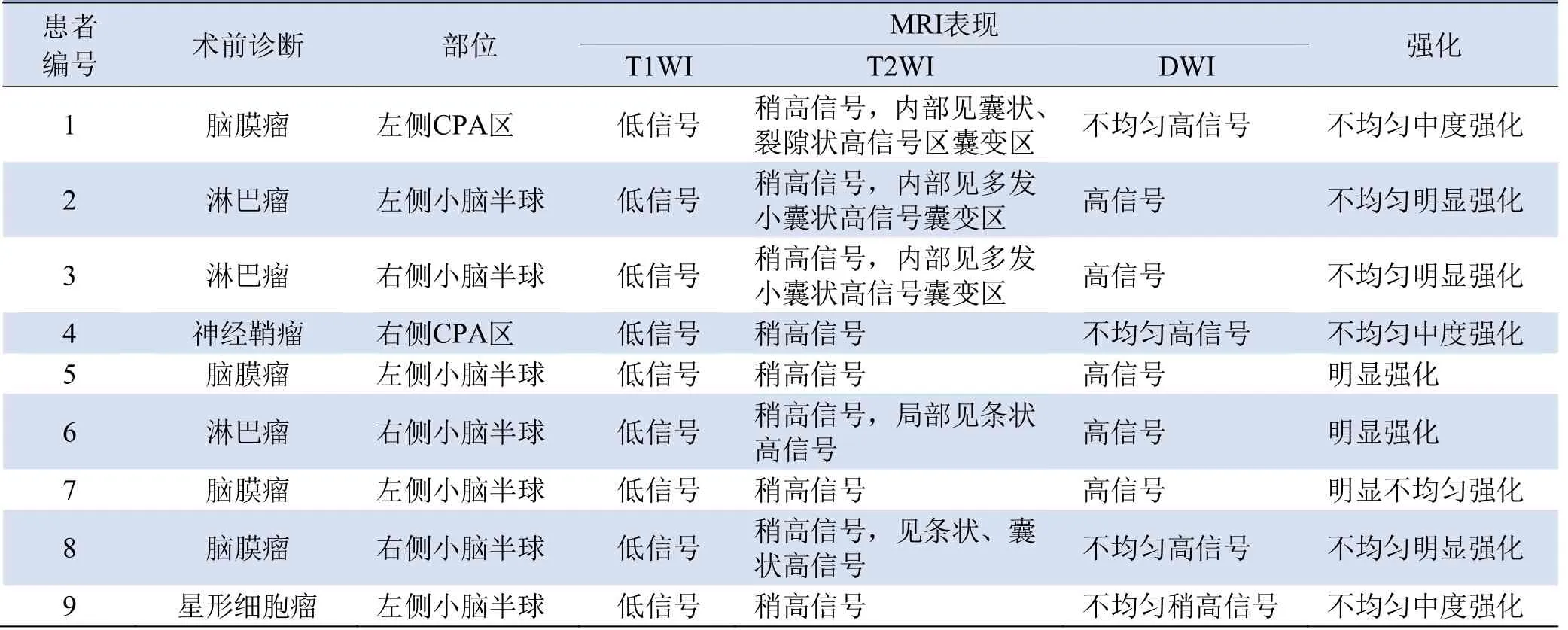
表1 9例幕下非中线MB的MRI表现
2.3 术前诊断及术后病理 9例术前均误诊,4例误诊为脑膜瘤,1例误诊为神经鞘瘤,3例误诊为淋巴瘤,1例误诊为星形细胞瘤。9例术后均证实为MB,大体呈灰白色、灰红色肿块,镜下肿瘤细胞排列紧密,瘤细胞大小一致,胞质少,细胞核呈圆形或类圆形,部分细胞呈不典型菊形团排列,局部区域见坏死,部分瘤细胞内可见纤维组织增生。
3 讨论
3.1 幕下非中线MB概述 MB是儿童后颅窝最常见的肿瘤,好发于10岁以下儿童,5~7岁为发病高峰,男性较女性多见,约为4∶1,90%以上的儿童好发于小脑蚓部和四脑室顶部,易经脑脊液转移。成人MB较儿童MB少见,好发于中青年,发病高峰年龄为21~40岁,50岁以上较为罕见,成人MB主要好发于小脑(91.6%),脑干(3.2%)、大脑(2.2%)、脑室(1.8%)较少见[3]。其好发部位明显不同主要是由于起源不同,目前多数学者认为儿童MB起源于四脑室后顶部残余的髓帆细胞神经上皮细胞,成人MB则起源于髓帆细胞随年龄增长放射状向上向外移行而成小脑的颗粒细胞[4-5]。本组病例年龄、男女比例和发病部位均与文献报道相符[5-6]。
3.2 幕下非中线MB的MRI特点 中线MB主要表现为小脑蚓部前凸的实性肿块,填充四脑室,脑脊液多位于病灶前缘,称为脑脊液半月征,T1WI多呈低信号,T2WI多呈稍高信号,内部可见小囊变区,DWI呈高信号,ADC图呈低信号,增强扫描强化方式多样,可呈轻度强化或不均匀明显强化。本组幕下非中线MB主要表现为桥小脑角或小脑半球实性肿块,边缘可见条状、囊状囊变区,桥小脑角区肿块以蝶骨嵴为基底,小脑半球肿块多位于小脑表面,似脑外肿瘤,T1WI呈低信号,T2WI呈稍高信号,DWI呈稍高/高信号,ADC图呈低信号,增强扫描以不均匀中重度强化为主,瘤周均可见水肿带。
既往报道幕下非中线MB的MRI特点[5-8]主要包括,①发病年龄及部位:中线MB好发于儿童,非中线MB好发于青年。幕下非中线MB好发于小脑半球表面,似脑外肿瘤,多累及邻近脑膜或小脑幕,部分层面可见邻近脑实质受压而呈黑线征。②信号特点:非中线MB多为实性肿块,信号相对均匀,T1WI呈低信号,T2WI呈稍高信号,T2 FLAIR呈等/稍高信号,推测主要是由于小圆细胞类肿瘤细胞密度增高,细质少而细胞核较大,水含量较低。DWI呈高信号,其原因主要是由于肿瘤细胞由排列紧密的小圆细胞构成,细胞核与细胞质比例较大,导致水分子扩散受限。既往研究报道ADCmin阈值为0.66×10-3mm2/s时,诊断MB的准确率达93.2%[9]。本组9例DWI呈高信号,ADC图呈低信号,ADC值(0.594±0.011)×10-3mm2/s,与既往报道[10]相符。此外,病灶内部可见裂隙状、条状或小囊状囊变区,推测这是成人MB的重要征象[8]。本组9例均可见此征象,对于非中线MB的诊断有一定提示意义。③强化方式:中线MB多为明显强化或无/轻度强化,而非中线MB强化方式多样,肿瘤部位及强化方式与目前的分子分型之间存在相关性[11-12],无翅型MB多发生在小脑脚/桥小脑角,音猬因子肿瘤多发生于小脑半球,MB分子亚型的第3组和第4组肿瘤则位于中线,占据第四脑室,第3组肿瘤边界不清,强化不明显,第4组MB增强无或轻度强化。本组2例发生于桥小脑角区呈不均匀轻中度强化,内部见条状、条片状明显强化区,1例可见脑膜尾征;7例发生于小脑半球主要呈不均匀明显强化,强化区域多位于病灶外周,与既往报道[11]相符。④瘤周水肿:中线MB瘤周多无水肿,而非中线MB水肿较为常见,本组9例瘤周均可见水肿带,2例为轻度水肿,7例为中度水肿,与既往报道不符[13],推测其原因是病灶多位于小脑表面,与邻近的静脉窦关系密切,导致静脉回流受阻。⑤功能磁共振:MB的磁共振波谱(MRS)检查中可见明显升高的氨基乙磺酸峰[14-15],对于其与幕下其他肿瘤的鉴别诊断有一定意义,但本组病例均未做MRS检查,其准确性有待进一步研究。
3.3 误诊分析及鉴别诊断 本组2例位于桥小脑角区,1例累及邻近脑膜出现脑膜尾征,术前误诊为脑膜瘤,尽管发现脑膜尾征,但病灶整体强化程度低于脑膜瘤,有文献[16]报道脑膜瘤ADC值为(0.89±0.12)×10-3mm2/s,而MB的平均ADC值明显低于脑膜瘤,以此可以鉴别。1例累及内耳道,因此术前诊断为常见的神经鞘瘤,未仔细分析病灶信号及强化情况,临床影像诊断思维较局限。桥小脑角区神经鞘瘤多为听神经鞘瘤或三叉神经鞘瘤,首先内耳道/迈克尔腔扩大,存在听神经及三叉神经改变,肿块T2WI信号偏高且不均匀,内部多见较大的囊变,增强扫描明显不均匀强化,而MB表现为实性肿块伴小囊变,T2WI呈稍高信号,DWI呈高信号,增强扫描多为轻中度强化。
7例发生于小脑半球的MB中,3例误诊为淋巴瘤。淋巴瘤约60%~80%位于幕上,后颅窝不常见,且病灶位置一般较深,T1WI呈等/低信号,T2WI呈均匀等/高信号,DWI呈稍高或高信号,常均匀增强,可见“尖角征”“脐凹征”“握拳征”等典型征象,灌注加权成像呈低灌注,MRS可见乳酸和脂峰[17-18],而MB多位于脑表面,强化不均匀,胆碱峰明显升高,萘乙酸峰降低。
3例误诊为脑膜瘤,主要是由于病灶宽基底紧贴邻近小脑表面或小脑幕,部分层面可显示脑实质受压改变,定位不准。非中线MB多起源于脑表面,脑膜瘤起源于蛛网膜颗粒细胞,邻近脑膜增强后明显强化,常见典型脑膜尾征,DWI可呈高信号或低信号,MRS显示胆碱峰升高,萘乙酸峰缺失,因此当两者常规扫描信号类似时,可补充DWI和MRS检查,为鉴别诊断提供更多可靠信息。
1例误诊为星形细胞瘤,主要是由于主观认识不足、缺乏经验导致误诊。幕下毛细胞星形细胞瘤多见,多见于儿童,表现为大囊小结节肿块,结节明显强化,多无瘤周水肿[19]。MB多为实性肿块伴小囊变,不均匀强化,DWI呈高信号。
总之,非中线MB好发于青年,表现为小脑半球脑表面实性肿块,信号相对均匀,内部见裂隙状、小囊状囊变区,DWI呈高信号,ADC值较低,增强扫描多为不均匀明显强化,瘤周水肿常见,在鉴别诊断中需考虑本病的可能。
