经皮氧分压/经皮二氧化碳分压比值联合乳酸检测对脓毒性休克患者预后的评估价值
2022-03-29余旭
余旭
脓毒症已被列为全球卫生重点疾病之一,死亡率较高[1]。早期识别死亡相关危险因素是提高脓毒症生存率的关键因素。许多生物学指标与预测脓毒症预后相关,如PLT计数、凝血指标等,但临床使用价值还需进一步验证[2-4]。乳酸(Lac)是临床上指导液体复苏的常用指标,不仅可反映组织的低灌注情况,还与患者预后相关,近65%的脓毒性休克患者存在高乳酸血症[5]。在脓毒性休克24 h后,出现高乳酸血症的患者却并不一定存在组织缺氧,因此寻找氧代谢指标与Lac联合检测预测脓毒性休克患者预后可能具有一定临床价值。经皮氧分压/经皮二氧化碳分压比值(PtcO2/PtcCO2)可反映局部组织的灌注和氧分压,但在脓毒症中研究较少,本文将Lac联合PtcO2/PtcCO2检测,评估其对脓毒性休克患者28 d死亡的预测价值。
对象与方法
1.对象:收集2018年1月~2020年8月我科收治入重症监护病房(ICU)的脓毒性休克患者103例,其中男62例,女41例,年龄42~64岁,平均年龄(54.9±7.4)岁。根据28 d生存情况将其分为存活组(80例)和死亡组(23例)。纳入标准:(1)符合《中国脓毒症/脓毒性休克急诊治疗指南(2018)》[6]中关于脓毒性休克的诊断;(2)接受6 h集束化液体复苏。排除标准:(1)存在肝肾功能严重障碍;(2)妊娠;(3)临终状态;(4)中途放弃治疗。本研究经我院伦理委员会审核批准(审批号:20171207),所有患者均知情同意并签署知情同意书。
2.方法
(1)一般资料和临床资料收集:入院时收集患者的一般资料(性别及年龄)及临床资料[感染部位、序贯器官衰竭(SOFA)评分、急性生理与慢性健康状况Ⅱ(APACHE Ⅱ)评分、血红蛋白(Hb)、血肌酐]。
(2)液体复苏治疗:所有患者均接受心电监护和中心静脉置管,监测平均动脉压(MAP)和中心静脉压(CVP),确诊脓毒性休克后立即给予液体复苏和抗生素治疗,根据患者情况给予机械通气、血管活性药物等支持治疗。6 h液体复苏目标:(1)CVP为8~12 mmHg,伴有机械通气、腹压高和心室舒张功能障碍者CVP为12~15 mmHg;(2)尿量≥0.5 ml·kg-1·h-1;(3)MAP≥65 mmHg;(4)中心静脉氧饱和度≥70%或混合静脉氧饱和度≥65%。达到以上目标即视为液体复苏成功。收集患者接受治疗的情况,包括机械通气、肾脏替代治疗、糖皮质激素治疗、去甲肾上腺素(NE)用量、6 h补液量、6 h血肌酐清除率、ICU住院时间和液体复苏成功情况。收集患者液体复苏前及复苏6 h后的血流动力学和氧代谢参数,包括MAP、CVP、氧合指数(PaO2/FiO2)、Lac和PtcO2/PtcCO2。

结 果
1.两组患者一般资料、临床资料及接受治疗情况比较:死亡组SOFA评分、APACEⅡ评分、血肌酐水平、机械通气和肾脏替代治疗患者比例、6 h补液量均高于存活组,6 h血肌酐清除率和液体复苏成功率均低于存活组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者一般资料、临床资料及接受治疗情况比较
2.两组患者液体复苏前后血流动力学和氧代谢参数比较:液体复苏后死亡组MAP、PaO2/FiO2和PtcO2/PtcCO2均低于存活组,CVP和Lac水平均高于存活组,组间比较差异有统计学意义(P<0.05)。见表2。
表2 两组患者液体复苏前后血流动力学和氧代谢参数的比较
3.液体复苏前后影响患者死亡的相关因素分析:对结果2中液体复苏前后血流动力学和氧代谢参数进行Cox多因素回归分析结果显示,液体复苏前后Lac和PtcO2/PtcCO2均与患者死亡相关,Lac为患者死亡的独立危险因素,PtcO2/PtcCO2为患者死亡的独立保护因素(P<0.05)。见表3。

表3 液体复苏前后影响患者死亡的相关因素分析
4.液体复苏前后Lac和PtcO2/PtcCO2预测患者死亡的临床价值:液体复苏前二者联合检测AUC均高于Lac(Z=3.102,P=0.008)和PtcO2/PtcCO2(Z=4.652,P<0.001)单独检测。液体复苏后二者联合检测的AUC均高于Lac和(Z=5.341,P<0.001)PtcO2/PtcCO2(Z=5.624,P<0.001)单独检测。液体复苏后二者联合检测的AUC高于复苏前(Z=2.301,P=0.012)。见图1和表4。

表4 液体复苏前后Lac和PtcO2/PtcCO2预测患者死亡的ROC曲线特征
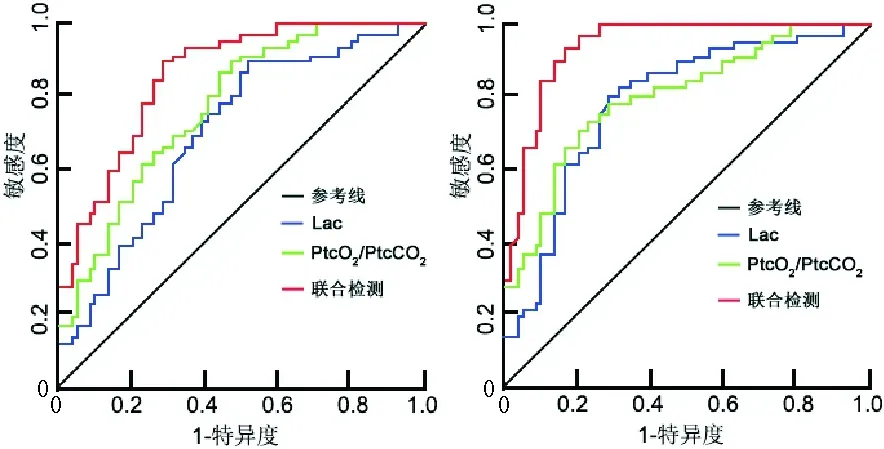
图1 液体复苏前后Lac和PtcO2/PtcCO2预测患者死亡的ROC曲线
讨 论
脓毒性休克是重症医学面临的一大难题,随着社会人口结构变化、侵入性医疗操作增加及肿瘤发病率上升等,脓毒症的发病率逐年增加,全球每年有数百万新诊断的脓毒性休克患者,超过25.0%的患者最终死亡[7]。我国脓毒症发病率的研究主要以ICU患者为主,在一项纳入全国44家医院ICU相关数据的综合报告显示,脓毒症的发病率为20.6%,病死率为35.5%,而严重脓毒症的病死率高于50.0%[8]。我国一项脓毒症流行病学调研结果显示,2015年全国脓毒症的病死率占总病死率的12.6%[9]。另一项研究结果显示,严重脓毒症的病死率高达36.6%[10]。以上数据均显示出脓毒症的高死亡率,因此早期识别脓毒症并给予积极的治疗具有重要的临床价值。近年关于脓毒症的治疗指南在不断更新,但其中心关注点始终为有效的抗菌药物治疗,但存在病原学培养耗费时间长的缺点,因此大多仍通过炎症指标的检测评估患者病情。
Lac是无氧代谢的直接副产物,在脓毒症和败血性休克患者中,动脉低血压、微循环功能障碍和外周组织氧吸收减少等均可导致Lac产量增加和清除率降低,进而导致Lac中毒。根据定义,脓毒性休克患者的血清Lac水平≥4 mmol/L是严重脓毒症的指标。Lac水平可反映重症肺炎的治疗效率,在Lac指导下的液体复苏治疗可有效改善患者的病死率[11-12]。因此,对脓毒性休克患者建议行Lac测定。在本研究中,液体复苏前死亡组的Lac水平明显高于存活组,经过液体复苏治疗后两组患者的Lac水平均有明显降低,但死亡组Lac水平仍高于存活组。值得注意的是死亡组经过液体复苏治疗后Lac水平仍>4 mmol/L,说明组织仍存在灌注不足。早期的集束化治疗旨在改善全身的组织灌注,但大循环血流动力学正常后,微循环障碍还可能持续存在,PtcO2和PtcCO2可以持续、无创地监测、反映局部的微循环状态。有研究显示PtcO2、PtcCO2可预测危重患者组织缺氧和血流动力学休克[5]。另有研究显示PtcO2/PtcCO2为反映脓毒性休克患者缺氧的灵敏指标,且与患者液体复苏时的变化趋势一致[13]。本研究结果显示,死亡组患者液体复苏前PtcO2/PtcCO2水平低于存活组,PtcO2/PtcCO2水平降低可能是PtcO2水平降低、PtcCO2水平增加导致,脓毒性休克期组织呈缺氧状态,氧耗降低,CO2产量增加,说明死亡组缺氧状态较存活组更严重,此研究结果与Weil等[14]的研究结果一致。有研究对重创患者持续监测PtcO2和PtcCO2水平,最终显示PtcO2/PtcCO2>3的患者预后良好[15]。以上结果均表明PtcO2/PtcCO2是一种简便的可反映患者微循环的检测方法,且对患者的预后有一定的预测价值。本研究中Cox多因素回归分析结果显示,液体复苏前后Lac和PtcO2/PtcCO2均为影响患者预后的独立影响因素,两者联合检测对脓毒症预后的预测价值高于单独检测,另外发现液体复苏后两者联合检测对脓毒症的预测价值高于液体复苏前,因此对于液体复苏6 h后Lac≥3.6 mmol/L、PtcO2/PtcCO2≤2.5的患者应更加关注微循环的改善。
APACHEⅡ评分和SOFA评分均为危重患者病情严重程度的评估方法,客观实用,但均由多项指标组成,与Lac和PtcO2/PtcCO2两个指标相比较更为繁琐。一项研究结果显示,24 h乳酸清除率和24 h Lac水平均为脓毒性休克患者存活的独立危险因素,且其危险性高于APACHE Ⅱ评分和SOFA评分[16]。在本研究中Lac亦为脓毒性休克患者死亡的危险因素,且治疗后Lac与PtcO2/PtcCO2两个指标联合检测对脓毒性休克患者死亡的预测价值较高,具有一定的临床意义。
综上,液体复苏6 h后Lac、PtcO2/PtcCO2水平对脓毒症的预后有一定的预测价值,对于Lac≥3.6 mmol/L、PtcO2/PtcCO2≤2.5的患者应更加关注微循环改善,通过积极干预改善患者的预后。但本研究仅为单中心研究,样本量小,后续有待开展多中心、大样本研究对本结论作进一步的验证。
