血清IL-23、TNF-α表达与溃疡性结肠炎患者中医辨证分型及病变程度的相关性
2022-03-25蒋银芬周燕
蒋银芬,周燕
溃疡性结肠炎(UC)是一种炎症性肠病。临床表现为腹泻、粘液脓血便、腹痛等。其发病机制尚不完全明确,但常见的病因是个体易感性、肠道菌群及黏膜免疫,这三种病因的相互作用导致UC的发生[1]。此病多发于中青年人群,性别差异不明显。根据临床症状的不同,中医可归为“痢疾”“腹泻”等范畴[2]。细胞因子作为细胞间的信号转导分子,介导免疫和炎症反应。根据其功能的不同,可分为促炎细胞因子和抗炎细胞因子,如果两种细胞因子之间的平衡被打破,UC就会被触发[3]。通过对不同细胞因子的检测,对UC的病因逐渐明确和治疗提供新的参考[4]。IL-23在UC的发生发展中起着重要作用,主要由活化的单核-巨噬细胞和B淋巴细胞产生,其能促进T淋巴细胞和辅助细胞产生重组人干扰素γ和IL-12,与炎症反应存在紧密的联系[5]。TNF-α与UC的发生发展存在紧密的联系,与UC的病变程度也有一定关系,随着UC的加重其水平会上升,可作为判断UC病情的重要指标[6]。目前,中医学对UC的研究主要集中在一些基础治疗和一些常见中医辨证的介入治疗及发病机制方面,而对中医辨证与细胞因子的相关性研究较少。本文拟分析了血清中IL-23、TNF-α的表达与UC患者中医辨证分型及病变程度的相关性,旨在为临床诊断和治疗UC提供一定的参考依据。
1 资料与方法
1.1 一般资料 选取2018年1月—2021年1月我院治疗的UC患者90例。其中男41例,平均年龄(45.12±10.22)岁;女49例,平均年龄(46.03±10.14)岁。纳入标准:(1)符合《对我国炎症性肠病诊治规范的共识意见》[7]中UC的西医诊断标准;(2)符合《溃疡性结肠炎中医诊疗共识意见》[8]中的中医辨证分型诊断标准;(3)年龄18~50岁;(4)近1个月无肠道感染;(5)近1个月内未使用抗菌药物或益生菌制剂;(6)所有患者自愿参与本次研究。排除标准:(1)UC的其他中医辨证分型;(2)合并代谢性疾病;(3)存在严重并发症;(4)处于妊娠期或哺乳期;(5)合并肝、肾功能障碍以及造血、内分泌系统疾病;(6)精神障碍;(7)病情危重无法配合研究者。根据病变程度将所有患者分为轻度、中度和重度,其中轻度患者30例,中度患者40例,重度患者20例;按中医辨证分型诊断标准将所有患者分为大肠湿热证、脾虚湿热证、肝郁气滞证、寒热错杂证、脾肾阳虚证,分别为20例、28例、19例、11例、12例。选取同期健康检查者20例作为对照组,各组性别、年龄等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 IL-23、TNF-α检测:清晨空腹采集所有研究对象肘静脉血5 mL,室温下静置10 min,3 000 r/min离心10 min。取上清液置于-80℃冰箱冷冻备测,严格按酶联免疫吸附测定(ELISA)试剂盒说明书操作,对血清IL-23、TNF-α水平进行检测。病变程度分级:其中包括轻度、中度和重度。中医辨证分型:中医辨证分型的确诊需两位副主任以上职称的中医师同时进行确认。
1.3 观察指标 (1)血清IL-23、TNF-α水平。比较不同疾病严重程度、不同中医辨证分型患者及对照组人群的IL-23、TNF-α水平;(2)采用线性回归分析血清IL-23、TNF-α水平对UC疾病严重程度和中医辨证分型的影响。
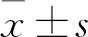
2 结果
2.1 对照组和病变程度不同的UC患者血清IL-23、TNF-α表达水平比较 对照组和不同病变程度的UC患者血清中IL-23、TNF-α表达水平比较结果显示:对照组<轻度<中度<重度,组间两两比较差异均有统计学意义。见表1。
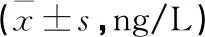
表1 对照组和病变程度不同的UC患者血清IL-23、TNF-α表达水平比较
2.2 对照组和中医辨证分型不同的UC患者血清中IL-23、TNF-α表达水平比较 对照组和中医辨证分型不同的UC患者血清中IL-23、TNF-α表达水平呈现:大肠湿热证>脾虚湿热证>寒热错杂证>肝郁气滞证>脾肾阳虚证>对照组,组间两两比较差异均有统计学意义。见表2。
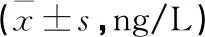
表2 对照组和中医辨证分型不同的UC患者血清中IL-23、TNF-α表达水平比较
2.3 血清IL-23、TNF-α表达与UC患者中医辨证分型的多元线性回归分析 以中医辨证分型(定义“大肠湿热证”=1,“脾虚湿热证”=2,“肝郁气滞证”=3,“寒热错杂证”=4,“脾肾阳虚证”=5)作为因变量,将不同中医辨证分型UC患者的血清中IL-23、TNF-α表达水平作为自变量,纳入多元线性回归模型,结果显示,中医辨证分型受血清IL-23、TNF-α表达水平的影响(P<0.005)。见表3。
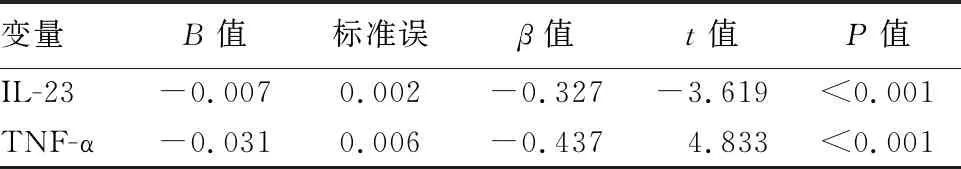
表3 血清IL-23、TNF-α表达与UC患者中医辨证分型的多元线性回归分析
2.4 血清IL-23、TNF-α表达与UC患者病变程度的多元线性回归分析 以病变程度(定义“轻度”=1,“中度”=2,“重度”=3)作为因变量,将不同病变程度UC患者的血清中IL-23、TNF-α表达水平作为自变量,纳入多元线性回归模型,结果显示,病变程度受血清IL-23、TNF-α表达水平的影响(P<0.005)。见表4。

表4 血清IL-23、TNF-α的表达与UC患者病变程度的多元线性回归分析
3 讨论
UC是一种病因不明的非特异性炎症性肠病,病变位于大肠内,呈连续弥漫分布,累及直肠和乙状结肠,显示逆行进展,严重者会波及整个结肠,易复发,长期治疗效果欠佳[8]。中毒性巨结肠、癌变、出血、穿孔、溃疡性结肠炎、肠梗阻等并发症的发生率较高,对患者的健康和生活质量造成严重影响[9]。近年来,随着对该病认识的深入和检测技术水平的不断提高,国内UC的检出率也呈现逐年上升趋势,具体病因并不清楚。目前,研究人员一致认为,该病是感染、环境、遗传、免疫等多种因素共同作用的结果,在环境和肠道菌群的影响下,遗传易感人群肠黏膜屏障发生故障,从而引发病变[10]。UC是全球最难治的疾病之一,UC的发病机制尚不清楚,可能与上述因素有关,肠道免疫系统紊乱是其内在病机[11]。
细胞因子在肠炎的发生发展中起着非常重要的作用。目前已有实验研究发现白细胞介素参与了UC的发病机制,可作为判断UC疗效和预后的生物学指标[12]。TNF-α是肿瘤坏死因子家族的核心成员,其参与了肠黏膜的炎症反应,在UC的发生发展中起到一定的作用。在肠道菌群的共同作用下,肠黏膜固有层的巨噬细胞被激活,释放出大量的TNF-α, 其以自分泌和旁分泌的方式在UC患者的肠黏膜中发挥重要作用[13]。IL-23是白细胞介素12的一个分子家族,参与了UC的发病机制[14]。血清IL-23的表达水平与UC的病程和病变程度密切相关[15]。IL-23作为炎症反应介质,介导UC患者结肠黏膜的病变,诱发结肠黏膜炎症反应,引起腹痛、腹泻、粘液脓血便等症状,对UC的发病机制有很大影响。IL-23还能促进辅助性T淋巴细胞Thl7细胞的扩增,分泌白细胞介素-l7,此细胞因子具有较强的募集能力和嗜中性粒细胞活化功能,在许多自身免疫性疾病中起着重要作用[16]。对UC患者血清中的TNF-α、IL-23水平进行检测,同时与中医辨证分型诊断相结合,可预测中医治疗方案和效果,对提高医院的诊断和治疗水平,同时对研发UC对应的新型中药制剂提供新的思路和参考意见。
本文研究结果显示,不同病变程度的UC患者血清中IL-23、TNF-α表达水平比较存在差异性,提示血清IL-23、TNF-α表达水平对判断UC患者病变程度具有一定的临床价值。在中医辨证分型方面,中医辨证分型不同的UC患者血清IL-23、TNF-α表达水平比较存在差异性,提示血清中IL-23、TNF-α表达水平对判断UC患者中医辨证分型同样具有一定的临床意义。线性回归分析发现,血清IL-23、TNF-α的表达影响UC患者中医辨证分型及病变程度,有学者推测IL-23是通过先激活先天免疫系统,后者再激活、诱导肠道局部的T淋巴细胞免疫反应,从而引发UC[17];IL-23可激活UC患者肠黏膜上皮间淋巴细胞、自然杀伤细胞,促使其分泌相对应的致炎细胞因子,对炎症反应起到调节作用,同时通过抑制转录因子Foxp3调节性T细胞来促进肠炎的发生[18]。另外,有研究[19]报道细胞凋亡也参与了UC的发病机制,对组织损伤和免疫系统紊乱产生较大的影响,TNF-α可诱导结肠上皮细胞凋亡,UC患者的肠黏膜巨噬细胞合成大量的TNF-α,从而诱导结肠上皮细胞凋亡的发生。根据病情从轻到重的排列顺序,IL-23、TNF-α表达水平随之递增,且根据大肠湿热证、脾虚湿热证、寒热错杂证、肝郁脾虚证、脾肾阳虚证的排列顺序,L-23、TNF-α表达水平随之递减。由此可见,根据中医辨证分型可间接地判断病变程度,根据IL-23、TNF-α的表达水平也可反之佐证中医辨证分型的确立,对诊治UC具有一定的临床指导价值。
综上所述,不同病变程度和中医辨证分型的UC患者血清中IL-23、TNF-α表达水平不同,血清中IL-23、TNF-α的表达影响UC患者中医辨证分型及病变程度。
