针刺联合参苓白术散加减治疗脾虚湿热型溃疡性结肠炎的临床观察
2022-03-24华海燕
华海燕
(江阴市第五人民医院针灸科,江苏江阴 214415)
溃疡性结肠炎(ulcerative colitis,UC)是临床上消化科常见的疑难病症,其病变主要发生在直肠、结肠的黏膜及黏膜下层,起病缓慢,初期症状轻微,病因不明,严重程度不一,复发率高且病程冗长、预后差。缠绵难愈的脓血便、腹泻、腹痛、里急后重等症状严重影响患者的生活质量,是临床常见的肠道炎症性疾病[1]。目前,临床普遍认为该病的发生是肠道菌群、感染、环境、遗传、免疫失衡、心理、精神等因素综合作用的结果,最终诱发肠道炎症和组织损伤[2]。现代临床上多给予5-氨基水杨酸类、糖皮质激素、免疫抑制剂等药物对症处理,该法存在仅可短暂缓解病情、停药后易复发、副作用多、药物价格昂贵等弊端,效果不甚理想[3]。近年来,中医药治疗UC的优势日渐显现,部分中药被证实具有改善机体内环境、抗炎、调整结肠运动、保护肠黏膜、调节免疫等多靶点调控的优势,且安全性高,为临床医师替代治疗和补充治疗UC所青睐[4]。中医将UC归属于“泄泻”“肠澼”“久痢”等范畴,其病位虽在大肠,但临证发现其与脾胃密切相关。脾胃虚弱乃发病之本,浊毒内蕴是致病的关键。临床研究证实,针刺能通过调节肠道微生态、免疫等体内多个靶点的生理平衡而有效地控制肠道炎性反应[5]。参苓白术散是健脾益气、渗湿止泻的经典方剂,鉴于此,结合临床多见UC患者“脾虚湿盛”的病机特点,本研究采用针刺联合参苓白术散加减治疗脾虚湿热型UC,并以免疫调节、炎症指标等变化为切入点初步探讨其对肠黏膜屏障保护的效果及机制,现将研究结果报道如下。
1 对象与方法
1.1 研究对象及分组
选取2019年1月至2020年6月江阴市第五人民医院针灸科收治的118例明确诊断为溃疡性结肠炎的患者为研究对象。按随机数字表将患者随机分为观察组和对照组,每组各59例。本研究获医院伦理委员会审议通过。
1.2 诊断标准
西医诊断标准参照《炎症性肠病诊断与治疗的共识意见》[6]的诊断标准拟定。结肠镜检查可见黏膜易脆、溃疡、弥漫性炎性糜烂、点状出血;Truelove分级为轻、中、重度者。
中医辨证标准参照《溃疡性结肠炎中医诊疗共识意见》[7]中相关诊断标准。中医辨证属于脾虚湿热型。主要症状有脓血便、腹泻、腹痛,少气懒言,全身乏力,口中黏腻,纳少,食欲差,眠差,舌暗红,边有齿痕,苔黄腻,脉细滑。
1.3 纳入标准
①符合上述中西医诊断标准;②年龄25~65岁之间;③病程6个月~12年;④无药物禁忌征,生命体征良好,可配合相关检查与诊治;⑤自愿参加本研究并签署知情同意书的患者。
1.4 排除标准
①患有结直肠癌的患者;②近2周接受过其他相关治疗的患者;③合并有严重感染性疾患、造血功能性疾患、免疫功能障碍、肝肾等器质性病变的患者;④患有直肠息肉、结肠炎、肠梗阻等严重并发症的患者;⑤妊娠或哺乳期妇女;⑥临床资料不全、针刺不耐受、药物禁忌症的患者;⑦严重精神类疾病的患者。
1.5 治疗方法
1.5.1 对照组
给予美沙拉嗪肠溶片(葵花药业集团佳木斯鹿灵制药有限公司,批号:H19980148,规格:0.25 g/片)口服,每次1.0 g,每日3次,分别在早、中、晚餐前1 h服用。2周为1个疗程,连续治疗6个疗程。
1.5.2 观察组
在对照组治疗的基础上,给予针刺联合参苓白术散加减治疗。具体操作:①针刺取穴:曲池、天枢、关元、上巨虚、足三里,对皮肤穴位进行常规消毒,以一次性毫针迅速直刺穴位,患者有麻胀感后留针30 min,每日1次,每周治疗5 d后休息2 d,连续治疗2周为1个疗程,共治疗6个疗程。②参苓白术散加减处方如下:炒党参15 g,炒白术10 g,白茯苓30 g,炒山药15 g,白扁豆15 g,薏苡仁30 g,桔梗6 g,砂仁(后下)12 g,血竭2 g,黄连3 g,厚朴15 g,白头翁10 g,苍术15 g,陈皮9 g,白芍30 g,甘草6 g。随症加减:大便脓血较多者,加败酱草9 g,槐花15 g;里急后重者,加枳壳15 g,槟榔12 g;腹痛甚者,加木香15 g,川楝子12 g,红藤15 g;眠差甚者加入炒枣仁15 g;发热者加入蒲公英15 g;乏力甚者,加入黄芪20 g;纳少者加入鸡内金15 g。每日1剂,水煎服,2周为1个疗程,连续治疗6个疗程。
1.6 观察指标
(1)观察2组患者脓血便、腹泻、腹痛等主要症状的消失时间。(2)分别于治疗前后采用鲎试剂偶氮基质显色法检测内毒素水平,采用改良的酶学分光光度法检测D-乳酸和二胺氧化酶(diamine oxidase,DAO)水平。(3)分别于治疗前后比较2组患者改良梅奥(Mayo)评分、炎症性肠病患者生活质量分析表(Inflammatory Bowel Disease Questionnaire,IBDQ)、Baron评分的变化情况。改良Mayo系统[7]主要按照内镜下肠黏膜表现、脓血便情况、排便次数、医师总体评价等内容的轻重给予0~3分评价。总分12分,评分11~12分为重度活动,6~10分为中度活动,3~5分为轻度活动,≤2分且无单项评分>1分为临床缓解。评分越高,代表症状越严重。IBDQ量表[8]着重对涉及情感能力、全身症状、肠道症状、社会能力等4个方面共计32个问题进行1~7分评价,总分32~224分,评分越高,说明生活质量越好。Baron评分主要针对内镜检查结果进行1分(血管纹理清晰,黏膜无出血或充血)、2分(黏膜发生颗粒样改变,接触性出血)、3分(黏膜溃疡,自发性出血)进行评定,评分越低,黏膜病变程度越轻。(4)分别于治疗前后采用流式细胞仪检测2组患者调节性免疫指标外周血辅助性T细胞17(Th17)、调节性T细胞(Treg)、辅助性T细胞17/调节性T细胞(Th17/Treg)等的百分比。(5)分别于治疗前后应用酶联免疫吸附法(ELISA)监测血清中肿瘤坏死因子α(tumor necrosis factor-α,TNF-α)、高 迁 移 率 族 蛋 白1(high mobiliby group box1,HMGB-1)、缺氧诱导因子1α(hypoxia induction factor-1α,HIF-1α)、胰岛素样生长因子1(insulin-like growth factor-1,IGF-1)水平,严格按照说明书操作。
1.7 疗效判定标准
参照中华中医药学会脾胃病分会的《溃疡性结肠炎中医诊疗共识意见》[7]进行疗效评定。显效:肠黏膜镜像检查显示溃疡愈合至少4/5,肠道检查可见病变基本恢复正常,大便性状基本正常。有效:肠黏膜镜像检查显示溃疡愈合3/5~4/5,肠道检查可见病变有所好转。无效:达不到有效标准。总有效率=(显效例数+有效例数)/总病例数×100%。
1.8 统计方法
采用SPSS 25.0统计软件进行数据的统计分析。计量资料采用均数±标准差(±s)表示,组内比较采用配对t检验,组间比较采用独立样本t检验;计数资料采用率或构成比表示,组间比较采用χ2检验;等级资料组间比较采用Ridit分析。以P<0.05表示差异有统计学意义。
2 结果
2.1 2组患者基线资料比较
对照组59例患者中,男39例,女20例;平均年龄(47.11±3.25)岁;平均病程(2.74±0.35)年;Truelove分级轻度20例,中度35例,重度4例。观察组59例患者中,男40例,女19例;平均年龄(47.06±4.10)岁;平 均 病 程(2.68±0.29)年;Truelove分级轻度23例,中度33例,重度3例。2组患者的性别、年龄、病程等一般情况比较,差异均无统计学意义(P>0.05),表明2组患者的基线特征基本一致,具有可比性。
2.2 2组患者临床疗效比较
表1结果显示:观察组总有效率为94.92%(56/59),对照组为77.97%(46/59)。观察组疗效优于对照组,差异有统计学意义(P<0.05)。

表1 2组溃疡性结肠炎患者临床疗效比较Table 1 Comparison of clinical efficacy in the two groups of UC patients [例(%)]
2.3 2组患者主要症状消失时间比较
表2结果显示:治疗后,观察组患者的脓血便、腹泻、腹痛的消失时间均明显缩短,与对照组比较,差异均有统计学意义(P<0.05)。
表2 2组溃疡性结肠炎患者脓血便、腹泻、腹痛的消失时间比较Table 2 Comparison of the extinction time for pus and blood stool,diarrhea and abdominal pain in the two groups of UC patients (±s,d)

表2 2组溃疡性结肠炎患者脓血便、腹泻、腹痛的消失时间比较Table 2 Comparison of the extinction time for pus and blood stool,diarrhea and abdominal pain in the two groups of UC patients (±s,d)
①P<0.05,与对照组比较
组别对照组观察组t值P值腹痛16.15±2.72 12.64±2.27①7.610 0.000例数/例59 59脓血便12.07±1.58 8.45±1.25①13.802 0.000腹泻15.22±2.60 10.75±1.74①10.975 0.000
2.4 2组患者治疗前后内毒素、D-乳酸及DAO含量比较
表3结果显示:治疗前,2组患者内毒素、D-乳酸及DAO含量比较,差异均无统计学意义(P>0.05)。治疗后,2组患者的内毒素、D-乳酸及DAO含量均明显改善(P<0.05),且观察组在改善内毒素、D-乳酸及DAO含量方面明显优于对照组,差异有统计学意义(P<0.05)。
表3 2组溃疡性结肠炎患者治疗前后内毒素、D-乳酸及DAO含量比较Table 3 Comparison of endotoxin,D-lactic acid and DAO contents between the two groups of UC patients before and after treatment (±s)
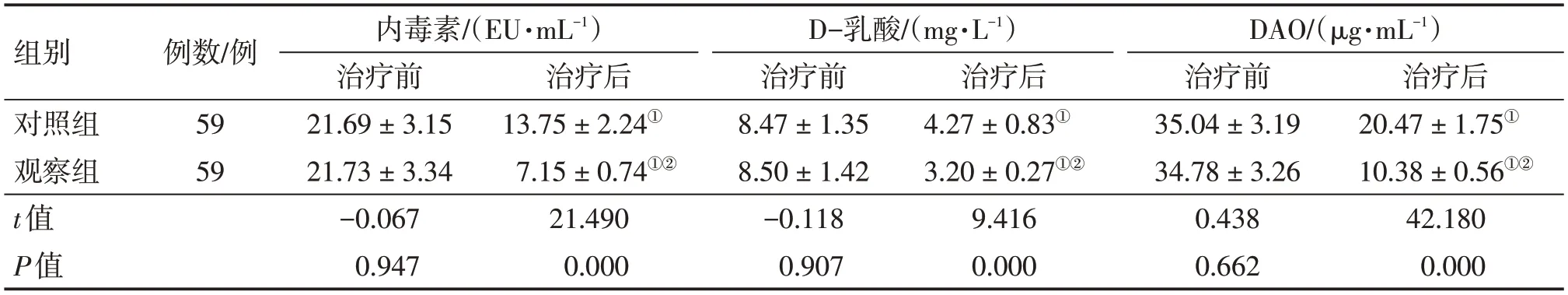
表3 2组溃疡性结肠炎患者治疗前后内毒素、D-乳酸及DAO含量比较Table 3 Comparison of endotoxin,D-lactic acid and DAO contents between the two groups of UC patients before and after treatment (±s)
①P<0.05,与同组治疗前比较;②P<0.05,与对照组治疗后比较
组别对照组观察组t值P值例数/例59 59内毒素/(EU·mL-1)治疗前21.69±3.15 21.73±3.34-0.067 0.947治疗后20.47±1.75①10.38±0.56①②42.180 0.000治疗后13.75±2.24①7.15±0.74①②21.490 0.000 D-乳酸/(mg·L-1)治疗前8.47±1.35 8.50±1.42-0.118 0.907治疗后4.27±0.83①3.20±0.27①②9.416 0.000 DAO/(μg·mL-1)治疗前35.04±3.19 34.78±3.26 0.438 0.662
2.5 2组患者治疗前后改良Mayo、IBDQ量表、Baron评分比较
表4结果显示:治疗前,2组患者改良Mayo、IBDQ量表、Baron评分比较,差异无统计学意义(P>0.05)。治疗后,2组患者的改良Mayo、IBDQ量表、Baron评分均明显改善(P<0.05),且观察组在改善改良Mayo、IBDQ量表、Baron评分方面明显优于对照组,差异有统计学意义(P<0.05)。
表4 2组溃疡性结肠炎患者治疗前后改良Mayo、生活质量IBDQ量表、Baron评分比较Table 4 Comparison of modified Mayo,IBDQ scale and Baron score between the two groups of UC patients before and after treatment (±s,分)

表4 2组溃疡性结肠炎患者治疗前后改良Mayo、生活质量IBDQ量表、Baron评分比较Table 4 Comparison of modified Mayo,IBDQ scale and Baron score between the two groups of UC patients before and after treatment (±s,分)
①P<0.05,与同组治疗前比较;②P<0.05,与对照组治疗后比较
组别对照组观察组t值P值例数/例59 59改良Mayo评分治疗前8.50±0.63 8.62±0.57-1.085 0.280治疗后1.21±0.42①0.57±0.08①②11.498 0.000治疗后5.08±0.59①2.71±0.35①②26.537 0.000 IBDQ量表评分治疗前136.25±20.46 135.94±21.07 0.081 0.936治疗后185.30±13.72①211.59±18.74①②-8.695 0.000 Baron评分治疗前1.83±0.24 1.80±0.25 0.665 0.507
2.6 2组患者治疗前后Th17、Treg、Th17/Treg水平比较
表5结果显示:治疗前,2组患者Th17、Treg、Th17/Treg水平比较,差异均无统计学意义(P>0.05)。治疗后,2组患者的Th17、Treg、Th17/Treg水平均明显改善(P<0.05),且观察组在改善Th17、Treg、Th17/Treg水平方面均明显优于对照组,差异均有统计学意义(P<0.05)。
表5 2组溃疡性结肠炎患者治疗前后Th17、Treg、Th17/Treg比较Table 5 Comparison of Th17,Treg,Th17/Treg between the two groups of UC patients before and after treatment (±s,%)

表5 2组溃疡性结肠炎患者治疗前后Th17、Treg、Th17/Treg比较Table 5 Comparison of Th17,Treg,Th17/Treg between the two groups of UC patients before and after treatment (±s,%)
①P<0.05,与同组治疗前比较;②P<0.05,与对照组治疗后比较
组别对照组观察组t值P值例数/例59 59 Th17 Treg治疗后1.30±0.22①1.74±0.36①②-8.011 0.000治疗前5.74±0.56 5.81±0.62-0.644 0.521治疗后4.87±0.42①4.05±0.32①②11.929 0.000治疗前5.25±0.77 5.18±0.82 0.478 0.634治疗后6.10±0.83①7.52±0.76①②-9.692 0.000 Th17/Treg治疗前0.80±0.15 0.81±0.12-0.400 0.690
2.7 2组患者治疗前后TNF-α、HMGB-1、HIF-1α、IGF-1含量比较
表6结果显示:治疗前,2组患者TNF-α、HMGB-1、HIF-1α、IGF-1含量比较,差异均无统计学意义(P>0.05)。治疗后,2组患者的TNF-α、HMGB-1、HIF-1α、IGF-1含量均明显改善(P<0.05),且观察组在改善TNF-α、HMGB-1、HIF-1α、IGF-1含量方面明显优于对照组,差异均有统计学意义(P<0.05)。
表6 2组溃疡性结肠炎患者治疗前后TNF-α、HMGB-1、HIF-1α、IGF-1含量比较Table 6 Comparison of the contents of TNF-α,HMGB-1,HIF-1αand IGF-1 between the two groups of UC patients before and after treatment (±s)

表6 2组溃疡性结肠炎患者治疗前后TNF-α、HMGB-1、HIF-1α、IGF-1含量比较Table 6 Comparison of the contents of TNF-α,HMGB-1,HIF-1αand IGF-1 between the two groups of UC patients before and after treatment (±s)
①P<0.05,与同组治疗前比较;②P<0.05,与对照组治疗后比较
组别对照组观察组t值P值例数/例59 59 TNF-α/(μg·L-1)治疗前33.75±6.75 33.81±5.93-0.051 0.959治疗后78.47±15.49①99.30±17.75①②-6.792 0.000治疗后23.78±3.50①14.02±2.42①②17.618 0.000 HMGB-1/(pg·mL-1)治疗前46.34±5.60 46.25±5.54 0.088 0.930治疗后32.93±4.77①20.59±2.92①②16.948 0.000 HIF-1α/(ng·L-1)治疗前80.14±13.45 80.05±10.89 0.040 0.968治疗后65.85±11.29①44.06±7.03①②12.585 0.000 IGF-1/(ng·mL-1)治疗前65.83±10.48 65.78±11.02 0.025 0.980
2.8 2组患者的不良反应情况比较
治疗过程中,对照组出现1例头痛,3例头晕,2例恶心,不良反应发生率为10.17%(6/59);观察组患者出现2例头晕,1例恶心,不良反应发生率为5.08%(3/59),症状轻微,不影响治疗进程。2组患者的不良反应发生率比较,差异无统计学意义(P>0.05)。
3 讨论
溃疡性结肠炎(UC)属于中医学“泄泻”“肠澼”“久痢”等范畴。患者多因久病耗伤、饮食不节、外感邪气、忧思过度等导致脾胃受损,内生湿、热、瘀,郁久化热,渗注于肠,大肠传导不利,气血凝滞,损及脂膜血络,血败肉腐,内溃成疡,发为本病[9]。可见,脾虚为本病的发病之本,湿热内蕴为发病之标,治宜辨清虚实,以健脾益气、清热祛湿为要。
本研究在常规西药治疗的基础上,给予针刺联合参苓白术散加减,内外联合治疗UC取得了满意的临床效果。本研究结果显示,观察组的临床效果更高,脓血便、腹泻、腹痛的消失时间更短,且肠黏膜屏障功能指标内毒素、D-乳酸、DAO水平下降更明显,疾病活动程度、内镜下黏膜状态均改善更明显,生活质量提高更为显著(P<0.05)。结果表明,在单纯西药常规治疗的基础上,加用针刺联合参苓白术散加减方治疗UC,更有利于控制病情,且在改善肠黏膜功能方面有更好的效果。分析原因可能在于,一方面,针刺作为中医外治法,被证实对UC结肠黏膜屏障具有保护和修复作用[10]。本研究取穴曲池为手阳明大肠经之合穴,针刺可疏经通络;针刺天枢可健脾和胃,固护后天之本;针刺关元可补充真元;上巨虚为大肠之下合穴,针刺之可通调大肠气机;足三里为胃之合穴,能健脾化痰、补中益气,使气血生化有源。诸穴合用,理脾胃之清浊,调气机之升降,增强益气健脾、疏通经络、调畅气机之功效。动物实验研究发现:针刺曲池、足三里可能通过减轻结肠组织内氧化应和内质网应激水平而对UC大鼠发挥保护作用[11];针刺关元、足三里可以有效地降低UC小鼠结肠组织HIF-1α蛋白的表达,减少炎细胞浸润量,减轻结肠腺体破坏、黏膜下层水肿程度[12]。另一方面,参苓白术散出自于《太平惠民合剂局方》,擅于治疗脾虚痰湿之证。动物实验研究证实,参苓白术散可显著改善UC大鼠结肠组织相关蛋白及mRNA表达,调节相关信号通路,降低血清TNF-α等炎症介质表达水平,促进肠黏膜的修复[13-14]。本研究以参苓白术散为基础方,随症加减而成的中药汤剂中炒党参健脾益气,使脾气健则气血足,脉络通,痰浊消;炒白术、白茯苓、炒山药、白扁豆健脾益气、止泻化湿;薏苡仁健脾益气、泄热消浊;桔梗辛开苦泻,功可宣肺排脓,且引药入肺,增强行水消痰之功;砂仁行气化湿;血竭散瘀止血、生肌定痛;黄连清热利湿而消浊解毒;厚朴降逆下气、消痰浊;白头翁主清热解毒,凉血止痢;苍术芳香化湿;陈皮健脾化痰;白芍、甘草和中缓急。诸药合用,攻补兼施,药证相应,共奏健脾理气、养血消痈、清热解毒、化湿排脓之功。现代药理研究发现:党参水煎液不仅具有免疫调节作用,还可通过抗脂质过氧化而发挥抗炎的效果,进而减少促炎因子的释放,抑制NF-κB的表达,对大鼠溃疡性结肠炎具有保护作用[15];炒白术、白茯苓可提高机体免疫力,减轻机体氧化应激损伤;血竭能降低TNF-α等炎症介质在血清中的表达水平,改善UC大鼠结肠病理损害[16];单味黄连、厚朴及黄连-厚朴配伍可能通过促进抗炎因子的释放、抑制炎性细胞因子的释放、下调相关蛋白的表达而改善UC模型大鼠的病理损伤,发挥保护结肠黏膜组织的作用[17];白头翁皂苷B4对实验性大鼠溃疡性结肠炎具有显著的保护及修复溃疡的作用,其机制可能与通过抗炎和抑制细胞凋亡有关[18];苍术挥发油能够降低UC模型大鼠结肠组织IL-6、TNF-α含量,上调相关蛋白的表达量,改善UC模型大鼠结肠组织病理损伤[19];芍药的有效成分可通过抑制相关基因、蛋白的表达而减轻大肠湿热型UC大鼠的肠黏膜炎症,促进肠黏膜的修复[20]。
研究[21]表明,免疫因素参与UC的发病及预后。UC患者的Treg、Th17、Th17/Treg免疫轴在调节疾病发生与发展过程中起着重要作用。本研究结果显示,UC患者存在明显的Th17/Treg比例失衡,血清中Treg相关抗炎因子相应减少,Th17相关促炎因子浓度则增加,与杜学芳等[22]的研究结果相一致。另外,考虑到作为一种慢性炎症反应性疾病,过激的炎症反应是UC患者局部肠腔黏膜损伤的主要病理基础。因此,纠正Th17/Treg比例失衡以抑制UC的炎症反应成为目前UC治疗的一个新靶点。我们深入地探究发现,与常规应用西药相比,加以针刺、参苓白术散加减方协同治疗的患者Th17细胞比例显著降低,Treg细胞比例显著升高,说明加用针刺、参苓白术散加减方治疗可以纠正UC患者的Th17/Treg失衡。另外,观察组患者的外周血中TNF-α、HMGB-1、HIF-1α含量降低更明显,IGF-1含量则升高更显著(P<0.05)。TNF-α可发挥促炎作用,损伤肠道黏膜,是体内关键的炎症调节因子。HMGB1是调节天然免疫反应和炎症反应的重要因子,能够启动炎症反应的级联放大[23]。UC疾病发展过程中,患者肠组织处于低氧微环境,血清HIF-1α水平显著升高,HIF-1α被证实除了能启动耐氧耐受和炎症修复机制外,还与免疫炎症反应有关[24]。IGF-1是促进细胞生长、损伤修复的一类因子,可在肠道固有层间质细胞少量分泌,促进受损上皮细胞的修复,增强肠黏膜屏障[25]。可以推断,加以针刺与参苓白术散加减方协同治疗可能通过下调血清中TNF-α、HMGB-1含量以减轻肠黏膜的炎症反应,也可能是通过调控HIF-1α、IGF-1表达而减轻受损肠黏膜组织的缺血、缺氧状态,促进肠黏膜的修复。
综上所述,针刺联合参苓白术散加减治疗UC临床效果显著,更利于改善预后,控制病情,且安全可靠,初步推断可能是通过纠正Th17/Treg免疫失衡、减轻肠道黏膜的炎症状况等途径来促进病变肠黏膜的修复,值得在临床进一步推广应用。
