超声连续追踪对凶险型前置胎盘伴胎盘植入的早期诊断价值
2022-03-24许春雨蔡爱露
许春雨,蔡爱露
(东北国际医院妇产超声科,辽宁 沈阳 110000)
凶险型前置胎盘(dangerous placenta previa)是指既往有剖宫产史的孕妇妊娠时,胎盘附着在原剖宫产子宫瘢痕位置的妊娠[1,2]。近年来,随着剖宫产率的不断上升,凶险型前置胎盘发生率也呈逐渐增加趋势[3]。凶险型前置胎盘容易引起胎盘植入,造成产后出血、子宫破裂等严重后果,对胎儿和孕产妇的生命安全造成严重威胁,是当前产科较为严重的一种疾病[4]。因此,在产前检出凶险型前置胎盘合并胎盘植入,可为临床术前准备提供依据,降低产时大出血的风险,提高分娩安全性[5]。超声检查是临床诊断的主要方式,为了提高凶险型前置胎盘伴胎盘植入的诊断,我院对孕妇孕期进行超声连续追踪,以期实现对胎盘迁移的动态观察,为临床的早期诊断提供可靠的参考依据,现将研究结果报道如下。
1 资料与方法
1.1 一般资料 选取2019 年4 月-2021 年4 月东北国际医院接诊62 例凶险型前置胎盘患者为观察组,其中伴胎盘植入22 例,未伴胎盘植入40 例。另选取同期我院接诊的60 例非凶险型前置胎盘孕妇为对照组。对照组年龄22~46 岁,平均年龄(34.19±4.57)岁;观察组年龄20~45 岁,平均年龄(33.87±4.02)岁。两组年龄比较,差异无统计学意义(P>0.05),具有可比性。患者自愿参加本研究,并签署知情同意书。
1.2 纳入和排除标准 纳入标准:①符合凶险型前置胎盘诊断标准[6];②经超声、手术病理诊断确诊[7]。排除标准:①合并肝、肾、心脑血管等严重系统疾病者;②依从性较差,不能配合护理干预者;③随访资料不完善者。
1.3 方法 采用GE 公司生产的E8 彩色多普勒超声诊断仪,腹部探头频率C1-5-DMHz,高频探头频率RIC5-9-DMHz[8]。从孕早期开始至孕晚期均进行超声检查,并连续追踪,测量孕囊离宫颈口的距离、胎盘位置与宫颈内口的距离,并观察子宫下段的厚度、血运以及对胎盘迁移动态过程。
1.4 观察指标及诊断标准 比较两组孕妇不同孕囊位置情况、不同孕周孕妇与胎盘距宫颈内口距离情况、孕22~26 周孕妇胎盘距宫内口<50 mm 中前壁胎盘与后壁胎盘发生情况、孕30~32 周前壁和后壁胎盘孕妇不同胎盘类型发生情况。胎盘植入诊断标准[9,10]:胎盘无法自行剥离,徒手剥离胎盘困难,胎盘剥离部位出血增多,或剖宫产术中见胎盘与子宫肌层粘连紧密;组织病理学检查结果提示符合胎盘植入的诊断(子宫平滑肌内见绒毛组织)[11]。
1.5 统计学方法 采用统计软件包SPSS 21.0 对本研究的数据进行处理,计量资料采用()表示,组间比较采用t检验;计数资料采用[n(%)]表示,组间比较采用χ2检验;P<0.05 表示差异有统计学意义。
2 结果
2.1 两组孕早期孕囊位置比较 观察组孕妇孕早期孕囊位置在宫腔下1/2 发生率大于对照组,孕囊位置在宫腔上1/2 发生率小于对照组(P<0.05),见表1。
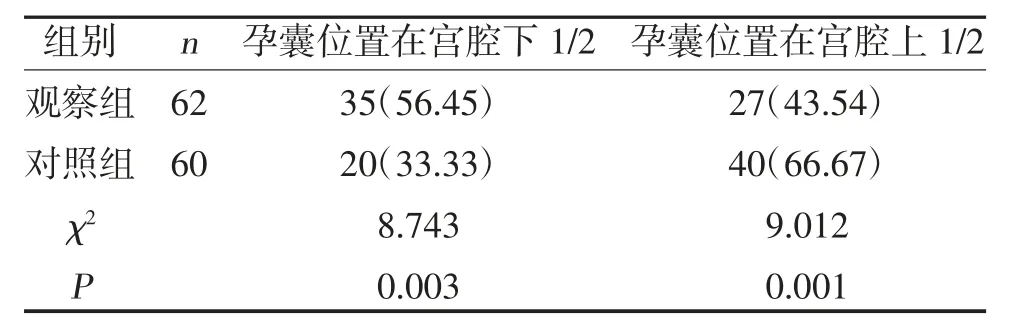
表1 两组孕妇孕早期孕囊位置比较[n(%)]
2.2 两组不同孕周与胎盘距宫颈内口距离比较 观察组孕14~20 周胎盘距宫内口<30 mm 发生率大于对照组,胎盘距宫内口≥30 mm 发生率小于对照组,差异有统计学意义(P<0.05);观察组孕22~26 周胎盘距宫内口<50 mm 发生率大于对照组,胎盘距宫内口≥50 mm 发生率小于对照组,差异有统计学意义(P<0.05),见表2。
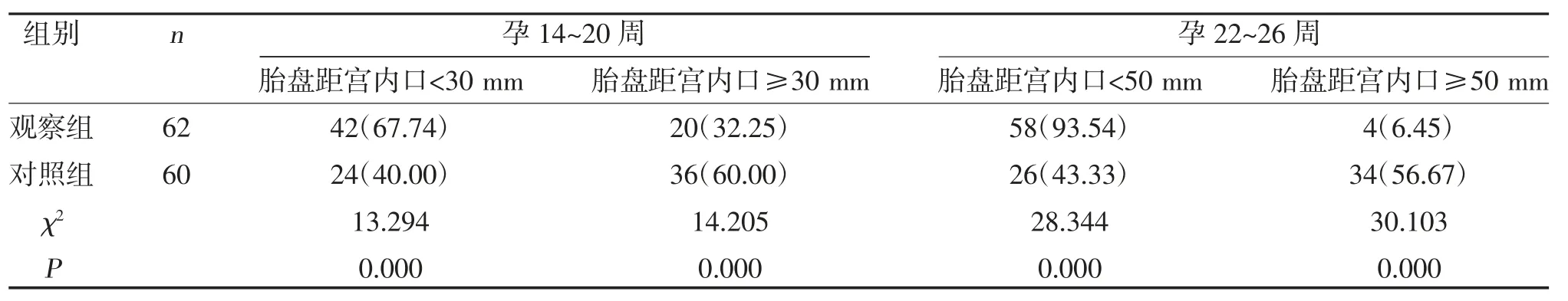
表2 两组不同孕周与胎盘距宫颈内口距离情况[n(%)]
2.3 孕22~26 周孕妇胎盘距宫内口<50 mm 中前壁胎盘与后壁胎盘发生情况 伴胎盘植入孕妇前壁胎盘发生率高于未伴胎盘植入、对照组,后壁胎盘发生率低于未伴胎盘植入孕妇、对照组(P<0.05),见表3。

表3 孕22~26 周孕妇胎盘距宫内口<50 mm 中前壁胎盘与后壁胎盘发生情况[n(%)]
2.4 孕30~32 周不同胎盘类型发生情况比较 孕30~32 周,凶险型前置胎盘伴胎盘植入孕妇前壁胎盘中央型发生率高于后壁胎盘,部分型、边缘型胎盘发生率均低于后壁胎盘,差异有统计学意义(P<0.05),见表4。

表4 孕30~32 周不同胎盘类型发生情况比较[n(%)]
3 讨论
胎盘是由胎儿丛密绒毛膜和母体子宫基蜕膜共同组成,也是母体和胎儿进行物质交换的重要中介结构[12]。胎盘对胎儿在宫内的生长和妊娠结局均具有重要的影响[13]。孕28 周后胎盘附着于子宫下端,其下缘甚至会达到或者晚期覆盖宫颈内口,低于胎先露部现象称为前置胎盘。目前,对前置胎盘的认识相对比较全面,但对凶险型前置胎盘,尤其是合并胎盘植入的早期认识还不够深入[14,15]。凶险型前置胎盘合并胎盘植入与术后不良妊娠结局密切相关,临床应通过超声诊断,明确风险因素,并给予针对性的处理、制定手术计划,以避免不良生产风险[16,17]。产前超声筛查是发现孕妇胎盘植入的重要检查方法,且为无创伤检查,可重复操作,还能够实现实时、动态、清晰的观察胎盘内血流状态、与宫颈口位置等关系[18]。
本研究通过超声对产妇进行孕期连续追踪,结果显示观察组孕妇孕早期孕囊位置在宫腔下1/2 发生率大于对照组,差异有统计学意义(P<0.05),表明在孕早期凶险型前置胎盘产妇孕囊位置在宫腔下1/2 时,胎盘植入发生率高,可以进一步缩小诊断范围,为早期诊断合并胎盘植入提供一定的参考依据。同时在观察组孕14~20 周胎盘距宫内口<30 mm 发生率大于对照组,差异有统计学意义(P<0.05),提示随着孕周的增加,胎盘距宫内口<30 mm 时胎盘植入发生率较高。
孕周增加的同时宫颈膨大,胎盘后间隙逐渐缩小,增加胎盘前置,使胎盘距宫内口距离增大,会进一步增加胎盘植入的风险[19]。观察组孕22~26 周胎盘距宫内口<50 mm 发生率大于对照组,差异有统计学意义(P<0.05),表明孕中后期胎盘距宫内口<50 mm 胎盘植入发生率大。分析认为可能是由于前置胎盘孕妇的胎盘覆盖子宫切口位置,随着孕周增加,手术瘢痕影响胎盘迁移,增加胎盘迁移距离,使得胎盘出现前置问题。同时发现伴胎盘植入孕妇前壁胎盘发生率高于未伴胎盘植入、对照组,后壁胎盘发生率低于未伴胎盘植入孕妇、对照组(P<0.05),提示前壁胎盘会增加胎盘植入发生率。分析认为由于剖宫产、人工流产等使子宫内膜损伤,内膜缺损导致蜕膜发育不全,使底蜕膜部分性或完全性缺失。而前壁胎盘使胎盘附着在子宫体部的前壁确实的底蜕膜部,从而进一步增加胎盘植入风险,该结论与李颖[20]的研究结果相似。孕30~32 周,前壁胎盘孕妇中央型胎盘发生率高于后壁胎盘,部分型、边缘型胎盘发生率均低于后壁胎盘,差异有统计学意义(P<0.05),表明中央型前置胎盘伴胎盘植入的风险最高,在孕30~32 周B 超提示中央型前置胎盘且为前壁胎盘,其妊娠结局发生凶险型前置胎盘伴胎盘植入风险较高。因此,临床对于孕期超声连续追踪,及时检查测量以上相关指标,可早期发现凶险型前置胎盘及胎盘植入,进而做到早期防范,改善妊娠结局。
综上所述,从孕早期对整个孕期进行超声连续追踪,可及时了解胎盘动态迁移过程,尤其是加强对孕囊位置在宫腔下1/2 时、孕14~20 周胎盘距宫内口<30 mm、孕22~26 周盘距宫内口<50 mm、孕30~32 周中央型前壁胎盘孕妇的检查,以提高凶险型前置胎盘并胎盘植入的诊断准确性,降低漏诊、误诊风险,进而预防母婴不良妊娠结局风险。
