肾静脉平滑肌肉瘤多学科讨论与文献复习
2022-03-24QAISBAHEEN张洪宪马潞林
QAIS BAHEEN,毕 海,王 凯,刘 茁,张洪宪,马潞林
(北京大学第三医院泌尿外科,北京 100191)
1 参加人员
讨论嘉宾:
泌尿外科 马潞林医师、张洪宪医师、毕海医师、刘茁医师、QAIS BAHEEN医师、王凯医师
医学影像科 何为医师
病理科 陆敏医师
肿瘤科 王皓医师、彭冉医师
病例汇报人:
泌尿外科 QAIS BAHEEN医师
2 病例介绍
患者男性,61岁,主因“右下腹胀1年余、间断右上腹酸痛5个月”于北京大学第三医院泌尿外科入院治疗。患者1年前无明显诱因出现轻微右下腹胀痛,位置固定,无腹痛、腹泻、腰痛、血尿、腹部肿块或膀胱刺激征。入院5个月前患者行脑膜瘤手术,术前检查发现腹膜后肿物,之后间断出现右上腹酸痛,持续数分钟后可自行缓解。1个月前至我院门诊就诊,实验室检查肾功能:血肌酐(Serum creatinine,Scr)99 μmol/L;24 h尿香草扁桃酸(vanillylmandelic acid,VMA)2.3 mg/L;不同时间皮质醇测定值为10.3 μg/dL(8∶00)、3.6 μg/dL(16∶00)、1.7 μg/dL(0∶00);促肾上腺皮质激素66.9 pg/mL;肾素-血管紧张素-醛固酮系统激素检测卧、立位均未见明显异常;性激素筛查未见明显异常。影像学检查超声造影可见右侧肾门部有一4.4 cm×3.4 cm低回声结节,边界清,内部条索样高回声,内未见明显血流信号,注射造影剂后14 s开始进入,21 s病灶整体增强,呈低均匀强化(图1A)。右侧肾门部结节,考虑占位,神经源性肿瘤可能,不排除恶性肿瘤。泌尿系计算机断层扫描(computed tomography,CT)检查示右肾门有一类圆形软组织结节影,边界清,增强扫描不均匀强化,病变累及右侧肾静脉,肾静脉腔内似见充盈缺损,双肾见无强化类圆形低密度影,双侧肾上腺未见异常,双侧肾盂输尿管未见明显扩张(图1B)。考虑为右肾门占位,累及右肾静脉可能,恶性可能。下腹部磁共振成像(magnetic resonance imaging,MRI)(图1C):双肾多发类圆形液性长T2信号影,右肾可见类圆形稍长T1、稍短T2信号影,约4.2 cm×3.2 cm×3.5 cm,边界清晰,DWI信号稍高,ADC值明显减低。右肾占位性病变,性质待定。初步诊断为右侧腹膜后占位,高血压病,高脂血症,脑膜瘤术后。为求进一步诊治,遂行多学科联合会诊。
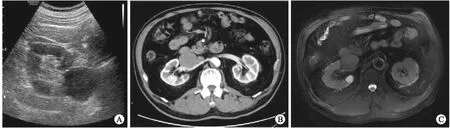
A:超声造影;B:泌尿系CT;C:下腹部MRI。
3 病例讨论
讨论问题:肾静脉平滑肌肉瘤流行病学特点及诊断难点?术前是否行CT引导下穿刺活检(CT-guided core needle biopsy,CNB)?该疾病需要与哪些疾病鉴别?怎样进行该疾病治疗策略的选择?该疾病预后因素有哪些?
泌尿外科王凯:患者中年男性,超声造影、腹部增强CT、MRI均报道右侧肾门部有一约4.2 cm×3.2 cm×3.5 cm无回声肿物,右肾门肿瘤累及右肾静脉可能,应警惕内分泌性或神经源性肿瘤考虑恶性可能,但患者血儿茶酚胺、尿VMA、肾上腺功能学检查均无明显异常,且增强程度较弱,上述肿瘤可能性稍小,但仍有静默性肿瘤可能,如肾细胞癌血管侵犯、转移瘤等。患者否认恶性肿瘤病史,因此转移瘤可性能稍小。根据我中心经验,不能排除下腔静脉或肾静脉来源的平滑肌肉瘤,具体仍需病理诊断确诊。
放射科何为:由于肾静脉平滑肌肉瘤和副神经节瘤在术前临床表现和影像学研究上的相似性,应对两者进行鉴别诊断,尤其是伴有高血压病史的患者。起源于腹膜后或纵隔的副神经节瘤是一种肾上腺外型嗜铬细胞瘤,可发生在腹部嗜铬组织所在的任何部位,并可以在椎旁神经节、扎克坎德尔器官和膀胱中发现[1]。因为肿瘤产生的儿茶酚胺过多常导致高血压、心悸、头痛和体重减轻等临床症状,因此以上症状与去甲肾上腺素的产生有关[2]。根据文献报道,副神经节瘤的典型CT图像显示肿瘤直径大于3 cm,呈圆形规则形状,边缘清晰,副神经节瘤的CT表现虽有典型特征,但缺乏特异性[2]。因此,仅通过CT诊断肾上腺外副神经节瘤是极其困难的,副神经节瘤可以通过血液中儿茶酚胺及其代谢物水平的变化来诊断[2]。
泌尿外科QAIS BAHEEN:血管壁平滑肌肉瘤非常少见,AGUILAR等[3]进行文献检阅仅找到约100例报道,其中50%发生于腔静脉等大血管,肾静脉来源仅29例。肾静脉平滑肌肉瘤多见于女性(82%),好发于50~70岁的中老年人,60%患者累及左侧肾静脉[4]。该病诊断难点在于:①与下腔静脉平滑肌肉瘤相似,该病起病隐匿,多数患者无症状,由体检发现,后期因肿瘤生长侵及周围组织或肾静脉回流时才会出现右上腹酸胀痛、腰痛等非特异性症状,查体多无阳性体征,偶有肾区叩痛。②影像学表现易混淆,与腹膜后肿物占位及肾细胞癌血管侵犯难以区分。该例患者术前放射检查曾被诊断为右肾占位性病变,但综合超声、CT显示肾门部结节,仍考虑为腹膜后肾门部占位。肾静脉管径、管壁厚度较下腔静脉小,B超不易通过血管壁侵蚀情况判断其来源。③确诊仍需术后病理检查,肿瘤可侵及肾周脂肪,显微镜下有丝分裂活跃,免疫组化结果显示SMA(+)。然而有文献报道,有丝分裂不活跃的患者并不能排除该诊断[3,5]。
泌尿外科毕海:肾静脉平滑肌肉瘤另一个需要鉴别的疾病是腹膜后肉瘤(retroperitoneal sarcoma,RPS)。根据文献报道,为了区分RPS和其他类型的腹膜后肿块,建议使用CT引导下穿刺活检(CT-guided core needle biopsy,CNB)[6]。WILKINSON[7]报道,腹膜后肉瘤术前CNB是安全的,不会影响肿瘤的预后。然而,对于疑似副神经节瘤的病例,术前CNB应谨慎进行,因为它可能导致嗜铬细胞瘤危象。在我们的病例中,我们为避免嗜铬细胞瘤危象选择不进行CNB。
泌尿外科马潞林:平滑肌肉瘤恶性程度高,有淋巴结转移及远处转移风险,因此早期、完整切除肿瘤对提高预后有着重要意义,肿瘤浸润到周边脏器也应合并切除。术前应完善检查,充分分析,并注意鉴别诊断,做好突发事件准备,比如术前扩容治疗等。
因平滑肌肉瘤恶性程度高,癌细胞可能侵及下腔静脉及肾脏,加之肾静脉较短,无法完全阻断肿瘤远段血管,为腔镜下完整切除肿物、预防出血及肿物切除后血管重建造成了难题,因此多数医生选择根治性肾切除术。但对于对侧肾功能不全、孤立肾及保留肾脏意愿强烈的患者,也可行开放手术切除肿物后进行血管重建,但术后复发、出血等风险较根治性肾切除高出很多。因此须综合患者情况及意愿充分沟通,谨慎选择术式,比如本例患者。
泌尿外科张洪宪:术中注意探查肿瘤原发部位,完整切除受累组织。因该肿物紧贴右侧肾门,若来源于肾静脉但未累及肾脏或侵犯肾静脉,术中仍可能因远端血流阻断或血管重建困难而切除肾脏,血管重建手术可能造成吻合口漏血,导致贫血或失血性休克,同时肿瘤复发的可能性更大。如肿瘤来源肾脏组织,则术中需要切除患侧肾脏。术中需精细操作,尽量减少对肿瘤的刺激,若肿瘤为内分泌性或神经源性需提防术中生命体征剧烈波动。手术风险较大,情况复杂,术前须向患者及家属充分解释风险,取得理解与配合后再做手术。如需保留肾脏,术中应行血管重建手术。
病理科陆敏:平滑肌肉瘤典型病理特征为梭形细胞肉瘤,弥漫性重度异型性,可见分裂像及少数巨核细胞。平滑肌肉瘤的免疫组织化学通常在70%以上的病例中显示肌源性标记物,如钙结蛋白(caldesmon)、结蛋白(desmin)或平滑肌肌动蛋白的阳性染色[8]。
肿瘤科王皓:术后辅以放化疗,但其对预后作用尚有争议[9]。近年来有文献报道部分子宫外的平滑肌肉瘤表达雌激素受体及孕激素受体[5],意味着免疫治疗可能是未来的方向。同时定期随访调整后期治疗方案也至关重要。
泌尿外科刘茁:肾静脉平滑肌肉瘤属于罕见病,目前缺少大宗的系统性病例系列研究。根据当前文献报道,肿瘤直径>3 cm、切缘阳性、保留肾脏手术局部复发及远处转移的风险显著升高。GRIGNON等[10]报道术后局部复发率为40%,远处转移可至肺、肝、皮肤及软组织等。AGUILAR等[3]分析了30例文献报道的病例后发现30%的患者(平均随访78个月)未发生复发或转移,23%的患者发生局部复发转移仍存活(平均随访48个月),37%的患者复发后死亡。
4 随访情况
患者术后规律复查,2020年1月复查恢复良好,未见复发,肿瘤放疗科辅助放射治疗。随访至2021年3月,未见肿瘤复发及转移,术后一般情况良好,无明显不适(图2)。
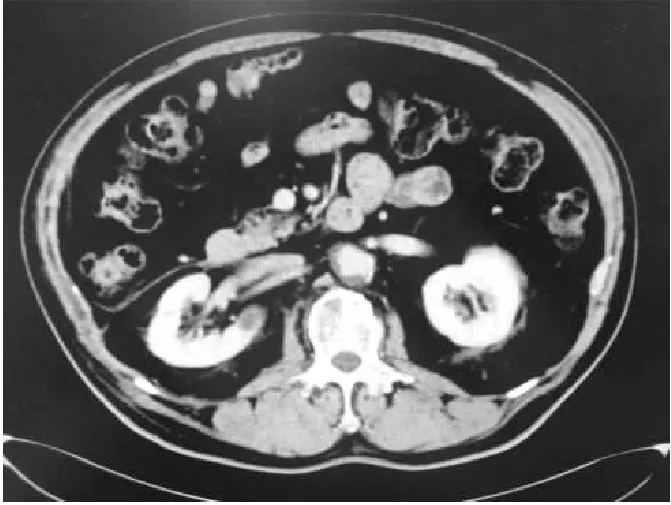
图2 患者2021年3月复查腹部CT图像
5 总结
肾静脉平滑肌肉瘤属于罕见病例,其临床表现、实验室及影像学检查与腔静脉平滑肌肉瘤类似,但因原发位置特殊,与腔静脉平滑肌肉瘤在治疗上又存在差别。肿瘤位于后腹腔肾门部位置较深,血管众多且关系复杂,易与腹膜后肿瘤及肾脏肿瘤混淆,病理检查仍为其诊断的金标准。早期、完整切除被认为是首选的治疗方式,可根据患者自身情况选择是否保留肾脏。辅助治疗、定期随访在治疗中占有重要地位。
