T淋巴细胞联合血浆细胞因子诊断儿童ITP的研究*
2022-03-23江南静雷勋明朱书瑶皮光环
江南静,雷勋明,庞 英,朱书瑶,皮光环,陈 艾
(四川省妇幼保健院/四川省妇女儿童医院/成都医学院附属妇女儿童医院儿科,成都 600031)
特发性血小板减少性紫癜(ITP)为一种以血小板减少为表现的自身免疫性疾病,该病可导致患儿出现内脏、皮下、颅内等多部位急性出血,严重者可危及患儿生命[1-2]。据统计儿童出血性疾病中约有70%是因ITP引起,目前对于该病的发病机制尚未完全明确,近年来随着免疫学、分子生物学等学科的发展,发现ITP存在自身免疫功能异常导致患儿体内产生血小板抗体,使血小板被大量破坏而致血小板水平下降可能是该病的发生原因之一[3-4]。目前国内对于ITP的诊断虽有标准,但需要进行骨髓穿刺检查,可对患儿机体造成较大的创伤,因此有必要寻找创伤性更小的检测指标[5-6]。本研究旨在通过分析T淋巴细胞亚群及血浆细胞因子检测指标联合检测对儿童ITP诊断价值,以期为该病的临床诊断提供新的思路。
1 资料与方法
1.1 一般资料
选择2018年2月至2020年9月本院接诊的血小板减少的住院患儿92例,其中男55例,女37例。纳入标准:(1)连续2次以上检测显示血小板计数(PLT)<100×109/L;(2)初次患病;(3)采血前未接受免疫抑制治疗;(4)患儿家属已获知情同意。排除标准:(1)人类免疫缺陷病毒(HIV)抗体检查阳性者;(2)采血前4周内有输血、疫苗接种者。本研究经医院论理委员会审核并通过。
1.2 方法
1.2.1检测T淋巴细胞亚群及血浆细胞因子水平
患儿在入院24 h内抽取空腹外周静脉血5 mL,其中2 mL全血采用美国BD公司的FACS Calibur型流式细胞仪检测CD3+、CD4+及CD8+水平。另外3 mL采用日立公司生产的7600型全自动血液生化分析仪检测白细胞介素(IL)-2、IL-4及肿瘤坏死因子-α(TNF-α)水平。
1.2.2ITP诊断标准
参照《诸福棠实用儿科学(第8版)》[7]的规定:经2次以上检测血常规显示PLT 100×109/L,脾脏无增大或仅有轻度增大,骨髓检查显示巨核细胞增多或正常,有成熟障碍,具有以下5项中的任一点:(1)泼尼松治疗有效;(2)切脾治疗有效;(3)人体产生血小板相关免疫球蛋白G(PAIgG)增多;(4)人血小板相关补体3(PAC3)增多;(5)血小板寿命测定缩短;除外继发性血小板减少症。根据ITP诊断结果将患儿分为两组,符合ITP诊断者为ITP组,不符合ITP诊断者为非ITP组,比较两组患儿T淋巴细胞亚群及血浆细胞因子水平,并以受试者工作特征(ROC)曲线评估各指标单独检测与联合检测对ITP的诊断价值。
1.3 统计学处理
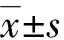
2 结 果
2.1 两组患者基线资料比较
92例患儿中共62例(67.39%)被诊断为ITP,两组患儿性别、年龄、病程、PLT水平比较,差异均无统计学意义(P>0.05),见表1。
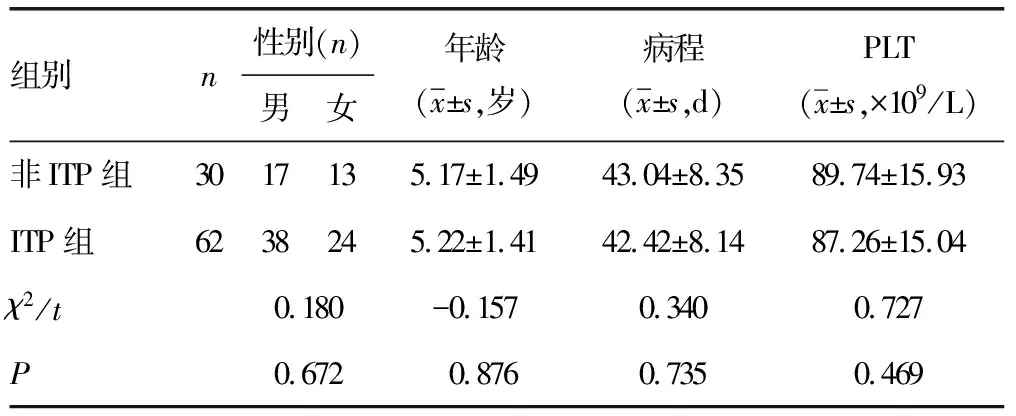
表1 两组患儿基线资料比较
2.2 两组患儿T淋巴细胞亚群比较
ITP组患儿CD3+及CD4+水平均低于非ITP组,CD8+水平高于非ITP组,差异均有统计学意义(P<0.05),见表2。
表2 两组患儿T淋巴细胞亚群比较
2.3 两组患儿血浆细胞因子检测指标比较
ITP组患儿血浆IL-4水平低于非ITP组,ITP组患儿IL-2、TNF-α水平高于非ITP组,差异均有统计学意义(P<0.05),见表3。

表3 两组患儿血浆细胞因子检测指标比较
2.4 ROC曲线分析
ROC曲线分析结果显示,CD3+、CD4+、CD8+、IL-2、IL-4、TNF-α对儿童ITP的截断值分别为59.13%、26.04%、24.08%、4.05 pg/mL、3.74 pg/mL、4.19 pg/mL;曲线下面积(AUC)分别为0.883、0.528、0.806、0.875、0.759、0.506。六者联合诊断(指联合检测时CD3+、CD4+、IL-4其中1个指标低于截断值或CD8+、IL-2、TNF-α其中1个指标低于截断值即判断为ITP)的AUC为0.932,其诊断效能高于各指标单独检测(Z=5.142、4.338、4.882、3.957、4.226、3.921,P=0.001、0.009、0.003、0.017、0.011、0.019),见表4。

表4 ROC曲线分析结果
3 讨 论
儿童为ITP的高发人群,该病起病较为隐匿,在疾病早期主要以散在皮肤出血点及鼻衄、牙龈出血等较轻的出血症状为表现,在急性期可出现发热、恶寒并有突然发起广泛而严重的皮肤黏膜紫癜等症状,此类紫癜可出现于任何部位的皮肤或黏膜,严重者可对患儿的生命造成威胁[8-9]。过去较长时间被认为ITP是一种不明原因的血小板减少而引起的出血性疾病,近年来随着对该病的研究,发现此类患儿多有体液免疫异常的表现,同时研究发现细胞因子网络失调也可能是ITP发生的分子生物学基础之一[10]。ITP患儿因自身抗原异常表达而激活自身反应性T淋巴细胞亚群,使体内血小板抗体产生增加而致血小板被大量破坏使血小板水平下降;加上巨核细胞的增殖分化及其成熟后生成血小板均受细胞因子的调控,因此,可选择T淋巴细胞亚群及血浆细胞因子作为儿童ITP的诊断指标[11-12]。
CD3+T细胞主要包括CD4+、CD8+T细胞2个亚群,CD4+T细胞为T辅助/诱导细胞表面标志,可辅助T细胞的分化并有协助B细胞产生抗体的作用,同时CD4+T细胞为机体免疫反应中的主要反应细胞,可增强及扩大其他免疫细胞的功能,因而CD4+T细胞水平升高提示患儿免疫功能较强[13]。CD8+T细胞则为T抑制/细胞毒性细胞的表面标志,其具有抑制T细胞的活化及抑制B细胞产生抗体的作用[14]。本研究结果显示,ITP组患儿CD3+、CD4+水平均低于非ITP组,CD8+水平高于非ITP组,差异均有统计学意义(P<0.05),与相关研究结果相一致[15]。CD4+T细胞根据产生细胞因子的不同可为Th0、Th1、Th2等细胞,对于ITP患者Th1及Th2的研究较多,研究证实ITP患儿体内Th1/Th2比例水平升高,Th1细胞主要介导细胞免疫,可刺激CD8+T细胞反应而产生TNF-α、IL-2等细胞因子而激活巨噬细胞对血小板的吞噬作用,加速血小板破坏。Th2细胞则主要产生IL-4等细胞因子,可介导体液免疫,限制抗原递呈细胞活性而起到增强体液免疫的作用[16]。
IL-2可参与免疫应答,同时可促进Th1及Th2细胞的增生并可促进自然杀伤(NK)细胞的细胞毒性及其他细胞因子的分泌;白细胞介素-4则主要由单核巨噬细胞及Th2所分泌,可起到促进B细胞增生分化及促进抗体分泌的作用,并可提高机体免疫力;TNF-α主要由单核巨噬细胞及经活化的T细胞产生,适当的TNF-α水平可对机体起保护作用,但过量的TNF-α反而可对机体造成损伤[17]。本研究对两组患儿细胞因子水平比较,结果显示ITP组患儿血浆IL-4水平低于非ITP组,IL-2、TNF-α水平高于非ITP组,差异均有统计学意义(P<0.05)。正常情况下IL-2、TNF-α水平均较低,当出现外源性感染时可使机体因感染而在免疫应答过程中产生复合物而刺激单核-巨噬细胞合成并释放出大量的IL、TNF-α等促炎因子,上述炎症因子可参与ITP的发病过程[18-19]。本研究ROC曲线分析结果显示,CD3+、CD4+、CD8+、IL-2、IL-4、TNF-α对儿童ITP的截断值分别为59.13%、26.04%、24.08%、4.05 pg/mL、3.74 pg/mL、4.19 pg/mL;AUC分别为0.883、0.528、0.806、0.875、0.759、0.506。六者联合诊断的AUC为0.932,其诊断效能高于各指标单独检测(P<0.05),提示T淋巴细胞亚群及血浆细胞因子联合检测可从患儿的免疫功能及炎性反应的角度反映患儿的病情,可为ITP的诊断提供更多的参考依据,本研究所采取的诊断方法与当前ITP诊断的金标准相比,不进行骨髓穿刺检查,对患儿创伤较小,T淋巴细胞亚群及血浆细胞因子联合检测可作为ITP早期筛查手段而提高儿童ITP的早期诊断率[20]。
综上所述,CD3+、CD4+、CD8+、IL-2、IL-4、TNF-α均可作为儿童ITP的诊断指标,联合检测可提高ITP诊断效能。上述指标在使用时注意需与血常规指标、临床诊断相结合,发挥其辅助诊断作用才能有效提高儿童ITP的早期诊断效率。
