髋关节镜手术治疗钳夹型股骨髋臼撞击征△
2022-03-23王江涛李海鹏王明新王耀霆李春宝刘玉杰
王江涛,李海鹏,张 佳,肇 刚,王明新,王 龙,王耀霆,李春宝*,刘玉杰
(1.解放军医学院,北京 100853;2.中国人民解放军联勤保障部队第九八〇医院骨一科,河北石家庄 050082;3.中国人民解放军总医院第四医学中心骨科医学部,北京 100853)
钳夹型(Pincer型)股骨髋臼撞击征是股骨髋臼撞击征的一种亚型,发生率为8%,是造成髋部疼痛及关节功能受限的重要病因[1]。髋臼过度覆盖、髋臼过深、臼缘突出等髋臼结构形态异常被认为是本病的根源,导致髋臼在关节屈伸旋转活动中与股骨头颈结合部发生线性接触[2-4]。髋臼与股骨头颈结合部反复接触撞击造成髋臼骨赘形成、盂唇损伤、软骨盂唇交界区损伤等病理改变[5-6]。如未及时采取外科措施解除FAI造成的异常髋关节受力,髋关节病理改变将继续扩展造成髋臼软骨分层损伤[7]。治疗上,外科脱位手术、小切口技术等传统开放手术可有效地去除髋臼骨赘[8,9]。但是,髋关节镜手术能更有效地处理髋关节内病变,使患者获得更高的关节功能评分和更低的并发症发生率,已成为FAI治疗的主流手术方式[10]。目前,髋关节镜治疗凸轮型和混合型股骨髋臼撞击综合征的研究较多,但是针对单纯钳夹型FAI的诊疗研究相对较少,手术方式和临床疗效也不尽相同。本研究采用髋关节镜下髋臼成形术治疗单纯钳夹型FAI,术中去除髋臼增生骨质的同时处理损伤的盂唇及关节软骨。现将临床疗效报告如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)临床表现为髋部疼痛,查体主要为屈髋内收内旋撞击试验和(或)屈髋外展外旋撞击试验阳性;(2)影像学显示单纯钳夹型股骨髋臼撞击征;(3)规律保守治疗至少3个月,症状无显著改善;(4)随访时间1年以上。
排除标准:(1)既往同侧髋关节外伤及手术史;(2)伴有髋臼发育不良、股骨头坏死或股骨头骨骺炎患者;(3)Tönnis>2级的髋关节炎患者;(4)腰椎间盘突出症患者;(5)类风湿关节炎者。
1.2 一般资料
回顾性分析2017年6月—2019年7月本科髋关节镜治疗的325例FAI患者,共24例单纯钳夹型股骨髋臼撞击征患者纳入本研究。其中,男10例,女14例;年龄18~55岁,平均(33.52±11.42)岁;左髋11例,右髋13例。本研究获医院伦理委员会批准,所有患者均知情同意。
1.3 手术方法
患者全身麻醉后仰卧位,双下肢置于牵引床上并固定,保护会阴部。患侧术区常规消毒,铺无菌单。术侧下肢牵引,内收内旋髋关节,经C形臂X线机透视关节间隙牵开达8~10 mm后,常规建立前外侧入路(anterolateral portal,AL),置入关节镜。于镜下建立辅助中前入路(mid-anterolateral portal,MA),切开关节囊,连通AL和MA入路。关节镜置于髋关节中央室,探查髋臼盂唇、髋臼及股骨头软骨、髋臼窝及圆韧带等区域。采用Outerbridge评分对软骨损伤进行分级,射频修整损伤的软骨,修整损伤退变的圆韧带,切除增生滑膜。寻找髋臼局部过度覆盖钳夹畸形的增生骨赘(Pincer畸形),用磨钻磨除骨赘,恢复其髋臼上缘正常解剖结构关系。根据损伤盂唇的严重程度及组织质量进行切除、修整或带线锚钉缝合。盂唇缝合时为确保手术安全,建立远端前外侧入路(distal anterolateral portal,DALA)用于置钉和缝合。使用带线锚钉(Smith&Nephew公司,直径2.3 mm单线锚钉)采用环形捆扎技术修补损伤的盂唇组织。如盂唇钙化、骨化或严重损伤时予以切除处理。随后放松下肢牵引,患侧髋关节屈曲30°~45°。髋关节镜置于周围间室,检查股骨头非负重面、股骨头颈结合部、髋关节囊等区域。屈髋90°、内收内旋和外展外旋超过30°时盂唇无撞击,顺利通过股骨头颈交界区。常规缝合关节囊及皮肤切口。
术后即开始髋关节被动活动,术后次日被动屈髋可达90°,可拄双拐部分负重站立。术后1~4周拄拐逐渐恢复负重活动,期间主动屈髋不超过90°,避免主动外旋和后伸活动。锻炼臀中肌、腰背肌及股四头肌肌力。术后5~12周可完全负重,关节全范围活动。继续锻炼髋周肌肉力量,恢复慢跑等活动。所有患者术后服用非甾体类药物预防异位骨化。
1.4 评价指标
记录围手术期资料,包括术中所见、手术时间、切口总长度、术中透视次数、切口愈合、住院时间以及并发症。采用屈髋内收内旋撞击试验(flexion,adduction and internal rotation test,FADIR)、屈髋外展外旋撞击试验(flexion,abduction and exter⁃nal rotation test,FABER)、疼痛视觉模拟评分(visu⁃al analogues scale,VAS)、改良 Harris髋评分(modi⁃fied Harris hip score,mHHS)和国际髋结果工具评分(international hip outcome tool,iHOT-12)评价临床效果。
行影像检查,测量外侧中心边缘角(lateral cen⁃ter edge angle,LCEA),髋臼指数(acetabular index,AI)。记录骨盆正位交叉征者、后壁征者、髋臼过深等征象,并用Tönnis骨性关节炎分期评估髋关节退变情况。
1.5 统计学方法
采用SPSS 23.0软件进行数据分析。计量资料以±s表示。资料呈正态分布时,采用配对T检验,或单因素方差分析,两两比较采用LSD法;资料呈非正态分布,采用秩和检验。计数资料采用卡方检验或Fisher精确检验,等级资料采用Fried⁃man秩和检验。P<0.05为差异有统计学意义。
2 结果
2.1 临床结果
24例患者均顺利手术,术中无血管、神经损伤等严重并发症。镜下证实24例患者均为单纯钳夹型撞击,无股骨头颈交界凸轮骨赘。髋臼软骨损伤者17例,股骨头软骨损伤者3例。合并盂唇损伤者24例,盂唇钙化者7例,盂唇骨化者4例,髋臼小骨者2例。24例患者均切除髋臼边缘骨赘,17例行盂唇修复,3例行盂唇切除,4例行盂唇修整。手术时间(74.42±13.38) min,切口总长度(3.97±0.38)cm、术中透视次数(3.37±0.77)次,住院时间(6.13±0.80)d。24例患者切口均甲级愈合。所有患者均无感染、症状性血栓等并发症。
患者随访 14~40个月,平均(30.72±7.92)个月。患者术后(7.54±1.82)周恢复完全负重活动。随访过程中,患者活动时间未再发生剧烈疼痛,功能逐渐改善,全部均无再次镜下手术,无改行髋关节置换术者。
患者随访资料见表1,与术前相比,术后6月和末次随访时患者FADIR和FABER试验均显著改善(P<0.05),VAS评分显著减少(P<0.05),而mHHS和iHOT-12评分均显著增加(P<0.05)。
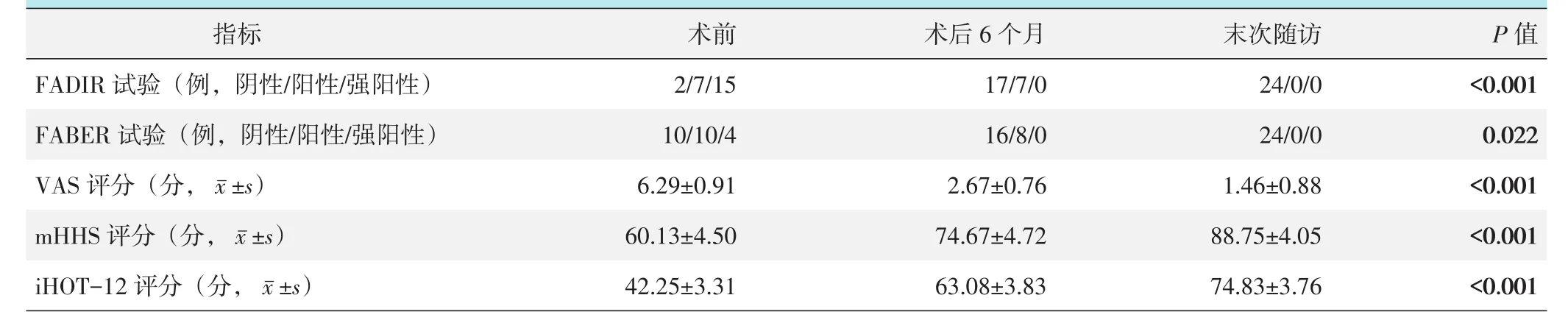
表1 24例患者随访结果与比较
2.2 影像评估
24例患者影像评估结果见表2。与术前相比,术后6个月和末次随访时24例患者LCEA显著减少(P<0.05),而AI显著增加(P<0.05);与术后6个月相比,末次随访时LCEA和AI均无显著变化(P>0.05)。与术前相比,术后6个月和末次随访时交叉征、后壁征阳性比率显著下降(P<0.05),而髋臼过深征阳性比率则无显著变化(P>0.05);与术后6个月相比,末次随访时交叉征、后壁征和髋臼过深征的阳性比率均无显著变化(P>0.05)。术前与术后6个月或末次随访时Tönnis骨性关节炎分期均无显著改变(P>0.05)。

表2 24例患者影像评估结果与比较
至末次随访时,24例患者均未见异位骨化、髋关节明显退变等不良影像表现。典型病例影像见图1。
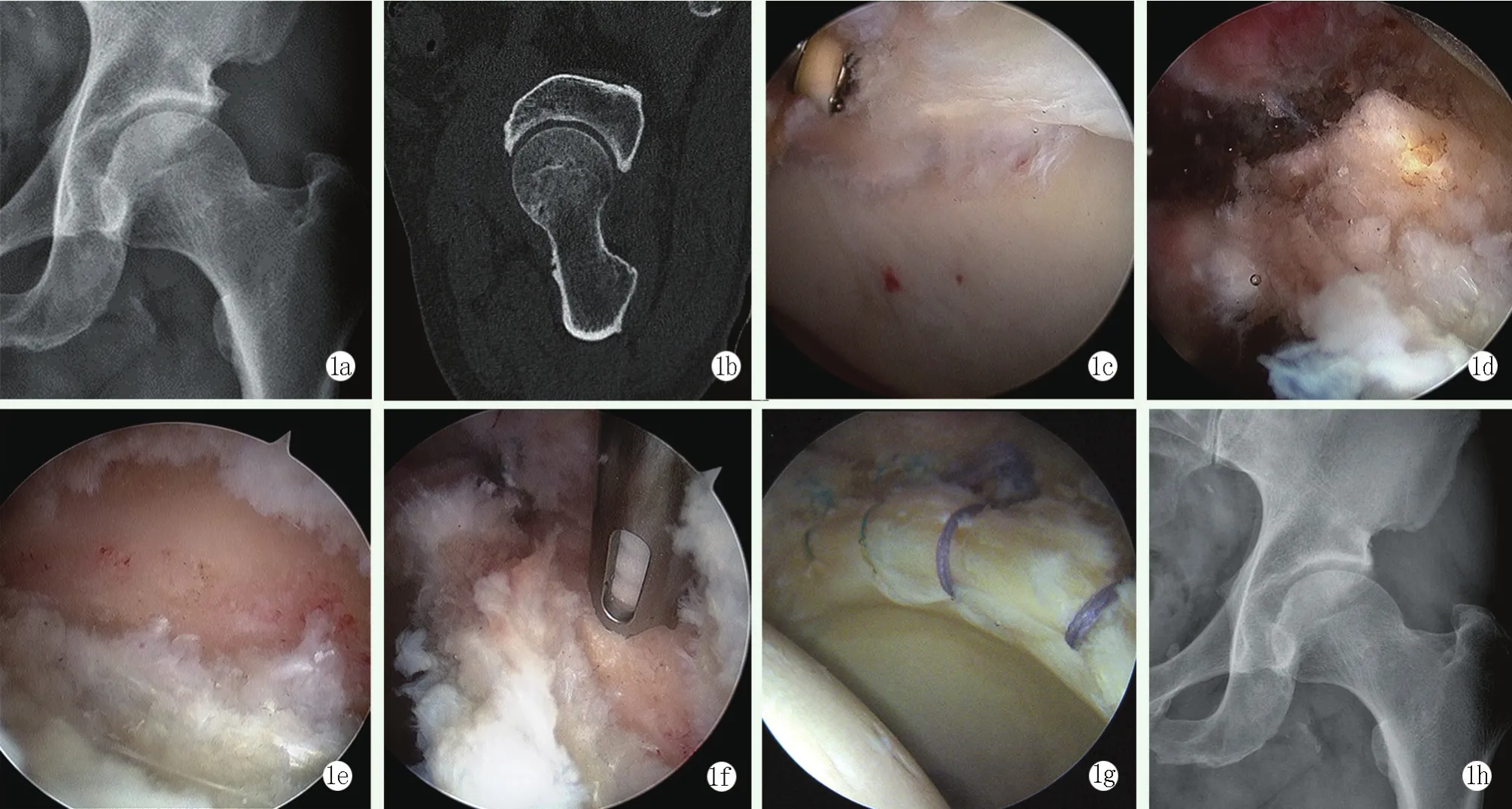
图1 患者,男,30岁,左髋部疼痛1年,屈髋内旋时疼痛明显加重 1a:术前左髋正位X线片显示髋臼外上缘骨质增生,LCEA为42°,AI为0° 1b:术前左髋横切面CT显示髋臼前缘骨质增生 1c:镜下见髋臼前上方盂唇撕裂 1d:镜下见髋臼前外上缘骨赘 1e:镜下磨钻清理臼缘骨赘后所见 1f:镜下置入单线缝合锚钉 1g:镜下盂唇缝合后所见 1h:术后左髋正位X线片示髋臼轮廓正常,无明显骨赘残留,LCEA为32°,AI为9°
3 讨论
单纯钳夹型股骨髋臼撞击征临床发病率不高,但可造成多种病理损伤和严重的临床症状。目前凸轮型和混合型股骨髋臼撞击征研究较多,但是针对单纯钳夹型股骨髋臼撞击征的研究相对较少。本文探讨了单纯钳夹型FAI的病理损伤类型、影像学特点和治疗效果。
本研究结果显示,单纯钳夹型FAI可伴有盂唇损伤、盂唇钙化、盂唇骨化、髋臼软骨损伤、股骨软骨损伤等多种病理损伤,其中盂唇损伤最多见,占比100%,其次为软骨损伤,占比83.33%。此外,单纯钳夹型FAI继发骨性关节炎的比例也比较高,占比70.83%。这表明股骨髋臼异常撞击造成盂唇及软骨损伤并继发骨性关节炎是股骨髋臼撞击征引起髋部疼痛的主要病因[11]。有学者研究发现,Cam型撞击征者股骨头向前外移位,而Pincer型撞击征者股骨头向后内移位,两者均可造成髋关节微不稳定,从而继发髋关节骨性关节炎[12]。
本研究影像学分析显示,单纯钳夹型FAI的影像学表现多样,可表现为交叉征、后壁征、髋臼过深征等。其中,交叉征最常见,占比91.67%,其次为后壁征,占比41.67%,髋臼过深征占比最少,且与交叉征或后壁征共同出现,纳入研究的24例患者中未发现单独髋臼过深征者,表明单纯钳夹型FAI最常见于前外侧髋臼骨质增生,其次为后壁骨质增生和整体性髋臼骨质增生。术后随访影像显示,所有患者的髋臼过深征和个别患者的后壁征仍为阳性,但患者无明显髋部疼痛和功能障碍,说明单独髋臼过深征并不意味着有盂唇、软骨损伤,常常不引起髋部疼痛或功能障碍等临床症状。同时,这表明单独髋臼过深征不能作为钳夹型FAI的独立影像学诊断依据,应该联合髋关节外侧CE角、交叉征、后壁征等多种影像学指标以提高诊断的准确性[13,14]。此外,由于测量手段与体位变化的影响,识别并明确钳夹型股骨髋臼撞击的严重程度较凸轮型更加困难。有学者研究发现,与平卧位相比,站立位时骨盆倾斜发生的概率和程度更低,交叉征由平卧位时的23%减少至11%,CE角则无明显变化。因此,推荐采取站立位平片评估钳夹型股骨髋臼撞击征[15]。
股骨髋臼撞击征的治疗尚存争议。Pennock等[16]研究认为,82%的患者可采取保守治疗。Griffin等[17]进行的多中心随机对照研究结果表明髋关节镜手术相较保守治疗可获得更好的治疗效果。本研究采用髋关节镜下髋臼成形术,术中去除髋臼骨赘的同时,同期处理关节内盂唇和软骨损伤,术后随访1年以上,疗效良好。此外,本研究中所有纳入患者均伴有盂唇损伤,盂唇损伤的处理直接关系到术后的疗效。目前主流观点主张将损伤的盂唇组织尽可能原位缝合固定,以最大程度的改善患者症状,恢复髋关节功能[18-22]。但是当盂唇质量差,出现严重钙化、骨化、退变时可选择盂唇切除[23]。本研究中按照尽可能修复和保留盂唇组织的原则对近90%的盂唇组织进行了修复和保留,仅对严重盂唇钙化、骨化无法修复者行盂唇切除,术后随访VAS评分及mHHS髋关节功能评分均较术前明显改善,临床效果良好。本研究中除对髋臼骨赘进行清理和盂唇损伤予以修复外,还对髋臼和股骨软骨损伤进行了射频修整处理,术后随访结果显示所有病例髋关节骨关节炎未进展,表明髋关节镜下髋臼成形术能够有效去除FAI骨质增生带来的髋关节异常受力,延缓软骨损伤和骨关节炎进展。
综上所述,髋关节镜下髋臼成形术治疗钳夹型股骨髋臼撞击征可以明显缓解疼痛症状,提高髋关节的功能评分,短期临床效果满意。
