以家庭为中心的护理模式对支气管肺炎患儿疗效及肺功能的影响分析
2022-03-18陈玉仁
陈玉仁
厦门市第三医院儿科,福建厦门 361100
小儿支气管肺炎是儿科较为常见的, 由呼吸道细菌、病毒感染引起的呼吸系统疾病,此外,该病的发生与婴幼儿免疫能力低、营养不良、气温骤降、室内通气不良等诸多因素有关,患儿典型症状为发热、咳嗽、气促、憋喘,若未及时行有效治疗,在降低患儿肺部功能的同时可影响患儿神经系统发育[1]。小儿支气管肺炎患儿入院后常规护理主要实施者为医护人员,由于儿科医疗卫生资源有限,护理人员护理水平参差不齐,促使儿科为医院医疗纠纷高发科室,近些年部分医学研究者提出, 常规护理基础上落实以家庭为中心的护理模式有助于提升干预效果[2]。该次研究便利选取泰安市儿童医院2018 年12 月—2019年12 月收治的74 例支气管患儿为研究对象, 分析以家庭为中心的护理模式对支气管肺炎患儿的护理效果。 现报道如下。
1 资料与方法
1.1 一般资料
便利选取该院收治的74 例支气管肺炎患儿为研究对象, 遵照数字随机分组法将患儿分为对照组与研究组,该次研究征得患儿家长同意、医院伦理委员会审核通过。 研究组患儿实施以家庭为中心的护理模式(n=37):男、女分别为 20 例、17 例;年龄 6 个月~6 岁, 平均 (3.52±0.11) 岁; 病程 2~6 d, 平均(3.82±0.04)d。 对照组患儿实施常规护理模式 (n=37):男、女分别为 19 例、18 例;年龄 6 个月~7 岁,平均(3.58±0.14)岁;病程 2~6 d,平均(3.78±0.05)d。 研究组患儿家长(n=37):男、女分别为 19 名、18 名;年龄 34~42 岁,平均(38.52±0.41)岁。 对照组患儿家长(n=37):男、女分别为 18 名、19 名;年龄 33~42 岁,平均(38.51±0.44)岁。对比两组患儿及其家长一般资料差异无统计学意义(P>0.05),具有可比性 。
1.2 纳入与排除标准
纳入标准:(1)参考我国2018 年中华医学会,中华医学会杂志社,中华医学会全科医学分会等制定的急性气管-支气管炎基层诊疗指南相关内容且与《诸福棠使用儿科学》 中相关支气管炎诊断标准相符[2]:①均存在发热、咳嗽气促、憋喘等症状;②肺部可闻及中细湿性啰音;③肺部X 线检查可发现肺部炎症改变;(2)入院前均未擅自应用其他药物治疗。 排除标准:①合并先天性疾病患儿;②既往接受其他药物治疗患儿;③基本临床资料不全或中途转院患儿;④合并重度感染性疾病患儿;⑤合并贫血、佝偻病及肺发育不全患儿。
1.3 方法
对照组及研究组分别应用常规护理及以家庭为中心的护理干预模式。
1.3.1 对照组 患儿入院后, 护理人员持续性观察患儿用药后临床症状改善情况, 若患儿出现不良反应,护理人员应立即通知主治医师。此外,护理人员定期为患儿更换床单、被罩,开窗通风,并保证病房温度在24℃,病房相对湿度在50.0%,封闭式回收患儿痰液。
1.3.2 研究组 ①情绪干预:患儿入院后护理人员主动与患儿家长沟通,指导患儿家长通过肢体抚摸、言语安抚促使患儿情绪稳定, 防止患儿入院后出现哭闹、焦躁等负面情绪。 此外,护理人员叮嘱患儿家长通过讲故事、为患儿播放动画片等形式,转移患儿注意力, 降低患儿对临床诊疗干预的抗拒。 ②健康教育:护理人员如实告知患儿家长相关检查结果,并强调遵照医嘱给药的重要性、 给药期间可能出现的不良反应,请患儿家长配合相关护理工作的顺利开展,安抚患儿情绪, 同时请患儿家长在患儿给药期间落实监督。此外,叮嘱患儿家长在陪护期间不要使用香水或吸烟,防止香水味或烟味刺激患儿呼吸道,加重患儿咳嗽、咯痰。 ③饮食护理干预:患儿胃肠道功能减退, 护理人员应叮嘱患儿家长根据患儿日常饮食喜好,为患儿提供清淡、易消化的食物,避免患儿诊疗期间单次大量进餐,或进食辛辣、油腻或甜食,防止在患儿治疗期间增加患儿胃肠负担。 患儿在诊疗期间应多饮水、可适量进食新鲜果蔬。若患儿无食欲且伴有腹胀,护理人员可对患儿腹部进行热敷,待患儿胃肠气体排出后再准许患儿家长喂食。 ④基础护理:邀请患儿家长共同布置病房环境,根据患儿喜好为其营造放松、安静且个性化的治疗及康复环境,可在病房墙壁上张贴卡通图像,为患儿营造安静、轻松的治疗氛围以减轻其紧张和恐惧情绪, 提高其检查及治疗配合度。⑤用药指导:于患儿用药前向患儿与其家长讲解药物适用病症以及用药方式、剂量、时间以及用药后可能出现的不良反应, 使患儿及其家长提前做好相应的心理准备, 防止不良反应加重患儿与其家属心理负担并影响其治疗依从性。 指导患儿掌握正确的雾化治疗方式,有效提高临床用药效果。
1.4 观察指标
①对比两组患儿入院后1 周诊疗依从性, 参考标准如下,完全依从:患儿能够主动积极地配合临床进行各项检查及诊治,无哭闹或者排斥等现象,按时用药; 依从: 患儿能够配合临床进行各项检查及诊治,偶尔存在哭闹或者排斥等现象,经安抚后情绪恢复平静,基本能够按时用药;部分依从:患儿基本可主动配合临床进行各项检查及诊治, 存在哭闹或者排斥等现象,经安抚后情绪有所改善,基本不会影响诊疗过程顺利进行;不依从:患儿存在严重的抵触情绪,经安抚后配合度仍然较差,影响检查及诊疗过程顺利进行。 总依从率=(完全依从例数+依从例数+部分依从例数)/总例数×100.00%。
②对比两组患儿入院时、治疗72 h 后C 反应蛋白(CRP)、肿瘤坏死因子-α(TNF-α)、白介素-6(IL-6)等炎症因子以及最大呼气流量(PEF)、第一秒用力呼气量(FEV1)、第一秒用力呼气量占用力肺活量比率(FEV1/FVC)等肺功能参数变化情况。
③比较两组患儿治疗后1 周预后情况, 若患儿治疗后发热、咳嗽、憋喘等呼吸系统症状均消失,双肺未再次闻及中细湿性啰音、肺部X 线片显示炎症病灶均消失,则表示治疗显效;若患儿不适症状明显缓解,双肺中细湿性啰音减轻、肺部X 线片显示炎症病灶面积明显缩小,则表示治疗有效;若患儿治疗后不适未明显改善,双肺可再次闻及中细湿性啰音、肺部X 线片显示炎症病灶未明显缩小,则表示治疗无效。 总有效率=显效率+有效率。
1.5 统计方法
采用SPSS 23.0 统计学软件处理数据, 符合正态分布的计量资料以()表示,组间差异比较采用t 检验;计数资料以频数和百分率(%)表示,组间差异比较采用χ2检验。 P<0.05 为差异有统计学意义。
2 结果
2.1 两组患儿干预后1 周依从性对比
干预后1 周, 研究组患儿诊疗总依从率显著较对照组患儿高,差异有统计学意义(P<0.05)。见表1。

表1 两组患儿干预后1 周诊疗依从性比较[n(%)]Table 1 Comparison of diagnosis and treatment compliance between the two groups 1 week after intervention[n(%)]
2.2 两组患儿干预前后炎症指标对比
干预前,两组患儿 CRP、TNF-α、IL-6 等相关炎症指标水平差异无统计学意义(P>0.05);干预后,研究组患儿 CRP、TNF-α、IL-6 等炎症指标水平均低于对照组,差异有统计学意义(P<0.05)。 见表 2。
表2 两组患儿干预前后炎症指标水平比较()Table 2 Comparison of inflammatory indexes between the two groups before and after intervention()
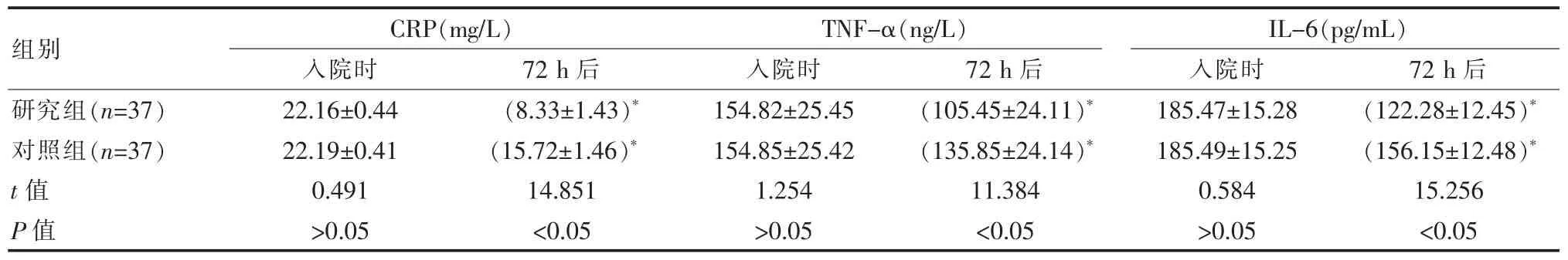
表2 两组患儿干预前后炎症指标水平比较()Table 2 Comparison of inflammatory indexes between the two groups before and after intervention()
注:*表示组内数据对比,P<0.05
组别CRP(mg/L)入院时 72 h 后TNF-α(ng/L)入院时 72 h 后IL-6(pg/mL)入院时 72 h 后研究组(n=37)对照组(n=37)t 值P 值22.16±0.44 22.19±0.41 0.491>0.05(8.33±1.43)*(15.72±1.46)*14.851<0.05 154.82±25.45 154.85±25.42 1.254>0.05(105.45±24.11)*(135.85±24.14)*11.384<0.05 185.47±15.28 185.49±15.25 0.584>0.05(122.28±12.45)*(156.15±12.48)*15.256<0.05
2.3 两组患儿干预前后肺功能指标对比
干预前, 两组患儿 PEF、FEV1 及 FEV1/FVC 等各项肺功能指标水平对比差异无统计学意义(P>0.05);干预后, 研究组患儿 PEF、FEV1 及 FEV1/FVC 等肺功能指标水平均高于对照组,差异有统计学意义(P<0.05)。 见表 3。
表3 两组患儿干预前后肺功能指标水平比较()Table 3 Comparison of pulmonary function indexes between the two groups before and after intervention()

表3 两组患儿干预前后肺功能指标水平比较()Table 3 Comparison of pulmonary function indexes between the two groups before and after intervention()
注:*表示组内数据对比,P<0.05
组别PEF(L/min)入院时 72 h 后FEV1(L)入院时 72 h 后FEV1/FVC(%)入院时 72 h 后研究组(n=37)对照组(n=37)t 值P 值100.34±12.53 100.37±12.42 0.274>0.05(194.38±15.24)*(104.38±15.22)*12.384<0.05 1.44±0.11 1.42±0.12 0.747>0.05(2.42±0.14)*(1.86±0.13)*17.830<0.05 44.27±0.20 44.29±0.17 0.392>0.05(71.55±0.17)*(63.54±0.16)*208.706<0.05
2.4 两组患儿干预后1 周预后情况对比
干预后1 周, 研究组患儿临床总有效率显著更高,组间对比差异有统计学意义(P<0.05)。 见表 4。

表4 两组患儿干预后1 周预后情况比较[n(%)]Table 4 Comparison of prognosis between the two groups 1 week after intervention [n(%)]
3 讨论
支气管肺炎多见于部分急性传染病及支气管炎,临床症状主要表现为咳嗽、发热、呼吸困难以及肺部湿啰音等。当前,临床尚不能对小儿支气管炎的发病机制做出准确地解释, 可能与小儿机体防御功能较差、 免疫力低下以及肺部发育不成熟等存在重要关联[3-4]。 小儿支气管管径较窄,纤毛运动能力较差,容易被黏液阻塞,一旦炎症反应出现,肺泡表面活性物质生成量明显减少,此外,受水肿以及炎性细胞浸润等因素的影响,肺泡膜显著增厚,影响换气功能并诱发呼吸困难[5-6]。
小儿支气管肺炎临床治疗目的为控制炎症、改善通气功能, 在患儿住院诊疗期间给予有效护理可提升患儿诊疗期间舒适感, 降低患儿对临床诊疗护理干预的排斥感[7-8],但是由于绝大多数小儿支气管肺炎患儿家长缺乏护理专业指导, 其临床护理能力相对较低,而且由于置身于陌生的环境中,对医护人员存在一定的不信任感,均可致使患儿出现紧张、焦虑等负面情绪,增加护患纠纷发生风险,影响了患儿临床诊疗护理依从性, 进而对临床疗效及患儿预后改善造成不良影响, 故而有必要予以患儿针对性的干预措施[9-10]。
该次研究中,干预后1 周,研究组患儿诊疗总依从率显著较对照组患儿高(P<0.05),由此可知,以家庭为中心的护理模式在常规护理基础上关注患儿家长在小儿支气管肺炎患儿在住院诊疗期间的作用,小儿支气管肺炎患儿入院后护理人员主动与患儿家长沟通,向患儿家长介绍医院环境、科普小儿支气管肺炎相关知识,安抚患儿负面情绪,引导患儿家长认识到促使患儿康复是医护人员与患儿家长的共同目标,在共同目标牵引下,有助于使患儿家长投入到患儿住院诊疗护理中, 护理人员协同患儿家长以提升患儿在临床诊疗中的依从性[11-12]。
小儿支气管肺炎患儿入院诊疗中护理人员注重落实基础护理,护理人员主导的常规儿科护理往往忽视患儿入院后负面心理情绪,与患儿家长沟通少[13-14]。此外,由于儿科医疗卫生资源有限,常规护理往往无法满足临床实际需求,因此,优化儿科护理就显得十分重要[15-16]。小儿支气管肺炎患儿言语表达能力与耐受能力低, 患儿家长言语安抚与肢体抚摸可为患儿提供足够的安全感,稳定患儿负面情绪,继而提升患儿对临床诊疗护理干预的依从性, 保证了临床诊疗护理干预的顺利开展[17-18]。 曾芳[19]临床研究显示对于应用以家庭为中心护理干预的观察组, 患儿PEF、FEV1、FEV1/FVC 等肺功能参数分别为 (193.46±22.31)L/min、(1.53±0.42)L、(92.35±6.84)%, 均明显优于对照组。 该次研究中, 研究组患儿护理干预后PEF 为(194.38±15.24)L/min、FEV1 为(2.42±0.14)L、FEV1/FVC 为(71.55±0.17)%,上述肺功能参数均优于对照组,与曾芳临床研究结果一致,证实以家庭为中心的护理干预有利于小儿支气管肺炎患儿肺功能的改善。
该次研究中,干预72 h 后两组患儿CRP、TNF-α、IL-6 等炎症指标均较干预前获得改善,且研究组患儿干预 72 h 后 CRP、TNF-α、IL-6 等炎症指标均低于对照组(P<0.05);干预后1 周,研究组患儿临床总有效率显著更高(P<0.05)。 由此可见,小儿支气管肺炎患儿实施以家庭为中心的护理模式能够使患儿治疗过程中获取家庭支持,可满足患儿的情感需求[20],通过营造舒适温馨的病房环境, 注重对患儿加强情绪护理以及健康教育等, 能够使其保持乐观积极的心态, 丰富患儿家长支气管肺炎及诊疗方面的相关知识,严格遵医嘱用药,可显著提升治疗效果[21-22]。
综上所述, 小儿支气管肺炎患儿实施以家庭为中心的护理模式有利于提升患儿诊疗护理依从性以及护理效果。
