开腹与腹腔镜下手术治疗对胃肠肿瘤患者的营养状况及术后并发症的影响分析
2022-03-18林锦熙周守群
林锦熙,周守群
福建中医药大学附属第三人民医院普外科,福建福州 350108
胃肠肿瘤是目前临床常见的疾病类型, 根据肿瘤病理类型不同分为良性、恶性两种,需及时给予手术治疗。手术治疗虽效果较佳,但经临床调查研究发现,受该肿瘤部位的影响,传统开腹手术虽也可完成肿瘤切除操作, 但术后感染发生率高, 术中出血量大,随着微创技术的逐渐成熟,腹腔镜手术的应用率也呈递增趋势[1-2]。腹腔镜手术具有手术创口小、手术视野清晰, 能显著减少术中出血量, 术后疼痛感较轻,恢复时间短等优势,目前已在各类切除术中广泛应用。 为探究何种方式手术能降低胃肠肿瘤切除术术后并发症发生率,并改善患者营养状况,特随机选取该院于 2019 年 6 月—2020 年 6 月就诊的 90 例胃肠肿瘤患者,随机分组研究,对照组接受开腹手术治疗,观察组接受腹腔镜下手术治疗,对胃肠肿瘤患者资料进行分析,现报道如下。
1 对象与方法
1.1 研究对象
随机选取该院90 例胃肠肿瘤患者为研究对象。患者按随机数表法分为两组,每组45 例。 对照组男25 例,女 20 例;疾病类型:直肠癌21 例,胃癌者 24例;病程 1~3 年,平均(1.65±0.26)年;年龄 26~75岁,平均(55.39±3.77)岁;病理分期:Ⅰ期 20 例,Ⅱ期25 例。 观察组男 23 例,女 22 例;疾病类型:直肠癌22 例,胃癌者 23 例;病程 1~3 年,平均(1.77±0.31)年;年龄 27~74 岁,平均(56.10±3.80)岁;病理分期:Ⅰ期21 例,Ⅱ期24 例。 两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。 患者及其家属均签署治疗同意书,研究得到医院医学伦理委员会批准。
纳入标准[3]:病理证实诊断;均适合手术治疗。
排除标准[4]:脑血管、肝肾功能损害严重者;严重认知障碍患者。
1.2 方法
对照组接受开腹手术治疗,患者接受全身麻醉,麻醉方式为气管插管,消毒腹部手术区,将铺巾铺盖在上方。 将患者调整为改良截石位,开始手术,通过电刀分离相关组织,解剖胃肠部位的动静脉,并将其暴露在手术视野内。彻底切除动静脉根部淋巴结,切除过程中应注意不要触碰到两侧的输尿管。 对胃肠肿瘤位置进行确定后,通过电刀分离周围组织,并对切口通过塑料套保护好,再切除肿瘤。
观察组接受腹腔镜下手术治疗, 患者接受全身麻醉,麻醉方式为静吸复合麻醉,手术期间对患者的生命体征进行密切监测, 并结合患者的实际病情对患者的体位进行干预, 如患者的肿瘤位于直肠或左半结肠,则调整患者为截石位;如患者的肿瘤位于胃部或右半结肠,则调整患者为平卧位。消毒腹部手术区,将铺巾铺盖在上方。选择合适的位置开始四孔气腹建立,将腹腔镜置入,再将操作钳置入操作钳刺孔中。 治疗期间,保护好患者的切口,并对肿瘤情况进行探查,先观察肿瘤是否发生转移,再对肿瘤周边情况进行探查。 最后结合探查情况对病变组织以及淋巴结进行清扫、切除。
手术后,所有患者均接受营养干预、抗感染治疗。
1.3 观察指标
观察两组术中出血量、手术耗时、下床时间及住院时间;根据治疗前与治疗48 h 后总蛋白、白蛋白、前白蛋白变化情况进行营养状况评定;记录肠梗阻、切口感染、胃肠道不良反应(腹胀、恶心、呕吐)等并发症发生情况。
1.4 统计方法
采用SPSS 20.0 统计学软件分析数据, 计量资料用()表示,符合正态分布数据比较采用t 检验;计数资料采用频数或率(%)表示,比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术情况比较
治疗后,观察组术中出血量、下床时间、住院时间优于对照组,手术耗时长于对照组,差异有统计学意义(P<0.05)。 见表 1。
表1 两组手术情况比较()Table 1 Comparison of surgical conditions between the two groups()

表1 两组手术情况比较()Table 1 Comparison of surgical conditions between the two groups()
组别 术中出血量(mL) 手术耗时(min) 下床时间(d) 住院时间(d)对照组(n=45)观察组(n=45)t 值P 值120.43±5.45 46.37±3.25 78.294<0.001 185.88±2.98 236.01±4.23 64.991<0.001 2.09±0.43 1.38±0.33 8.787<0.001 15.87±2.98 10.22±1.50 11.361<0.001
2.2 两组营养状况评定比较
治疗前,两组总蛋白、白蛋白、前白蛋白比较,差异无统计学意义(P>0.05);治疗后,观察组总蛋白、白蛋白、前白蛋白水平高于对照组,差异有统计学意义(P<0.05)。 见表 2。
表2 两组营养状况评定比较()Table 2 Comparison of nutritional status evaluation between the two groups ()
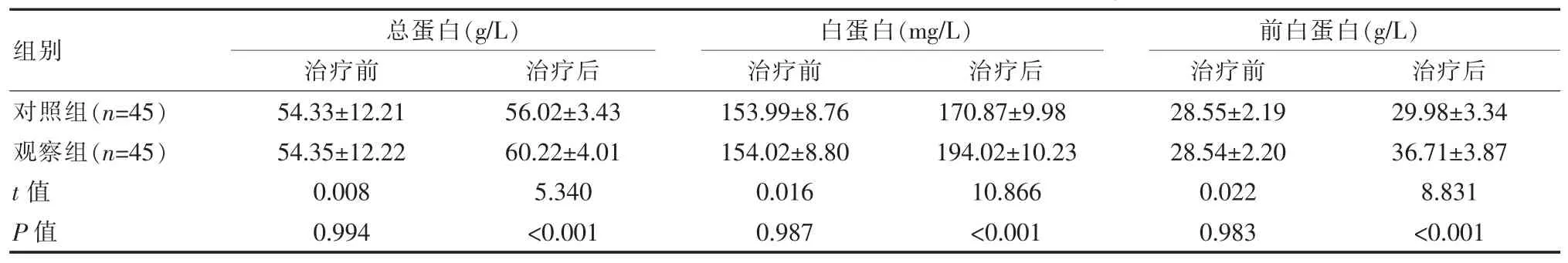
表2 两组营养状况评定比较()Table 2 Comparison of nutritional status evaluation between the two groups ()
组别对照组(n=45)观察组(n=45)t 值P 值总蛋白(g/L)治疗前 治疗后白蛋白(mg/L)治疗前 治疗后前白蛋白(g/L)治疗前 治疗后54.33±12.21 54.35±12.22 0.008 0.994 56.02±3.43 60.22±4.01 5.340<0.001 153.99±8.76 154.02±8.80 0.016 0.987 170.87±9.98 194.02±10.23 10.866<0.001 28.55±2.19 28.54±2.20 0.022 0.983 29.98±3.34 36.71±3.87 8.831<0.001
2.3 两组不良反应发生率比较
治疗后, 观察组不良反应发生率明显低于对照组,差异有统计学意义(P<0.05)。 见表 3。
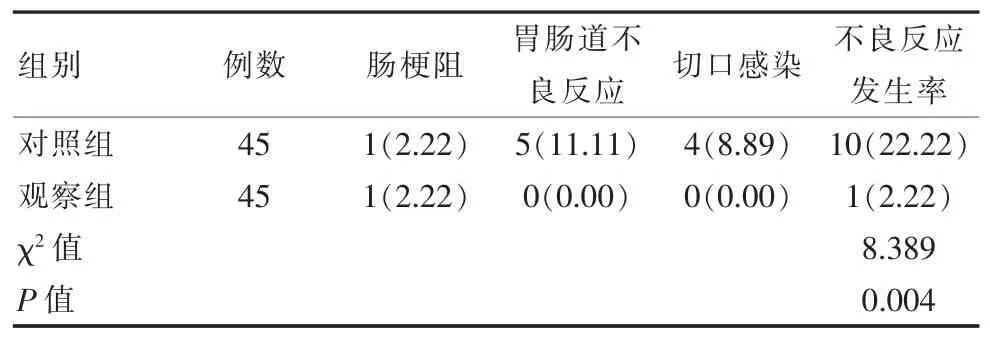
表3 两组不良反应发生率比较 [n(%)]Table 3 Comparison of the incidence of adverse reactions between the two groups[n(%)]
3 讨论
胃肠肿瘤是结直肠、 食管、 胃等部位的肿瘤总称,患病初期无显著临床表现,多数患者确诊时已为中晚期,对于未发生远处转移者,需及时给予手术治疗控制疾病发展[5-7]。传统的开腹手术治疗后,约1/10的患者有肠粘连、腹胀、肠梗阻等并发症发生,直接影响患者的胃肠功能, 进而导致腹部产生剧烈疼痛感[8-10]。 如未及时干预,会严重影响患者的呼吸功能等,不利于患者预后恢复[11-12]。 现为探究何种手术方式能改善此情况,特做此研究。
该研究表明,治疗后,观察组总蛋白(60.22±4.01)g/L、 白蛋白 (194.02±10.23)mg/L、 前白蛋白(36.71±3.87)g/L 显著高于对照组总蛋白 (56.02±3.43)g/L、白蛋白(170.87±9.98)mg/L、前白蛋白(29.98±3.34)g/L(P<0.05)。 血清白蛋白含量是临床对患者营养状态进行评估的常用指标, 但受其具有较长的半衰期特点, 但凭该指标无法准确地反映患者的具体营养状态。 故临床多会通过联合前白蛋白指标共同评定的方式,利用前白蛋白指标半衰期较短的优势,两种指标均显著增加提示术后营养状态得以有效改善。 这与相关研究中“观察组总蛋白(59.8±5.1)g/L、前白蛋白(117.2±20.4)g/L 显著高于对照组总白蛋白(56.2±6.2)g/L、前白蛋白(105.4±27.4)g/L”观点一致,具有较高的可依据性。
与上述研究相比,该研究也有一定的创新之处。观察组术中出血量、下床时间、住院时间均显著低于对照组 (P<0.05); 对照组手术耗时指数较低 (P<0.05);观察组不良反应发生率明显低于对照组(P<0.05)。 提示腹腔镜手术虽耗时较长,但总体治疗效果更佳。究其原因是传统的开放手术虽然时间短,但手术创伤大,会导致胃肠功能减弱,使营养失调,组织修复能力降低,甚至出现切口裂开、肠壁坏死、缺氧等严重并发症,不利于患者康复[13-15]。 而腹腔镜技术在该疾病的治疗中,通过建立气腹,使腹腔内具有一定的压力,起到减少小血管出血量的优势。且腔镜置入仅需要较小的切口即可操作,故该技术具有出血量少、创口小、术后恢复快等优势,通过腔镜能够准确判断肿瘤与周围组织之间的关系、肿瘤形态以及其所处位置, 进而能够精准地将病变肿块及其周围组织进行去除,且对机体创伤小,能降低术后出现高分解状态的风险,对患者的营养状况影响较低[16-18]。 但在腔镜手术治疗的过程中, 由于该手术需要医师对腹腔内的解剖结构详细了解, 故要求医师具有较高的技术水平,尤其是在清扫肿瘤附近的淋巴结时,需具备经验丰富的医师才可完成操作。 且该手术对团队合作的要求也较高, 故应确保医师以及护理人员整体均具备较高的技术水平以及良好的配合度。
综上所述, 对胃肠肿瘤患者行腹腔镜下手术治疗效果更佳,可有效,降低术后并发症发生率,促进患者术后胃肠功能恢复,有较高的临床应用价值。
