组织中miR-25-3p水平联合能谱CT定量参数预测非小细胞肺癌患者肺叶切除术治疗预后的研究
2022-03-17杜亮金澄宇
杜亮,金澄宇
(新疆维吾尔自治区人民医院 胸外科,新疆 乌鲁木齐 830001)
非小细胞肺癌(non-small cell lung cancer,NSCLC)在肺癌中占比高达85%以上,以腺癌为主要组织学类型[1]。目前肺叶切除术在NSCLC早中期治疗中被广泛应用,疗效确切。而相关研究报道,早中期NSCLC患者仍有一定预后不良风险,可能与肿瘤异质性、肿瘤大小等多方面因素有关[2]。而目前临床尚无有效预测手段,不利于术后治疗方案的制定。研究[3]指出,能谱CT作为一种新技术可有效评估癌组织特征,被作为术前诊断鉴别手段,可反映患者病情及预测预后不良风险。微小RNA(microRNA,miR)参与肿瘤基因表达调控,其中miR-25-3p被证实在肺癌组织中呈异常高表达,可能与患者生存情况有关[4]。推测组织中miR-25-3p水平、能谱CT定量参数可作为NSCLC患者预后预测的辅助手段,但目前相关研究报道较少。基于此,本研究进一步观察组织中miR-25-3p水平联合能谱CT定量参数预测NSCLC患者肺叶切除术治疗预后的效能,现报道如下。
1 资料与方法
1.1 一般资料
回顾性选取我院2017年1月至2019年1月收治的116例NSCLC患者作为研究对象,年龄50~68岁,平均(58.12±6.30)岁;男67例,女49例;组织学分型:腺癌79例,鳞癌25例,腺鳞癌12例;分化程度:低分化5例,中分化32例,高分化79例;TNM分期[5]:Ⅰ期98例,Ⅱ期18例。我院医学伦理委员会批准本研究,患者及家属签署知情同意书。
1.2 纳入与排除标准
(1)纳入标准:①符合NSCLC诊断标准[6],经术前穿刺活检确诊;②均为初次发病;③符合肺叶切除术治疗的适应证:周围性肺癌或局限于肺叶内的不可逆病变;④可耐受能谱CT检查,且患者病灶实性部分足够测量。(2)排除标准:①入组前接受过化疗或免疫治疗的患者;②患有感染性疾病的患者;③一侧肺部病变,对侧肺功能也不全的患者;④凝血功能异常的患者;⑤麻醉耐受性差者。
1.3 方法
1.3.1 收集资料 记录患者年龄、性别、组织学分型、分化程度、饮酒史、吸烟史、高脂血症史、糖尿病史、高血压史、淋巴结转移情况、TNM分期、病灶最大直径,其中组织学分型、分化程度、淋巴结转移情况、TNM分期、病灶最大直径以手术病理学检查结果进行评估。
1.3.2 组织中miR-25-3p水平 检测试剂盒及试剂均由南京凯基生物技术发展有限公司提供。于治疗前检测组织中miR-25-3p水平,行穿刺活检,取肿瘤中外1/3交接处癌组织标本,避免钙化或坏死部分,存储于-80 ℃冰箱中。用裂解液将冻存标本研磨成匀浆状,使用RNA提取试剂盒提取组织RNA,采用美国Thermo公司紫外分光光度计评估RNA纯度和浓度。应用逆转录试剂盒行逆转录反应,反应条件:16 ℃ 30 min,42 ℃ 30 min,85 ℃ 5 min。反应体系总体积20 μl,引物序列为5′-GTCGTATCCAGTGCAGGGTCCGAGGTATTCGCACTGGATACGACTCACAA-3′,获得cDNA。采用ABI 7500 Fast Star定量PCR仪检测miR-25-3p表达水平,反应条件为:95 ℃ 90 s,95 ℃ 10 s,60 ℃ 60 s,95 ℃ 15 s,共40个循环。上游引物(5′-3′)为GGAATGTTGCTCGGTGA,下游引物(5′-3′)为CAGTGCGTGTCGTGGA。以U6为内参:上游引物(5′-3′)为CGCTTCGGCAGCACATA,下游引物(5′-3′)为TTCACGAATTTGCGTGTCAT。采用2-ΔΔCt计算miR-25-3p相对表达量。
1.3.3 能谱CT定量参数 应用美国GE公司宝石能谱CT(Discovery CT750 HD)行胸部平扫及双期增强扫描,患者取仰卧位,扫描参数:管电压为高、低能量(80 kVp 与140 kVp)瞬时(0.5 ms)切换,自动毫安,螺距1.375∶1,层间距5.0,层厚5.0 mm,矩阵512×512,准直64×0.625 mm,机架旋转时间0.6 s,扫描范围包括肺尖至肋膈角水平。行平扫后经肘正中静脉输注非离子型对比剂碘海醇1.6 ml·kg-1,时间≤30 s,监测胸主动脉CT值,到达150 HU阈值后延迟5.7 s开始扫描,获得动脉期图像后延迟30 s获得静脉期图像。将所得图像上传至GE AW4.6工作站,由2名主治医师完成阅片。选取病灶实性成分作为感兴趣区(region of interest,ROI),各期ROI在相邻3个层面上各测量1次,大小、形态及位置保持一致,取平均值。记录平扫有效原子序数(effective atomic number,Eff-Z),计算病灶处动、静脉期标准化碘浓度(normalized iodine concentrations,NIC),NIC=病灶ROI内碘含量/主动脉碘含量。
1.3.4 预后评估 患者均行肺叶切除术治疗,对术前穿刺活检显示有淋巴结转移的患者行术中淋巴结清扫术治疗,手术均顺利实施,术后复查CT证实病灶切除干净。随访并指导患者到院复查,采用CT检查评估患者复发情况,以复发为终点事件,根据复发情况将患者分为预后不良组与预后良好组,比较两组基线资料、组织中miR-25-3p水平及能谱CT定量参数,分析组织中miR-25-3p水平联合能谱CT定量参数对NSCLC患者肺叶切除术治疗预后的预测效能。
1.4 统计学处理
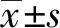
2 结 果
2.1 NSCLC患者复发情况
随访19~24个月,平均随访时间(20.68±3.59)个月。116例NSCLC患者中有20例复发,复发率为17.24%;经KM法绘制复发曲线显示,20例复发NSCLC患者中位复发时间为18个月(95%置信区间:15.809~20.191个月)。见图1。
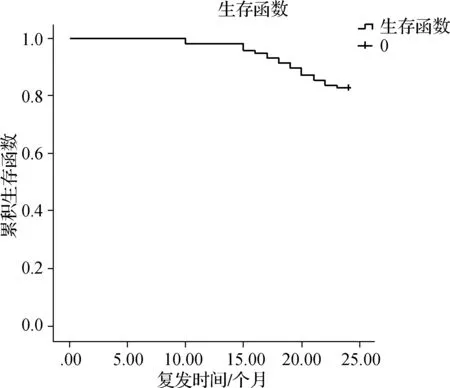
图1 NSCLC患者复发Kaplan-Meier曲线Fig 1 Kaplan-Meier curve of recurrence in patients with NSCLC
2.2 预后不良组与预后良好组基线资料、miR- 25- 3p及能谱CT定量参数比较
两组淋巴结转移、TNM分期占比比较,差异有统计学意义(P<0.05);预后不良组miR-25-3p相对表达量高于预后良好组,平扫Eff-Z、静脉期及动脉期NIC低于预后良好组,差异有统计学意义(P<0.05);两组年龄、性别、组织学分型、分化程度、饮酒史、吸烟史、高血脂史、糖尿病史、高血压史、病灶最大直径比较,差异无统计学意义(P>0.05)。见表1。
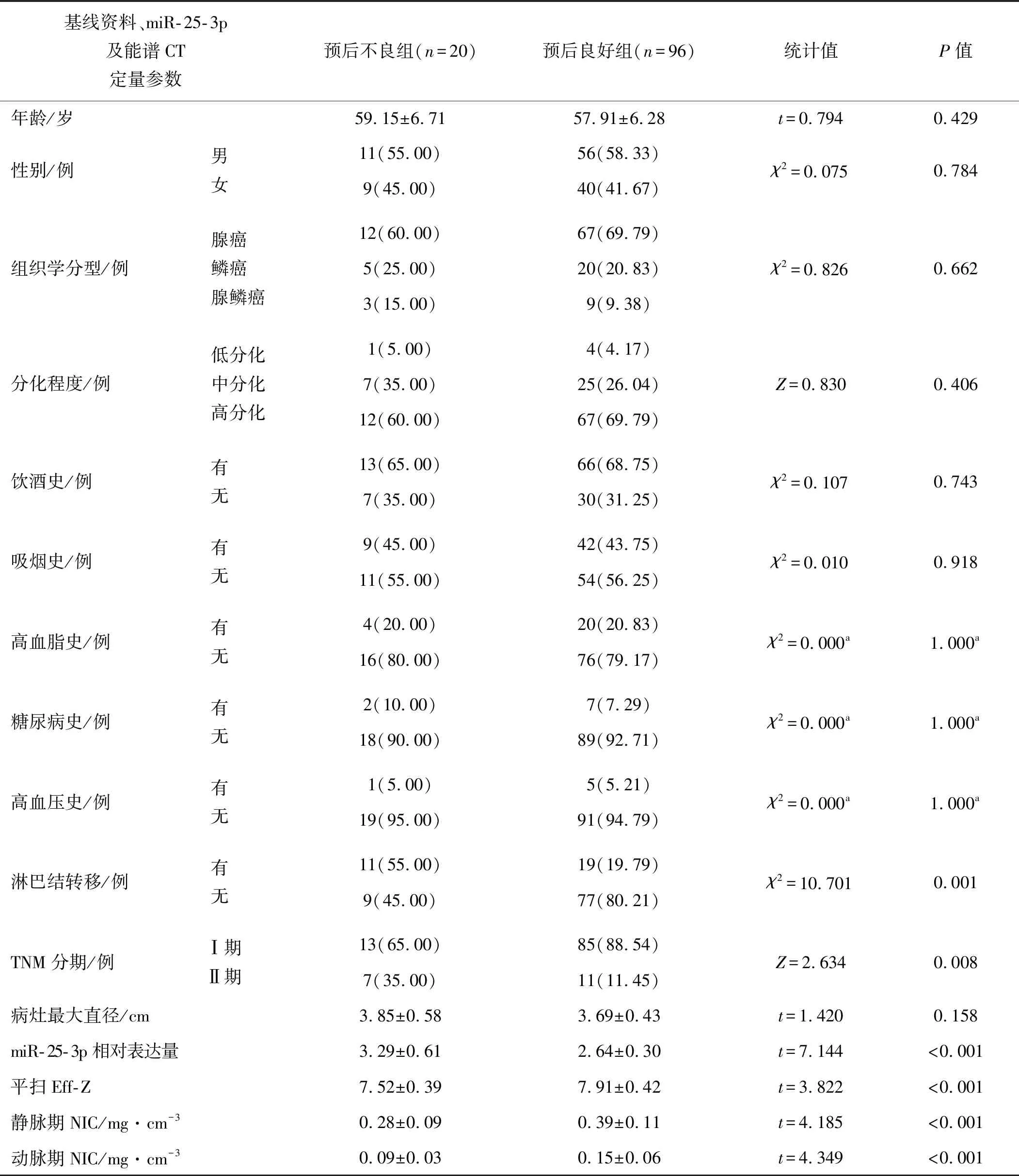
表1 预后不良组与预后良好组基线资料、miR-25-3p及能谱CT定量参数比较Tab 1 Comparison of baseline data,miR-25-3p and energy spectrum CT quantitative parameters between poor prognosis group and good prognosis group
2.3 NSCLC患者肺叶切除术治疗预后影响因素的Cox回归分析
将患者预后作为因变量(1=预后不良,0=预后良好),将淋巴结转移、TNM分期、miR-25-3p相对表达量、平扫Eff-Z、静脉期及动脉期NIC作为自变量,对自变量进行赋值(表2)。经Cox回归分析结果显示,淋巴结转移、TNM分期、miR-25-3p相对表达量、平扫Eff-Z、静脉期及动脉期NIC是NSCLC患者肺叶切除术治疗预后的影响因素(P<0.05),见表3。

表2 自变量说明与赋值情况Tab 2 Description and assignment of independent variables
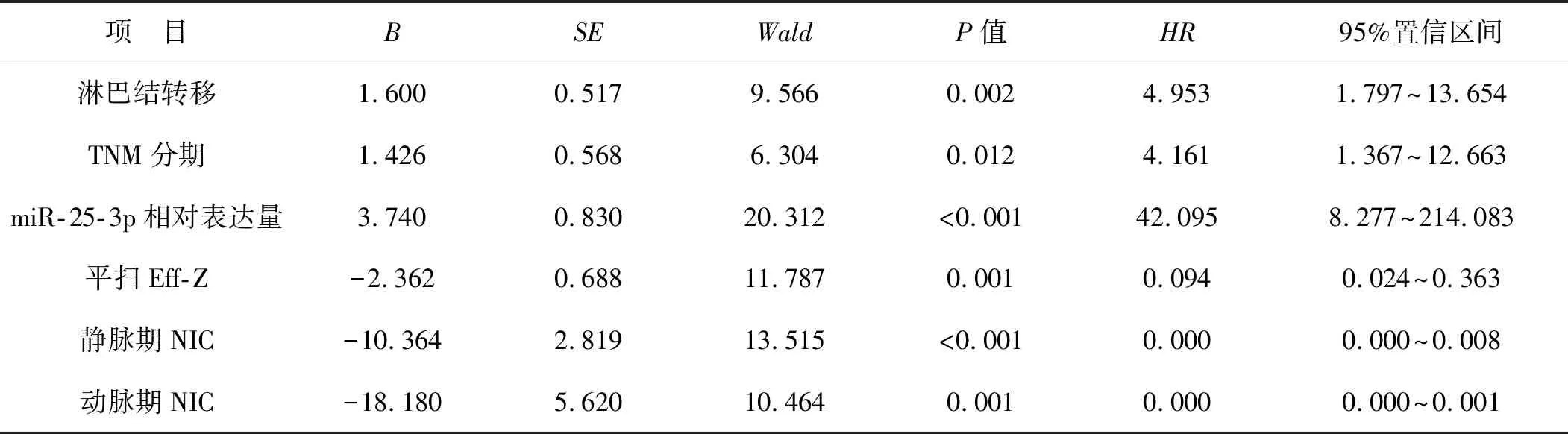
表3 NSCLC患者肺叶切除术治疗预后影响因素的Cox回归分析结果Tab 3 Cox regression analysis results of influencing factors of prognosis of patients with NSCLC treated by pulmonary lobectomy
2.4 组织中miR- 25- 3p水平联合能谱CT定量参数预测预后的价值
将患者预后作为状态变量(1=预后不良,0=预后良好),将miR-25-3p相对表达量、平扫Eff-Z、动脉期NIC、静脉期NIC作为检验变量,绘制ROC(图2),结果显示,组织中miR-25-3p水平联合能谱CT定量参数用于预测患者预后的AUC为0.880,有一定预测价值。ROC相关参数详见表4。
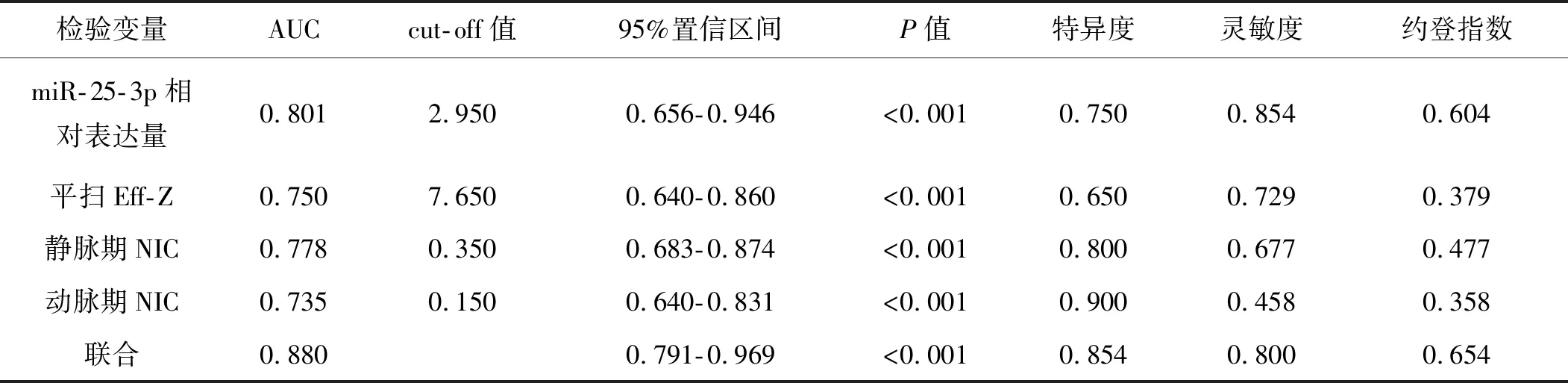
表4 组织中miR-25-3p水平联合能谱CT定量参数预测预后的ROC参数Tab 4 ROC parameters of miR-25-3p level in tissues combined with quantitative parameters of energy spectrum CT in predicting prognosis
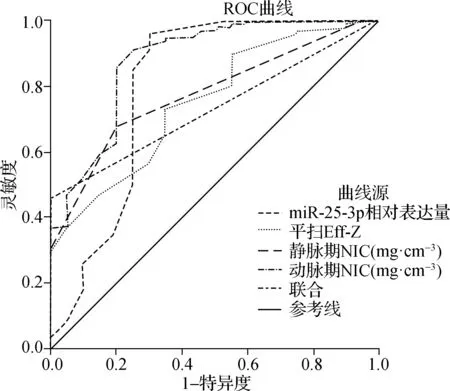
图2 组织中miR-25-3p水平联合能谱CT定量参数预测预后的ROC曲线图Fig 2 ROC curve of miR-25-3p level in tissues combined with quantitative parameters of energy spectrum CT in predicting prognosis
3 讨 论
因影像学诊断技术的进步,NSCLC早中期诊断率提高,利于患者及早实施治疗。但NSCLC发病机制复杂,涉及到遗传、环境多种因素的相互作用,患者术后复发转移机制复杂,预后尚难以有效预测[7]。
大量研究[8-9]指出,早期NSCLC患者仍有一定预后不良风险,患者多项病理特征与患者预后不良密切相关。本研究结果显示,116例NSCLC患者复发率为17.24%,中位复发时间为18个月,说明NSCLC患者术后短期预后不良风险高,与上述研究结论一致。初步比较预后不良组与预后良好组基线资料、miR-25-3p及能谱CT定量参数后,经Cox回归分析结果显示,淋巴结转移、TNM分期、miR-25-3p相对表达量、平扫Eff-Z、静脉期及动脉期NIC是NSCLC患者肺叶切除术治疗预后的影响因素,其中淋巴结转移、TNM分期是既往临床用于预测肿瘤预后的常用手段。赵裕欢等[10]研究证实,NSCLC患者淋巴结转移可增加预后不良风险,尽管部分患者为淋巴结微转移,也可增加术后复发转移风险,影响患者生存率。TNM分期可综合反映肿瘤原发病灶、侵袭及转移情况,进而反映肿瘤异质性,与患者病情进展及预后均有关[11]。因此,淋巴结转移、TNM分期对预测NSCLC患者预后有一定价值。而仅通过淋巴结转移、TNM分期评估NSCLC患者预后尚有局限,特异度和灵敏度尚不理想。
miR作为调节基因表达与细胞信号通路的非编码小分子RNA,可通过促进肿瘤血管生成、调控抑癌基因表达等多种机制参与肿瘤进展,已被作为肿瘤预后的有效预测手段[12]。miR-25-3p是其中一种,可靶向调节神经源性基因Notch同源蛋白1,而神经源性基因Notch同源蛋白1可调节细胞发育、增殖、分化及凋亡[13]。miR-25-3p在NSCLC中作为致癌因子,在miR-25-3p表达上调时Notch信号紊乱,Notch同源蛋白1表达上调,癌细胞易发生生长、侵袭和转移,患者预后不良风险高[14]。miR-25-3p还可靶向调控B细胞易位基因2,促使肿瘤进展,进一步增强肿瘤恶性生物学行为[15]。此外,相关研究[16]还指出,miR-25-3p表达上调可反馈为NSCLC患者肿瘤分化程度低、恶性程度高、转移风险高,因此与NSCLC患者预后不良密切相关。但本研究未能对miR-25-3p与肿瘤分化程度及转移情况的相关性进行分析,未来还应进行进一步探讨。能谱CT以单源瞬时kVp切换技术为基础,可得到连续单能量图像,并行能谱重建,可进一步获取多种定量参数[17]。平扫Eff-Z、静脉期及动脉期NIC可用于鉴别病灶性质,三者低可反映肿瘤生长、侵袭能力强,新生血管无法满足肿瘤供血需求,且肿瘤内部有较多的黏液、坏死成分,并有微出血发生,病灶表现为血供不足,进一步反映了肿瘤恶性程度高,患者预后不良风险高[18-19]。
进一步绘制ROC,结果显示,组织中miR-25-3p水平联合能谱CT定量参数用于预测患者预后的AUC>0.85,有一定预测价值。说明组织中miR-25-3p水平联合能谱CT定量参数对NSCLC患者肺叶切除术治疗预后有一定预测效能。联合预测可弥补单项预测的不足之处,从不同方面反映患者不良预后风险,获得理想的特异度和灵敏度。临床可将miR-25-3p作为NSCLC患者的新治疗靶点,并可对术前预测为高预后不良风险的患者实施辅助放化疗治疗。而因本研究未能观察NSCLC患者细胞免疫、体液免疫功能及血清肿瘤标志物水平,结论尚有局限,未来还应纳入NSCLC患者的多项资料,进一步分析NSCLC患者肺叶切除术治疗预后的有效预测指标,为临床治疗提供参考意见。
综上所述,组织中miR-25-3p水平联合能谱CT定量参数对NSCLC患者肺叶切除术治疗预后有一定预测效能,可根据术前检测结果对患者实施针对性治疗。
