RDW、PLT、HCT与急性非静脉曲张性上消化道出血危险程度的关系及联合预测预后的效能
2022-03-15徐丽丽孟丽君李建辉
刘 伟,王 贺,徐丽丽,孟丽君,陶 萍,李建辉*
(1.河北省承德市中心医院消化内科,河北 承德 067000;2.河北省承德市中心医院普外科,河北 承德 067000;3.河北省承德市中心医院心胸外科,河北 承德 067000;4.河北省承德市中心医院门诊外科,河北 承德 067000)
急性非静脉曲张性上消化道出血(acute nonvariceal upper gastrointestinal bleeding,ANVUGIB)是消化科常见急症,发病率为48~160/10万,约占上消化道出血(upper gastrointestinal bleeding,UGIB)的80%~90%,病死率为10%~14%[1-2]。且不同危险程度ANVUGIB患者的预后差异较大[3]。因此,对ANVUGIB患者进行迅速、准确地危险程度分级进而采取及时、有效、个体化治疗,具有重大意义。胃镜检查是临床常用的UGIB检查手段,但具有一定指征,患者痛苦较大,且结果易受主观因素影响[4]。故寻求一种简便、高效的ANVUGIB评估方法极其必要。血细胞比容(hematocrit,HCT)是血常规检测指标之一,可反映患者失血情况;红细胞分布宽度(red blood cell distribution width,RDW)是红细胞体积检测参数之一,亦是常用贫血性疾病指标;血小板计数(platelet count,PLT)在人体凝血机制中扮演重要角色,PLT改变可导致凝血功能异常,甚至导致出血[5-6]。基于此,本研究首次探讨RDW、PLT、HCT与ANVUGIB危险程度的关系及联合预测预后的效能。报告如下。
1 资料与方法
1.1一般资料 选取2018年9月—2020年10月我院收治的300例ANVUGIB患者为研究对象,根据住院期间预后情况分为死亡组26例和生存组274例。纳入标准:均符合《急性非静脉曲张性上消化道出血诊治指南(2018年,杭州)》[7]中相关诊断标准;主要症状为黑便、呕血;患者及家属知情同意。排除标准:中下消化道出血;肝硬化、门静脉海绵样变性、布加综合征、门静脉海绵样变性等所致门静脉高压性食管胃底静脉曲张破裂出血;弥散性血管内凝血、血液病、结缔组织病、急性感染性疾病、尿毒症等所致胃肠道出血;贫血或营养性疾病;近期具有大手术史。本研究符合医学伦理学标准,经医院伦理委员会批准。
1.2方法 ①资料收集:采用《一般资料调查量表》调查入组患者一般资料,内容包括年龄、性别、体重指数、饮酒史、吸烟史、病因、合并疾病分布、Glasgow-Blatchford评分系统(Glasgow Blatchford Score,GBS)评分、出血量。GBS:收缩压:100~109 mmHg(1 mmHg=0.133 kPa)为1分,90~99 mmHg为2分,<90 mmHg为3分;血尿素氮:6.5~7.9 mmol/L为2分,8.0~9.9 mmol/L为3分,10.0~24.9 mmol/L为4分,≥25 mmol/L为6分;血红蛋白:男性120~129 g/L为1分,100~119 g/L为3分,<100 g/L为6分,女性100~119 g/L为1分,<100 g/L为6分;其他表现:黑便1分,脉搏≥100次/min 1分,心力衰竭2分,肝脏疾病2分,晕厥2分。评分范围0~22分,<6分为低危,≥6分为中高危。②实验室指标检测:治疗前采集外周血3 mL,采用贝克曼库尔特UniCel DxH800血细胞分析仪检测RDW、PLT、HCT。
1.3观察指标 ①2组一般资料。②2组RDW、PLT、HCT。③RDW、PLT、HCT与GBS评分相关性。④偏相关性分析。⑤RDW、PLT、HCT预测预后的效能。
1.4统计学方法 应用统计软件SPSS 22.0分析数据。计数资料比较采用χ2检验,计量资料比较t检验;双变量正态分布采用Pearson分析相关性;两变量同时与第三变量相关时,采用偏相关性分析两变量间关系;预测价值采用受试者工作特征(receiver operating characteristic curve,ROC)曲线,联合预测实施Logistic二元回归拟合。P<0.05为差异有统计学意义。
2 结 果
2.12组一般资料比较 2组年龄、性别、体重指数、饮酒史、吸烟史、病因、合并疾病分布比较,差异无统计学意义(P>0.05);死亡组GBS评分高于生存组,差异有统计学意义(P<0.05),且2组出血量分布比较,差异有统计学意义(P<0.05)。见表1。
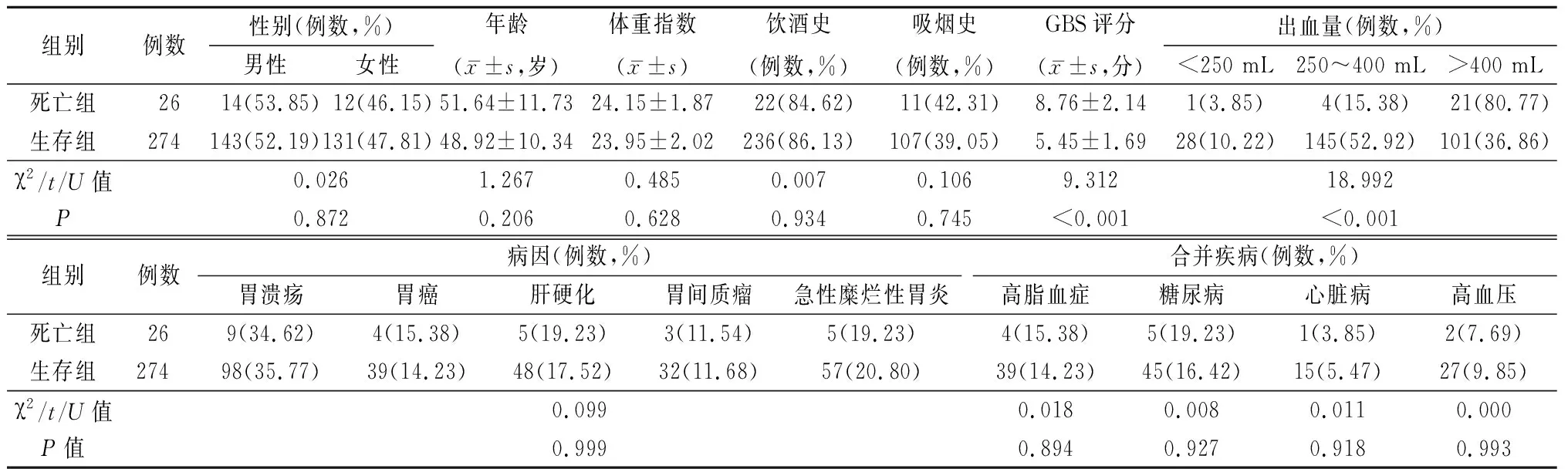
表1 2组一般资料比较Table 1 Comparison of general data in two groups
2.22组RDW、PLT、HCT比较 死亡组RDW高于生存组,PLT、HCT低于生存组,差异有统计学意义(P<0.05)。见表2。
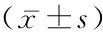
表2 2组RDW、PLT、HCT比较Table 2 Comparison of RDW, PLT and HCT in two groups
2.3RDW、PLT、HCT与GBS评分相关性 以2组RDW、PLT、HCT作为源数据进行Pearson相关性分析,结果显示,RDW与GBS评分呈正相关(r=0.601,P<0.001),PLT(r=-0.592,P<0.001)、HCT(r=-0.697,P<0.001)与GBS评分呈负相关。
2.4偏相关性分析 将出血量控制后,RDW、PLT、HCT仍与GBS评分相关(P<0.05)。见表3。
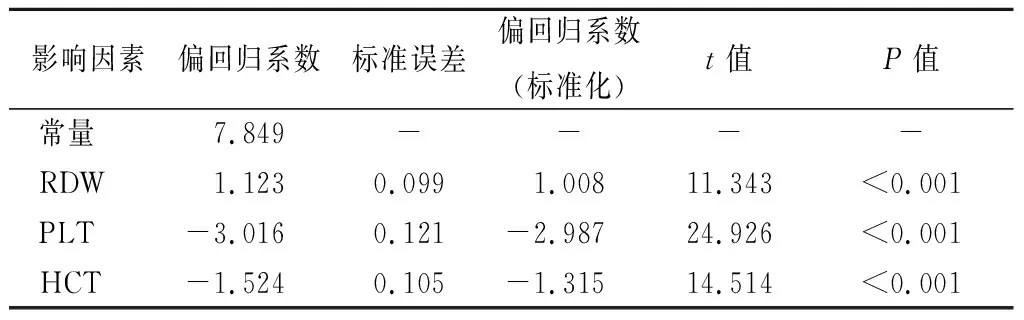
表3 偏相关性分析Table 3 Partial correlation analysis
2.5RDW、PLT、HCT预测预后的效能 以死亡组为阳性样本,以生存组为阴性样本,绘制各指标预测预后的ROC,结果显示,RDW、PLT、HCT预测预后的AUC依次为0.752、0.837、0.817(P<0.05);采用Logistic二元回归拟合,返回预测概率logit(p)分析各指标联合预测预后的效能,结果显示,RDW+PLT+HCT预测预后的ROC下面积(area under curve,AUC)为0.900(P<0.05),见图4,各指标对应的cut-off值、敏感度、特异度见表4。

表4 ROC分析结果Table 4 ROC analysis results
3 讨 论
ANVUGIB是内科常见急危重症之一,预后较差[8]。2015 AUGIB急诊诊治流程专家共识[9]指出,ANVUGIB患者应进行“3次评估,3次处理”,对患者预后进行评估,识别无需住院低危患者及病情危急患者,合理分配医疗资源。目前,关于ANVUGIB危险因素分级尚缺乏有效的实验室指标,为临床研究热点。
血小板具有聚集、黏附的生理功能,与凝血因子密切相关,在止血过程中发挥重要作用[10]。由此认为PLT可能与UGIB有关。研究显示,肝硬化合并UGIB患者中PLT显著降低,且与肝硬化所致出血呈现明显相关性[11]。邓勇彬等[11]研究表明,VUGB患者PLT明显低于NVUGB患者,入院首次PLT可用于首次UGIB类型判别。分析原因在于,VUGB多见于肝硬化失代偿期患者,随肝纤维化进展,肝功能恶化导致脾功能亢进、肝细胞损害减少血小板生成素合成、血清内毒素高表达影响血细胞成熟等均可对PLT生成产生影响[12]。本研究数据显示,死亡组PLT低于生存组,提示PLT与ANVUGIB患者预后有关。杨帆等[13]研究显示中纳入115例ANVUGIB患者,结果显示低PLT是ANVUGIB死亡的独立危险因素,支持本研究结论。而张玉[14]研究中,ANVUGIB患者PLT与健康体检者差异无统计学意义;季成菊[15]研究中,老年ANVUGIB患者PLT与预后无关,同创伤出血早期阶段相仿。分析差异原因可能与发病至检测时间不同有关,已有研究证实,急性创伤性凝血功能障碍患者早期PLT通常在正常范围内,而血小板功能却出现异常[16]。
RDW是反映红细胞体积异质性的参数,常用于缺铁性贫血诊断及疗效观察。缺铁性贫血时,RDW增大,且发生于平均红细胞体积下降之前,是缺铁早期指征[17]。目前,国内关于RDW在UGIB中的研究已在临床开展,如孙喜斌等[18]研究表明,UGIH患者RDW值升高,且与患者出血量及病情转归有关;赵海燕等[19]研究显示,RDW与乙肝肝硬化失代偿及并发UGIB相关,对评估肝硬化出血倾向具有一定价值。而RDW在ANVUGIB中的相关研究尚属少见。本研究对此展开探讨,结果显示,死亡组RDW高于生存组(P<0.05),提示RDW与ANVUGIB患者预后有关。ANVUGIB患者铁大量丢失,表现为小细胞低色素贫血,进而导致RDW增大。HCT是血常规检测指标,其异常表达与出血、血细胞破坏、组织损伤等有关[20]。本研究结果显示,血常规指标HCT亦与ANVUGIB患者预后相关。
由于上消化道解剖位置关系,其出血情况无法用肉眼直接观察,而内镜检查适用人群局限,且检查前需禁食准备,给病情预测带来一定难度。GBS评分通过收缩压、男女性不同的血红蛋白值、血尿素氮及其他临床表现(黑便、脉搏≥100次/min、心力衰竭、肝脏疾病、晕厥)对病情进行评估,不涉及内镜检查结果,可快速评估ANVUGIB患者是否需要输血、手术治疗等[21]。本研究数据显示,RDW与GBS评分呈正相关、HCT与GBS评分呈负相关,且将出血量控制后,RDW、PLT、HCT仍与GBS评分相关(P<0.05)。提示RDW、PLT、HCT与ANVUGIB患者危险程度分级及预后呈独立显著相关。因此,本研究创新性采用RDW、PLT、HCT对ANVUGIB患者预后进行联合预测,ROC曲线显示,RDW>19.51%、PLT≤98.70×109/L、HCT≤24.76%均高度怀疑预后不良,联合预测AUC最高,达0.900。临床可同时检测RDW、PLT、HCT,为ANVUGIB患者危险程度分级及预后预测提供更全面、可靠的参考信息,以更有效改善患者预后,且利于合理分配医疗资源。
综上可知,RDW、PLT、HCT均与ANVUGIB患者危险程度分级及预后有关,联合检测可提高预后预测价值,为采取及时、有效、个体化治疗提供依据。
