不同入路行腹腔镜胆囊切除术治疗结石性胆囊炎的疗效对比
2022-03-02彭秋月
彭秋月
结石性胆囊炎指胆囊内、胆囊颈部结石所引发的胆囊炎症反应,属消化内科常见病变类型,表现为嗳气、腹胀、腹痛、恶心等症状,严重影响患者生活质量。腹腔镜下胆囊切除术为该病的主要治疗方式,其中胆囊前三角入路为临床常见手术入路,手术操作简单,但对粘连较严重、胆囊体积较大患者,胆囊三角结构模糊,会增加术中胆道损伤、胆漏等并发症发生风险,影响治疗安全性[1-3]。胆囊后三角解剖入路属近年来新型胆囊切除手术入路方案,对胆囊三角区解剖学结构观察辨别更准确,可降低术中胆管损伤等并发症发生率[4]。为此,本次研究选择本院2019 年1 月~2020 年12 月收治的92 例结石性胆囊炎患者为研究对象,探究以上两种入路的临床价值。现报告如下。
1 资料与方法
1.1 一般资料 选择本院2019 年1 月~2020 年12 月收治的92 例结石性胆囊炎患者为研究对象,依据入路不同分为对照组和观察组,每组46 例。对照组男29 例,女17 例;年龄25~67 岁,平均年龄(45.43±7.26)岁;病程1~4 年,平均病程(2.06±0.75)年。观察组男28 例,女18 例;年龄24~68 岁,平均年龄(46.01±7.93)岁;病程1~4 年,平均病程(2.11±0.77)年。两组患者性别、年龄等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准 纳入标准:①均经临床诊断、影像学等检查确诊为结石性胆囊炎;②均符合腹腔镜胆囊切除术治疗指征;③心、肝、肾等脏器功能正常;④患者、家属对研究知情同意。排除标准:①妊娠或哺乳期;②凝血功能障碍;③合并血液系统疾病;④精神异常,难以配合完成治疗;⑤合并恶性肿瘤。
1.3 方法
1.3.1 对照组 采用胆囊前三角解剖入路腹腔镜胆囊切除术治疗。气管插管全身麻醉,常规消毒铺巾,脐下做10 mm 横向切口,置入气腹针,建立12~14 mm Hg(1 mm Hg=0.133 kPa)CO2人工气腹;退出气腹针,插入10 mm 套管针,并置入腹腔镜,探查腹腔;剑突下10 mm 做10 mm 横向切口,插入10 mm 套管针并置入电凝钩;腋前缘、肋缘下5 mm 处及锁骨中线、肋缘下10 mm,做5 mm 切口作为操作孔;在腹腔镜下观察胆囊状态,应用海绵棒钝性分离粘连部位,后分离胆囊三角、肝门,打开胆囊三角区浆膜层,确定胆总管、肝总管、胆囊管的关系,解剖胆囊动脉及胆囊管,做胆囊顺行切除,将胆囊从剑突切口取出;冲洗术腔,常规缝合。
1.3.2 观察组 采用胆囊后三角解剖入路腹腔镜胆囊切除术治疗。与对照组相同方式置入腹腔镜,探查粘连、肝十二指肠韧带走行、胆总管窗;向左上方牵拉、翻转胆囊壶腹部,暴露胆囊后三角区,应用电凝钩从胆囊底部向胆囊管、胆囊壶腹部方向切开浆膜,钝性分离胆囊后三角疏松组织,暴露大部分胆囊组织,处理变异肝管及胆囊后支动脉;将胆囊壶腹部向右下方牵拉翻转,暴露胆囊三角,将其浆膜层横向切开、分离,穿透胆囊三角区;确定胆总管、肝总管、胆囊管的关系,离断胆囊,开放胆囊三角区,夹闭胆囊血管并顺行切除胆囊,将胆囊从剑突切口取出;冲洗术腔,常规缝合。
1.4 观察指标及判定标准 比较两组手术相关指标(术中出血量、手术时间)、康复相关指标(肠功能恢复时间、住院时间)、术后不同时间(术后6 h、1 d、3 d)疼痛程度、并发症(胆漏、胆管损伤、出血)发生率、中转开腹率。疼痛程度以VAS 评分[2]判定,评分范围0~10 分,分数高表示疼痛感受严重。
1.5 统计学方法 采用SPSS24.0 统计学软件对研究数据进行统计分析。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组手术及康复相关指标比较 观察组手术时间、肠功能恢复时间、住院时间短于对照组,术中出血量少于对照组,差异具有统计学意义(P<0.05)。见表1。
表1 两组手术及康复相关指标比较()
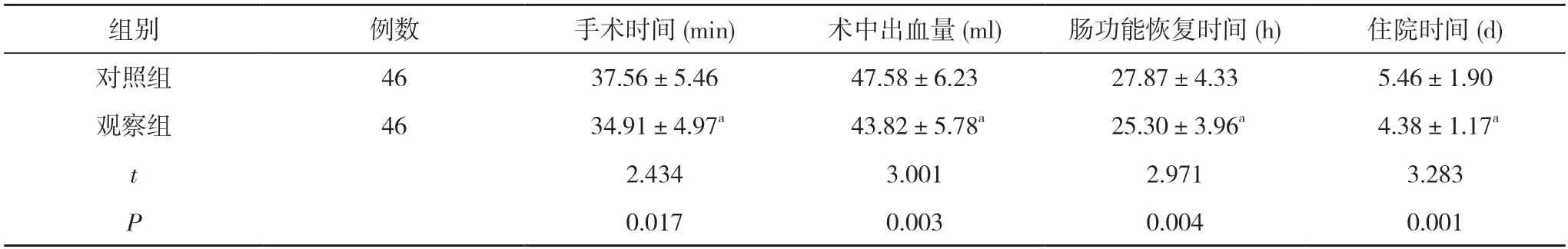
表1 两组手术及康复相关指标比较()
注:与对照组比较,aP<0.05
2.2 两组术后不同时间疼痛程度比较 术后6 h,两组VAS 评分比较差异无统计学意义(P>0.05);术后1、2 d,观察组VAS 评分均低于对照组,差异具有统计学意义(P<0.05)。见表2。
表2 两组术后不同时间VAS 评分比较(,分)

表2 两组术后不同时间VAS 评分比较(,分)
注:与对照组比较,aP<0.05
2.3 两组并发症发生率及中转开腹率比较 观察组并发症发生率2.17%、中转开腹率0 均低于对照组的13.04%、8.70%,差异具有统计学意义(P<0.05)。见表3。

表3 两组并发症发生率及中转开腹率比较[n(%),%]
3 讨论
腹腔镜胆囊切除术的治疗关键为有效分离胆总管、肝总管及胆囊管。但结石性胆囊炎患者多伴有胆囊及胆管周围炎症反应、炎性粘连情况,使胆囊三角区解剖学结构模糊不清,会进一步增加手术治疗难度,使手术治疗中出现胆管损伤、出血等相关并发症,影响手术治疗安全性[5,6]。而胆囊三角包括胆囊管、胆囊壶腹部后壁及三角型间隙,多伴发自肝右动脉的胆囊动脉,手术治疗时易因手术创伤而增加手术损伤。
传统腹腔镜胆囊切除术多采取胆囊三角前入路,但受患者年龄、胆囊纤维化等因素影响,胆囊损伤风险相对增加。胆囊后三角解剖入路所解剖的右前界为胆囊壶腹部后壁,左前界为胆囊管及胆总管上段,后界为肝右叶脏面,胆囊后三角顶部为胆囊壶腹部及胆囊管交界,与胆囊三角联通,底部覆盖有胆囊浆膜,因此经胆囊后三角入路,能够将胆总管上段、胆囊管、胆囊壶腹部充分暴露,有效避开胆囊三角内胆囊动脉,以减少术中出血量,降低胆管损伤、胆漏等并发症发生率,缩短患者康复时间[7-9]。
本次研究中,观察组实施胆囊后三角解剖入路,研究结果发现:观察组手术时间、肠功能恢复时间、住院时间短于对照组,术中出血量少于对照组,差异具有统计学意义(P<0.05)。观察组并发症发生率、中转开腹率均低于对照组,差异具有统计学意义(P<0.05)。考虑原因为,胆囊三角前入路对炎症粘连、组织水肿辨别、分离难度较大,同时存在胆囊动脉损伤风险,手术创伤相对较高,增加术中出血量,影响患者术后康复能力,因此术后康复用时相对较长;而胆囊后三角解剖入路对三管辨别、分离难度相对较小,降低了术中胆管损伤发生风险;腹腔镜下胆囊后三角操作间隙相对较大,可降低手术治疗难度,缩短手术用时;同时后三角胆囊动脉较少,可减少患者术中出血量,保证手术视野清晰,提升手术精准性,降低患者手术相关创伤,因此可缩短康复用时,降低并发症发生率[10]。研究结果发现,术后1、2 d,观察组VAS 评分均低于对照组,差异具有统计学意义(P<0.05)。考虑与胆囊后三角入路对机体刺激性更小,可降低创伤性、炎性刺激相关。
综上所述,结石性胆囊炎患者行腹腔镜胆囊切除术治疗中,实施胆囊后三角解剖入路可改善手术及康复相关指标,降低术后疼痛程度,同时可降低手术并发症发生率及中转开腹率,效果显著,值得临床推广应用。
