应激性高血糖对非糖尿病急性心肌梗死患者PCI术后心肌灌注、预后的影响
2022-02-28安鑫
安 鑫
巨野县人民医院,山东 菏泽 274900
急性心肌梗死对人类健康及生命造成了严重危害,近年来,其发病率、病死率日益提升,同时,发病年龄日益降低[1]。应激指机体对各种有害刺激作出的非特异性反应。应激性高血糖指机体在大出血、创伤、严重感染或中毒等应激状态下所表现出的糖代谢紊乱征象,多表现为血糖增高[2]。急性心肌梗死时机体有应激反应发生,相关研究发现,约25%~50%的患者入院时发生应激性高血糖[3],而其与患者预后的相关性一直是临床关注的热点。相关报道认为,应激性高血糖会影响心肌损伤的严重程度,与各种并发症、死亡的发生密切相关。本研究探讨了应激性高血糖对非糖尿病急性心肌梗死患者经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)术后心肌灌注、预后的影响。
1 资料与方法
1.1 一般资料
回顾性选取2018年1月—2020年1月巨野县人民医院收治的首次患非糖尿病急性心肌梗死患者100例,男性52例,女性48例,平均年龄为(62.17±4.35)岁。
纳入标准:(1)患者年龄50~75岁;(2)均入院后完善相关检查;(3)符合《急性心肌梗死中西医结合诊疗指南》[4]中的诊断标准,结合心电图、超声心动图、冠脉造影等检查确诊;(4)均无糖尿病;(5)均有手术适应证,采用PCI术治疗。
排除标准:(1)有心律失常病史;(2)有自身免疫性疾病;(3)严重感染;(4)严重心功能不全、肝肾功能不全、血流动力学不稳定者;(5)恶性肿瘤者;(6)资料不完整者;(7)失访者。
依据入院时随机血糖进行分组,正常血糖组(随机血糖<11.1 mmol/L)患者53例,应激性高血糖组(随机血糖≥11.1 mmol/L)组患者47例,两组患者的一般资料比较差异均无统计学意义(P>0.05)。见表1。

表1 两组患者的一般资料比较
1.2 方法
入院后,对两组患者进行体格检查,询问详细的病史,给予抗凝、改善心肌缺血、强化降脂、抗血小板等药物治疗后行PCI术,术后及随访期间均接受常规处理,加强心电监护,继续给予他汀类降脂药、β-受体阻滞剂、肠溶阿司匹林、血管紧张素转化酶抑制剂等药物治疗。
1.3 观察指标
(1)入院后立即抽空腹肘静脉血,采用葡萄糖氧化酶法对血糖进行检测,作为入院随机血糖。(2)PCI术后7天行心脏彩色多普勒测量左室射血分数(left ventricular ejection fraction,LVEF),每4~6 h抽取静脉血测定心肌酶水平,动态监测36~48 h,比较肌酸激酶同工酶(creatine kinase isoenzymes,CK-MB)峰值;术后根据冠状动脉造影结果进行心肌灌注血流分级(TMPG),以判定心肌灌注情况。心肌灌注不良:TMPG 0~1级;心肌灌注良好:TMPG 2~3级。(3)统计两组患者住院期间主要不良心脏事件(major adverse cardiac events,MACEs)的发生情况,主要包括院内死亡、心源性休克、恶性心律失常、充血性心力衰竭的发生率。
1.4 统计学分析
2 结 果
2.1 两组患者PCI术后心功能LVEF、心肌灌注情况比较
与正常血糖组患者相比,应激性高血糖患者术后LVEF水平显著降低,心肌灌注水平更低,CK-MB峰值更高,TMPG 2~3级患者比例降低更明显,差异有统计学意义(P<0.05)。见表2。
表2 两组患者PCI术后心功能LVEF、心肌灌注情况比较(±s)

表2 两组患者PCI术后心功能LVEF、心肌灌注情况比较(±s)
组别应激性高血糖组(n=47)正常血糖组(n=53)t/χ2 P LVEF(%)48.57±6.25 56.70±8.54-5.373<0.001 CK-MB峰值(mmol/L)238.41±50.98 182.73±37.06 6.295<0.001 TMPG 2~3级[n(%)]21(44.68)40(75.47)9.927 0.002
2.2 两组患者住院期间MACEs发生情况比较
应激性高血糖组患者的院内死亡率5.66%(3/47)较正常血糖组1.89%(1/53)高,但差异无统计学意义(P>0.05);心源性休克发生率27.66%(13/47)高于正常血糖组5.66%(3/53),严重恶性心律失常发生率19.15%(9/47)高于正常血糖组3.77%(2/53),充血性心力衰竭发生率12.76%(6/47)高于正常血糖组1.89%(1/53),差 异 均 有 统计学意义(P<0.05)。见表3。
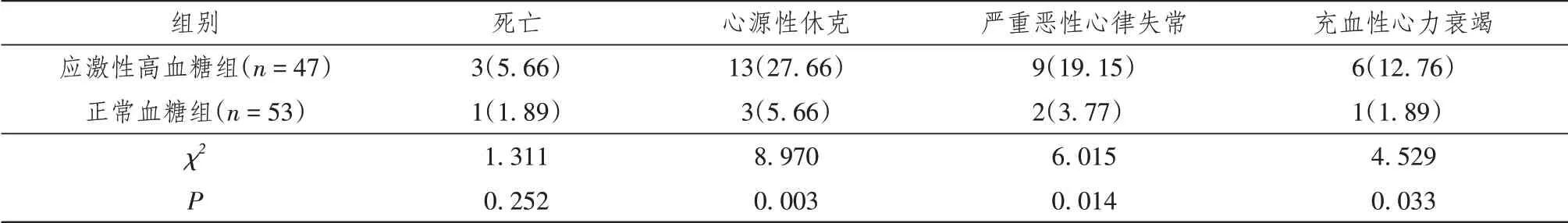
表3 两组患者住院期间MACEs发生情况比较[n(%)]
2.3 患者应激性高血糖与PCI术后MACEs发生的关系
分别以LVEF、高血压史、应激性高血糖等指标作为自变量,以住院期间发生MACEs作为因变量进行多因素Logistic回归分析。结果显示,三者与患者PCI术后MACEs发生明显相关(P<0.05),见表4。

表4 患者应激性高血糖与PCI术后MACEs发生的关系
3 讨 论
急性心肌梗死患者入院后常见应激性高血糖。应激性高血糖是指非糖尿病危重症急性期患者随机血糖≥11.1 mmol/L或空腹血糖≥7.0 mmol/L,而在疾病急性期过后血糖水平可恢复正常[5]。研究表明,在急性心肌梗死预后不良的影响因素中,应激性高血糖是一个主要的危险因素,可增加患者心源性猝死、心力衰竭等并发症的发生率及住院病死率[6]。因此,应激性高血糖被认为是住院期间不良事件发生的重要预测指标[7]。
本研究结果表明,与正常血糖组相比,从左心功能变化来看,术后7~10 d应激性高血糖组患者的LVEF明显降低,从心肌灌注水平来看,应激性高血糖组患者的心肌灌注分级更低,CK-MB峰值更高,TMPG 2~3级患者比例降低更明显(P<0.05),这说明,应激性高血糖会降低非糖尿病急性心肌梗死患者PCI术后心肌灌注水平,加重心肌缺血、缺氧,从而使心肌缺血程度、坏死面积加大,降低患者的心功能,扩大梗死病灶。分析原因可能在于,一方面,应激性高血糖水平可增加机体炎性标志物水平,影响冠状动脉微血管的内皮功能,诱发心肌组织发生微循环的灌注不良[8];另一方面,应激性高血糖能降低组织的纤溶活性,增加血小板的聚集,增加血液粘稠度,促进血栓形成而影响血液微循环[9];再者,高血糖可引起血管平滑肌细胞收缩,致心肌侧支灌注减少,局部缺血加重[10]。从本研究对住院患者PCI术后MACEs发生率统计来看,应激性高血糖组患者的院内死亡率较正常血糖组高,但差异无统计学意义(P>0.05);而心源性休克、严重恶性心律失常、充血性心力衰竭的发生率均高于正常血糖组,且差异有统计学意义(P<0.05),与魏显敬等[7]的研究结果一致。可见,应激性高血糖可显著增加PCI术后患者不良预后的发生率。发生这一现象的原因为急性心肌梗死患者发病时有恐惧、剧烈疼痛等出现,兴奋交感-肾上腺髓质系统,加快心率,增强心肌收缩力,增加心肌耗氧量,引发组织缺血缺氧,扩大梗死面积[11];同时,高血糖对缺血心肌有直接损伤作用,还会有渗透性利尿作用,进而降低血容量,改变血流动力学,加重心功能不全[12-13];此外,应激性高血糖还会增加心肌细胞应激性,降低致颤阈,提升致死性心律失常发生率,诱发心律失常,促进心力衰竭的加重[14]。
综上所述,应激性高血糖会降低非糖尿病急性心肌梗死患者PCI术后心肌灌注水平,增大术后发生MACEs的风险,因此,临床上针对非糖尿病急性心肌梗死患者,需要在入院随机血糖水平方面给予格外关注,积极干预高血糖对于改善非糖尿病急性心肌梗死患者的预后、降低患者的MACEs发生风险非常关键。
利益冲突所有作者均声明不存在利益冲突
