珠三角地区变应性鼻炎和/或支气管哮喘患者皮下特异性免疫治疗依从性的真实世界研究
2022-02-28江育蔺王心悦鲍燕敏王桂兰廖振鹏黎雅婷
江育蔺,王心悦,唐 隽,鲍燕敏,王桂兰,白 珺,廖振鹏,黎雅婷
(1.中山大学附属第三医院儿科,广东广州 510630;2.中山大学附属第三医院变态反应过敏科,广东广州 510630;3.中山大学附属第三医院耳鼻咽喉头颈外科,广东广州 510630;4.佛山市第一人民医院耳鼻咽喉头颈外科,广东佛山 528000;5.深圳市儿童医院呼吸内科,广东深圳 518038;6.南方医科大学第二临床医学院,广东中山 528403;7.中山市博爱医院儿科,广东中山 528403;8.佛山市妇幼保健院儿科,广东佛山,528000;9.中山大学附属第五医院耳鼻咽喉头颈外科,广东珠海,519000)
变应性鼻炎(allergic rhinitis,AR)和支气管哮喘(bronchial asthma,BA)是当前影响人们生活质量的主要气道慢性疾病之一[1]。过敏原免疫治疗(allergen immunotherapy,AIT)是目前唯一针对过敏性疾病病因学治疗的方法,临床常用的AIT 主要包括皮下免疫治疗(subcutaneous immunotherapy,SCIT)和舌下免疫治疗(sublingual immunotherapy,SLIT)。AIT 通过诱导机体产生免疫耐受,使患者接触相关过敏原时不产生症状或仅产生轻度症状[2-3],已经成为儿童变应性鼻炎和哮喘一线的治疗方法[4]。虽然SCIT是一种安全有效的治疗方法,但疗程较长,起效缓慢[2],因此,良好的依从性是从SCIT 中获益的前提[5]。但是,影响患者依从性的主要因素尚未明确,特别是在过敏性疾病高发的珠三角地区。有鉴于此,本研究通过收集珠三角地区6家免疫治疗中心进行SCIT 的患者资料,回顾性分析影响患者依从性的主要因素,制定增强患者治疗依从性的目标管理措施,从而提高慢性过敏疾病患者治疗效果。
1 材料与方法
1.1 病例资料
本研究选取了珠三角地区的6 家医院,包括广州市中山大学附属第三医院、珠海市中山大学附属第五医院、深圳市儿童医院、佛山市妇幼保健院、佛山市第一人民医院以及中山市博爱医院,纳入在2015 年1 月至2020 年12 月期间接受SCIT 的患者,进行一项回顾性、多中心、大样本的真实世界研究。其中佛山市第一人民医院纳入时间为2018 年1 月至2020年12月期间接受SCIT的患者。
1.2 纳入和排除标准
根据《变应性鼻炎诊断和治疗指南(2015 年版)》[6]、《儿童气道过敏性螨特异性免疫治疗专家共识》[4],制定入选标准:过敏原检测证实尘螨是主要的过敏原(尘螨皮肤点刺试验(skin prick test,SPT)++以上或特异性IgE(specific Immunoglobulin E,sIgE)2 级以上,且无法完全避免接触的患者,包括:①轻-中度哮喘患者;②中-重度持续性鼻炎患者;③轻-中度哮喘合并变应性鼻炎(和/或过敏性结膜炎)患者;④轻-中度哮喘合并湿疹患者。排除标准包括:①严重的或未控制的支气管哮喘,持续监测1 秒用力呼气量(Forced Expiratory Volume in one second,FEV1)<70%预计值;②应用第4或5级治疗方案仍不能控制症状或肺功能持续减低的哮喘患者;③免疫治疗期间连续出现2 次不明原因严重过敏反应者;④正在使用β2 受体阻滞剂或血管紧张素转化酶抑制剂的患者;⑤有严重的基础疾病的患者,包括心脑血管疾病、免疫性疾病(包括自身免疫性疾病和免疫缺陷性疾病)、恶性病和慢性感染性疾病;⑥有严重的心理疾病、缺乏依从性或无法理解治疗的风险和局限性的患者;⑦孕妇患者或近期计划怀孕的患者。
本临床研究经过中山大学附属第三医院伦理委员会的批准,查阅病例资料进行回顾性分析已申请免除知情同意书;电话随访脱落患者时,口头征得患者或患者法定监护人知情同意后再进行随访访谈。
1.3 SCIT治疗与评估
各单位每次对入选患者进行SCIT 前,专科医生会对患者进行常规体检,询问包括上次注射治疗后的情况、过敏症状变化等,并通过峰流速仪评估患者肺功能,确保当次治疗时FEV1>80%。每次注射后患者需要接受30 min的观察,专科医生根据患者症状判定是否存在不良反应,可分为:0 级,无症状或症状与特异性免疫治疗无关;1 级,轻度全身反应:局部鼻炎、荨麻疹或轻度哮喘(最大呼气流速较基线下降20%);2级,中毒全身反应:发生缓慢(>15 min),出现全身荨麻疹、血管性水肿或中度哮喘(最大呼气流速较基线下降<40%);3 级,严重全身反应:发生迅速(<15 min),出现全身荨麻疹、血管性水肿或严重哮喘(最大呼气流速较基线下降>40%);4 级,过敏性休克:迅速出现瘙痒、潮红、红斑、全身性荨麻疹、喘鸣、血管性水肿、哮喘发作、低血压等。轻度局部不良反应一般无需处理,若局部不良反应较为严重,可在注射部位涂搽类固醇乳剂。当发生全身不良反应,视病情的严重程度予吸氧、监测血压、口服抗组胺药、β2 受体激动剂、激素等处理,肾上腺素是治疗严重过敏反应的一线治疗药物。
患者定期接受治疗评估,评估包括症状评分和药物评分。症状评分总共记录鼻部症状(鼻塞、鼻痒、喷嚏和流涕)、眼部症状(眼痒、流泪、眼红肿和眼痛)和肺部症状(咳嗽、憋气、喘息和压榨感),采用视觉模拟量表(visual analogue scale,VAS)的方式评估症状严重程度。VAS评分中,每一项症状的分数都是从0-10 分,0 分代表患者无不适,10 分代表非常不适,患者根据自身的实际情况给出每一项症状的得分,所有症状分数的总和即为症状评分。药物评分记录患者目前1 个月内辅助用药的情况,将口服抗组胺药物、抗白三烯药物、支气管舒张类药物记为1分,局部用糖皮质激素为2分,口服糖皮质激素或者联合用药(激素和β2 受体激动剂)为3分,累计总分为药物评分。症状评分与药物评分在患者入组时评估1次,此后每隔半年完成1次评估。
1.4 数据采集
1.4.1 临床数据 数据来源于6 所医院的患者档案,提取以下信息进行分析:患者的年龄、性别、婚姻史、家族过敏史、诊断、过敏原检测结果等,以及患者的治疗信息,包含:在注射治疗前患者的基线数据、SCIT 不良反应以及定期接受治疗评估结果(症状评分和药物评分)。
1.4.2 调查方式 筛选出SCIT 未满3 年中止治疗的患者,并进行电话随访,随访内容包括:①患者中止治疗的主要原因;②中止治疗的时间;③中止治疗后过敏症状的情况。
1.5 统计方法
本研究采用SPSS 20.0,对SCIT 患者人口学资料、过敏原检测结果、症状评分和药物评分等数据进行描述性分析,采用均值、标准差、频数、百分率描述数据特征。对样本率的比较采用卡方检验,当样本最小理论频数小于1或小于5的理论频数个数超过20%时,对样本率的比较进行Fisher 精确检验。均值间比较时,若符合正态分布及方差齐者,采用独立样本t检验;对不符合正态分布者,采用独立样本非参数检验(Mann-WhitneyU检验)。采用对以上检验方法得到的统计学结果,当P<0.05 时认为差异存在统计学意义。
2 结果
2.1 SCIT真实世界研究的数据特点
在研究期间各中心总共对1 523 例患者开展SCIT,由于部分病例缺乏存档,可统计资料为1 279例,排除非AR 和/或BA 患者35 例,最终纳入1 244例SCIT 患者。各中心患者档案管理方法不一,各项统计指标有效例数如表1 所示。目前仍在进行治疗(均已开始SCIT 满1 月)以及已经完成至少3年SCIT 的患者817 例,治疗未满3 年的脱落患者共427例,脱落率34.3%。

表1 SCIT患者各项统计指标有效数量情况Table 1 Quantity of indicators of patients with SCIT [n(%)]
2.2 变应性鼻炎和/或哮喘患者SCIT依从性分析
根据所获得的有效数据进行统计分析(表2)。儿童组依从性均较青少年组和成人组高(P<0.05);tIgE>200 U/mL 组依从性较tIgE<100 U/mL 组及100 U/mL≤tIgE≤200 U/mL 组高(P<0.05);AR 患者SCIT依从性较AR 合并BA 组低(P<0.05),但单纯BA 组与其他两组无统计学差异(P<0.05)。过敏家族史阳性患者(P=0.007)、已婚患者(P=0.032)和使用阿罗格疫苗组患者(P<0.001)表现良好的依从性。性别(P=0.754)、过敏原的数量(P=0.637)对患者SCIT的依从性没有影响。

表2 SCIT患者依从性分析Table2 Analysis of compliance in patients with SCIT [n(%)]
2.3 变应性鼻炎和/或哮喘患者病情与SCIT 依从性分析
从所有患者档案中统计了脱落患者与未脱落患者在起始半年治疗过程中的症状评分及药物评分(表3)。治疗前未脱落患者的症状评分(P<0.001)和药物评分(P<0.001)均高于脱落患者,治疗半年后的症状评分(P=0.151)和药物评分(P=0.381)无显著差异,脱落患者与未脱落患者症状的改善评分(P=0.064,P=0.732)也没有统计学差异。对279 例脱落患者中止治疗后的过敏症状的随访中,114 例(40.8%)患者表示仍受过敏症状困扰。

表3 SCIT患者症状评分和药物评分Table 3 Symptom scores and medication scores of patients with SCIT
2.4 变应性鼻炎和/或哮喘患者SCIT脱落情况
2.4.1 变应性鼻炎和/或哮喘患者SCIT 脱落原因427名脱落患者中,共279名患者配合电话随访,随访成功率65.3%。根据随访的结果,脱落原因主要为:治疗未达预期效果(115 例,41.2%)、学习生活因素(如升学、就业、搬迁、怀孕等)(74例,26.5%)、SCIT 的不良反应(29 例,10.4%),病情好转中止治疗(23 例,8.2%)、更改治疗方式(患者在中止SCIT后改为SLIT、手术治疗、中药治疗等治疗方式)(17例,6.1%),还有18 例(6.5%)患者是由于其他原因中止治疗,这部分原因复杂,例如“患儿家长认为SCIT 有潜在的副作用”、“患儿不愿意接受注射治疗”、“父母对SCIT 的意见不统一”等,本研究合并为一项其他原因。仅有3 例(1.1%)患者因无法承受治疗费用而中止治疗(图1)。

图1 珠三角地区过敏患者SCIT脱落原因Fig.1 Reasons of dropout of patients with SCIT in Pearl River Delta
2.4.2 变应性鼻炎和/或哮喘患者SCIT脱落时间分布 根据427 例脱落患者接受治疗的时长,将脱落患者分为第1 年内脱落、第2 年内脱落和第3 年内脱落。第1 年内脱落患者为229 例(53.6%),第2 年内脱落患者为139例(32.6%),第3年内脱落患者为59 例(13.8%)。脱落主要发生在SCIT 治疗第1 年,其后脱落人数随着治疗时间推移逐渐减少。针对279 例成功随访的脱落患者中,1 年内、1~2 年以及2~3年中止SCIT 的患者分别为144例、99例、36例。统计发现,不同年份患者SCIT 脱落原因不同,存在统计学差异(图2,P=0.005);而SCIT 开始的第1 年患者因不良反应停止SCIT比例(16.0%)较第2、3年(5.1%、2.8%)高(P<0.05)。

图2 SCIT脱落原因随时间的变化趋势Fig.2 Trend of causes of patient lost with time
2.4.3 变应性鼻炎和/或哮喘患者SCIT脱落原因分析 279 名脱落患者配合电话随访,均回答了终止SCIT 治疗的原因,但部分人口学资料、疾病记录等资料拒绝或无法提供,各指标有效数据如表4 所示。对随访的279 例患者进行不同年龄、性别、疾病诊断、过敏原的数量、tIgE 水平、过敏家族史和过敏原疫苗的脱落原因分析(表4),结果显示AR 患者中因学习生活因素中止治疗的患者比例高于BA患者(P<0.05)。不同年龄段(P=0.586)、性别(P=0.949)、单一螨虫致敏患者与多重致敏患者(P=0.835)、过敏家族史阳性与否(P=0.144)、不同tIgE水平(P=0.614)以及使用安脱达疫苗或阿罗格疫苗患者间(P=0.194)的脱落原因无显著差异。
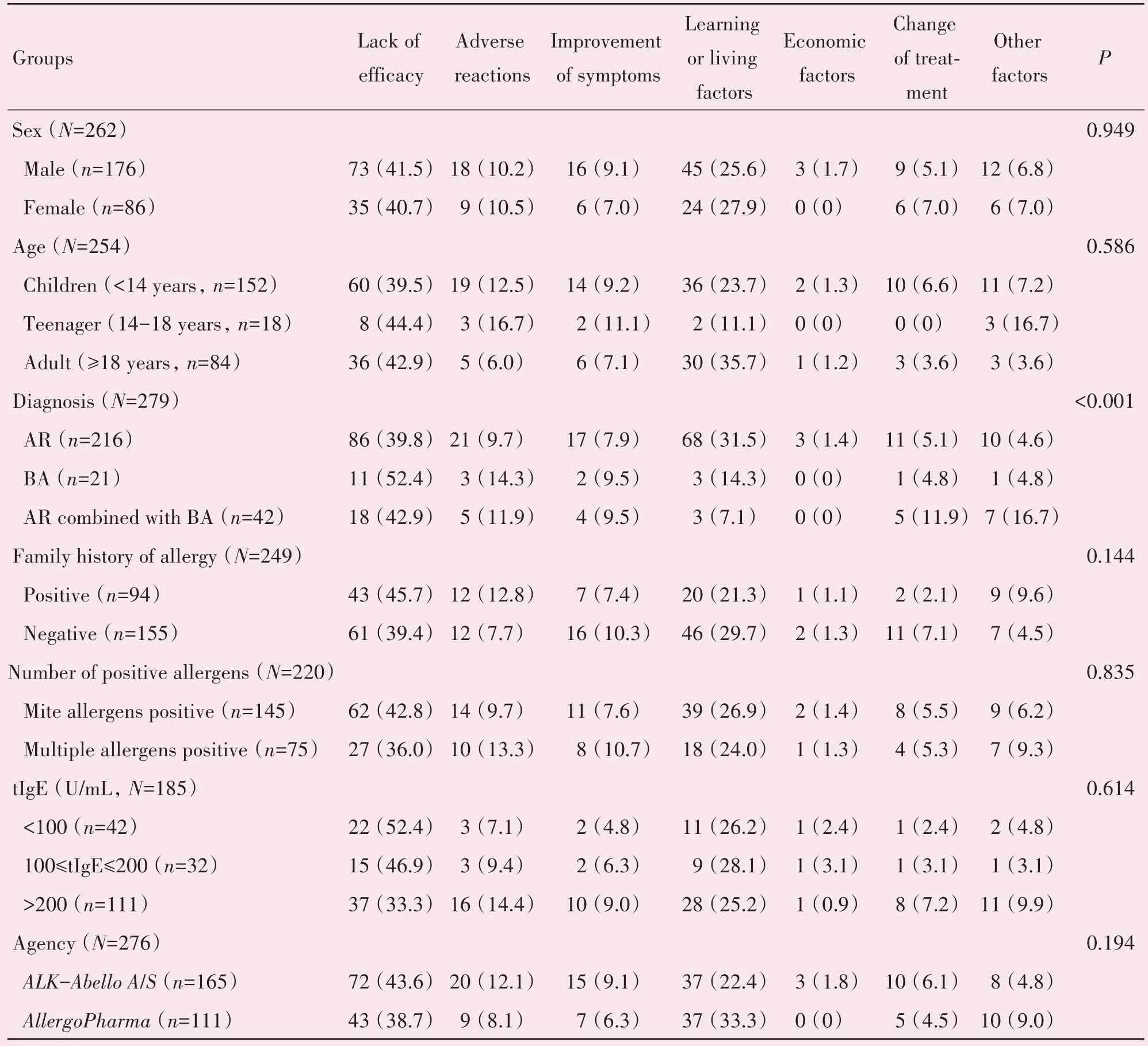
表4 脱落原因分析Table 4 Analysis of reasons of patient lost [n(%)]
3 讨论
本研究是首次对珠三角地区变应性鼻炎和/或哮喘患者皮下特异性免疫治疗开展依从性的真实世界研究,在对427 例脱落患者中止治疗原因的调查中,成功电话随访了279 例患者,随访成功率为65.3%;相比另一项国内对322 例SCIT 患者中止治疗原因的研究中,随访成功率仅为39.4%[7];因此,本次随访达到了调查分析的要求。
一般而言,慢性疾病的依从性往往低于急性疾病。如果在一项治疗中,有80%的患者能够遵照医嘱的要求进行治疗,依从性便认为是可以接受的[8]。既往研究显示,SCIT 的依从性在不同地区、不同研究中存在较大差异。德国的一项研究显示,仅有45%的患者能完成3 年的SCIT[9];丹麦的一项全国性调查也发现SCIT 患者依从性较差(为57%)[10]。在本研究中,珠三角地区仅有65.7%的患者能坚持SCIT,说明本地区患者依从性仍有待提高。
不同过敏患者SCIT 依从性不尽相同。本研究发现,随着tIgE 水平的升高,患者依从性越高。但U.Bodtger et al.对734 例AR 患者的研究中发现,低水平IgE 患者的AR 症状在治疗过程中更容易得到缓解[11];也有研究认为IgE 水平与后续疗效无关,理由是当IgE 作用于肥大细胞导致组胺等炎症因子释放,炎症因子激活靶器官导致过敏症状,而在免疫级联瀑布效应启动以后,初始的IgE 无法再干扰后续的反应[12]。
儿童患者的依从性高于成人,有研究证实:儿童患者完成3年SCIT的依从性能达到65%,而成人患者仅有51%[9],结果与本研究类似。我们的研究发现一个有趣现象,过敏家族史阳性患者与已婚患者均表现出良好的依从性,这可能归因于家庭成员对患者所产生的积极影响,提示在长期的治疗过程中,家人的支持、鼓励以及监管是对患者的重要帮助,患者因此能有更高的治疗意愿,合理的心理预期,能保持健康的生活习惯,采取正确的回避措施,积极地接受治疗。
在SCIT 脱落原因中,治疗未达预期效果、学习生活因素与不良反应是患者中止治疗的主要原因,与既往研究的结果相符[13-14]。SCIT 患者脱落集中在治疗的第1 年,这往往也是患者最缺乏自我约束力最容易脱落的时期,同时也是患者对于治疗的心理预期较高的时期,部分患者会因治疗需求无法满足而中止治疗,故初期的患者管理和宣传教育就显得尤为重要。
我们的结果表明,无论是脱落患者还是未脱落患者,在经过半年治疗后,症状评分与药物评分均较治疗前明显降低,提示SCIT 能有效改善患者的过敏症状,减少控制用药。而10.4%患者在治疗过程中的因无法耐受不良反应而中止治疗,尤其集中在开始治疗后的1 年内,提示不良反应是近期脱落的重要原因。剂量累加阶段是不良反应发生的主要阶段,因此在治疗的初期需要更注意不良事件的预防和处理。考虑SCIT 发挥疗效往往需要数月乃至更长的时间[15],控制用药对于早期治疗十分必要。因此,《儿童气道过敏性疾病螨特异性免疫治疗专家共识》[4]指出,SCIT 联合药物治疗有利于提高临床疗效和治疗的安全性,保证SCIT 顺利进行。患者在治疗过程中,最关心的就是疗效、副作用和治疗是否便捷。治疗前未脱落患者的药物评分和症状评分均高于脱落患者,提示在病情的严重程度上未脱落患者要高于脱落患者,需要使用更多控制症状的药物,对于治疗有更迫切的需求。
治疗未达预期效果患者会中止治疗,但当症状得到明显改善时,患者也可能出现脱落的情况。本研究发现8.2%的患者在症状好转后中止治疗。实际上,在慢性疾病的治疗上,许多患者的用药依从性也无法保证,尤其是难治性疾病。在一项慢性疾病用药治疗的调查中,仅有六分之一的患者能够完全按照方案进行治疗,患者在症状改善后容易出现不遵照医嘱自行停药的情况[8]。不规则治疗会导致SCIT 疗效得不到巩固,症状容易复发,迫使患者反复求医,不仅加重了个人的经济负担,还造成了医疗资源的浪费。
在既往研究中,高昂的治疗费用是患者中止治疗的原因之一[16]。但本研究中仅有3 名患者因为难以承受过高的治疗费用而中止治疗,是脱落原因中患者比例最少的。珠三角地区经济发达程度在国内位居前列,随着经济水平的逐渐提高,患者的医疗选择会受到经济条件制约的情况会越来越少。相比之下,患者会更关注治疗的效果、副作用、便捷程度等因素。
既往观点[9]认为,哮喘是患者SCIT依从性的重要预测因素,BA 患者的依从性更差,与AR 患者相比有更大的可能性中止治疗。但与之相反,在本研究中,AR 合并BA 患者的脱落率远低于单纯AR,提示疾病严重程度促使患者重视治疗,从而提高依从性。控制用药有助于SCIT 顺利的进行,虽然有研究表明即便是经过优化SCIT 治疗,仍有超过50%的患者受症状困扰,停药后容易复发[17],但药物治疗对于症状控制十分重要。由于SCIT 起效缓慢,在治疗的前期往往症状难以马上改善,SCIT 联合药物治疗有利于减少症状波动,减少不良反应的发生,保障SCIT的顺利进行[4,18]。
本研究是珠三角地区首次多中心联合的过敏患者SCIT 依从性调查,受限于回顾研究的特点,数据收集与统计存在较大困难;且各单位SCIT 档案存储大部分为纸质版材料,记录不完整较为明显,虽不影响患者进行SCIT,但从优化病案管理的角度看仍有很大的提升空间。同时,各中心在SCIT疗程管理上做法不一,期待建立区域乃至全国的标准化SCIT 管理方案,对实现治疗的全程、持续、规范大有帮助。另外,过敏性疾病AIT 的治疗效果与接受标准化免疫治疗制剂的最终累积剂量正相关,患者达到目标剂量才能获得预期治疗效果。因此,选择依从性好的患者进行SCIT 非常关键。但目前临床仍缺乏简单、灵敏、无创、有效的强推荐指标来预测SCIT 疗效及预后[19]。本研究发现,tIgE>200 U/mL 的患者依从性更佳,与其治疗效果有一定关联,未来可否研究tIgE 临界点作为选择过敏性疾病SCIT 患者的切点,仍需进一步临床观察论证。珠三角作为我国过敏性疾病的高发地,本次研究选取了5 个城市6 家具有代表性的医院,但接受SCIT 的病人数量仍然仅仅是其中一小部分,众多的过敏性疾病的患者无法接受到这种治疗,甚至不了解这种治疗方法。由此可见,SCIT 依从性的提高,乃至该治疗的推广普及,仍有很长的道路要走。
