追踪方法学在神经外科肠内营养相关性腹泻干预中的应用效果分析
2022-02-26
神经外科病人常因意识障碍、咀嚼困难等不能经口进食,需要接受肠内营养治疗以得到足够的营养[1]。但部分病人对肠内营养存在不耐受情况,腹泻是肠内营养治疗常见并发症之一,会对病人肠内营养治疗效果产生直接负面影响,影响病人疾病康复[2-3]。追踪方法学是近年来出现的一种以体现病人为中心的评价方式,对病人的就诊过程进行评估,一旦在某个环节中发现问题,便会转入系统追踪,明确问题出现的根本原因,再进行针对性解决,从而达到质量与管理持续改进的目的[4-5]。为探究追踪方法学的临床应用效果,本研究将其应用于神经外科肠内营养病人中,并与常规干预作比较。现报告如下。
1 资料与方法
1.1 一般资料 选取2020年5月—2021年6月我院收治的神经外科肠内营养病人102例,随机分为对照组与观察组各51例。对照组男23例,女28例;年龄20~60(38.75±5.48)岁;原发疾病:颅脑损伤13例,脑出血7例,脑肿瘤23例,功能性疾病3例,其他5例。观察组男25例,女26例;年龄20~60(38.34±5.51)岁;原发疾病:颅脑损伤15例,脑出血6例,脑肿瘤22例,功能性疾病3例,其他5例。纳入标准:完全接受肠内营养治疗;存在意识障碍;病人与其家属均对本研究知情,并签署知情同意书。排除标准:接受肠内营养治疗前已出现腹泻;胃肠道功能异常或伴随胃肠道相关疾病;急性感染期。两组病人一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究已得到医院伦理委员会审核批准。
1.2 干预方法
1.2.1 对照组 给予病人常规肠内营养干预,主要内容有病人营养风险筛查与营养状况评价、制订神经外科临床喂养目标、并发症预防与应对措施、神经外科知识宣教等,结合病人实际情况为其选择最科学的营养制剂。具体营养支持方式:首日喂养速度为30 mL/h,最大喂养速度为120 mL/h;严格按照无菌操作原则,每隔4 h给予病人灌注150 mL温开水;每日定时观察并记录病人的排便情况,一旦出现腹泻及时做好基础护理,并遵医嘱使用相关药物缓解病人腹泻症状。
1.2.2 观察组 在对照组基础上应用追踪方法学,具体内容如下。
1.2.2.1 建立追踪小组 ①小组成员:追踪小组共有9名成员,神经外科专科护士长1人,肠内营养护士3人,医院营养科、院感科、神经外科、检验科与药剂科5个科室医生各1人组成。由神经外科专科护士长作为追踪小组组长,所有成员在开展相关干预前均接受专业的培训与考核。②小组成员工作:营养科医生的工作是追踪并评估病人的营养风险和营养状况;院感科医生的工作是追踪肠内营养喂养用具、营养制剂配制过程是否存在不恰当操作;神经外科医生的工作是制订合理、科学、具有针对性的追踪治疗方案,避免引起腹泻的风险因素,结合病人实际情况动态调整其用药方案;检验科医生的工作是追踪病人各项检查的结果,及时反馈检查结果中出现的危急值;药剂科医生的工作是追踪病人对营养制剂的选择,保证制剂选择的科学性与合理性,以免营养制剂浓度与病人机体不匹配而引起腹泻;追踪小组组长的工作是协调组内成员的工作内容,确保各项工作顺利开展;肠内营养护士的工作是追踪病人腹泻症状评估的准确性、相关护理干预的规范性和执行情况。
1.2.2.2 个案追踪 追踪小组成员每个月定期给予病人追踪检查,每个月检查2次,每次随机抽查5例病人,详细了解其营养状况、疾病发展或转归情况。个案追踪持续时间为1周,在1周后组织所有成员举行会议,分析在个案追踪过程中发现的问题,共同讨论出现问题的原因,并及时提出解决方案。
1.2.2.3 系统追踪 对病人进行个案追踪后,医护人员分别从医院管理系统、工作流程、工作制度等方面进行评估,寻找问题出现的根本原因。追踪小组组长带领1名或2名组员每个月定期对病人进行系统追踪,了解病人以下3个项目的落实情况:①每个月定期组织病人开展疾病知识教育培训,培训内容有腹泻评估制度、肠内营养操作流程与注意事项、腹泻症状的预防与应对干预,每个月进行1次培训;②每个月定期举行知识考核,以便病人能够及时反馈培训效果,医护人员在病人考核过程中严格实施“痕迹管理”,每个月进行1次考核;③对于考核得分<90分者,加强对该类病人的知识培训,严格将追踪结果记录在案。每个月定期举行追踪小组会议,会上由组长反馈干预过程中发现的问题,其他成员就组长提出的问题进行分析和讨论,并提出针对性解决措施,每个月举行1次会议。
1.3 观察指标 ①采用Hart腹泻评分量表对病人腹泻情况、严重程度进行评价[6]。根据病人粪便性状(成形、半固体、液体状)与容量(<200 mL、200~250 mL、>250 mL)2个指标进行分类评分,责任护士在每日24 h汇总病人当日评分,总分≥12分说明病人存在腹泻症状,评分越高说明腹泻症状越严重。观察并记录病人腹泻发生率及持续时间。②病人腹泻管理质量评价指标包括纠正低蛋白血症、控制血糖、添加益生菌、清洗喂养用具、选择营养配方、合理使用抗生素、使用抑酸剂、口服钾制剂,观察并记录病人上述指标执行的合格率[7]。③采用健康调查简表(SF-36)对病人生活质量进行评价[8]。量表共有躯体功能、躯体疼痛、躯体角色、社会功能、活力、心理卫生、情感角色与总体健康8个维度,每个维度总分均为0~100分,评分越高说明生活质量越好。
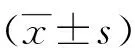

表1 两组病人腹泻发生率、严重程度与持续时间比较
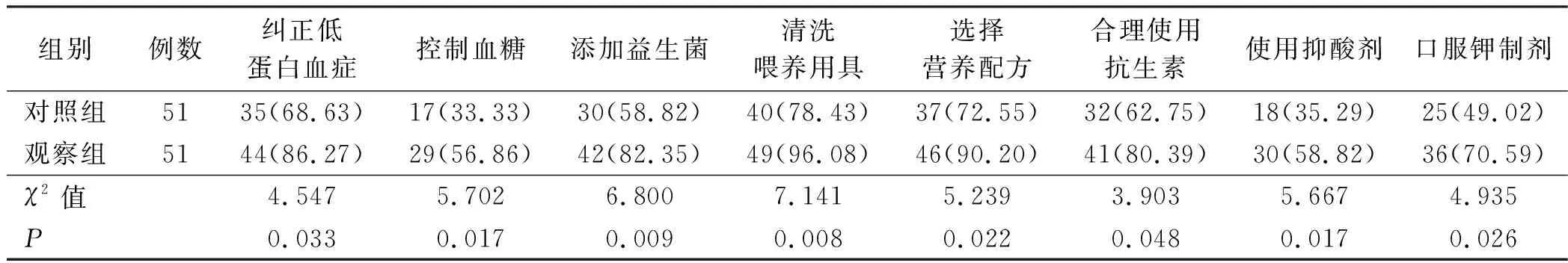
表2 两组病人腹泻管理质量合格率比较 单位:例(%)

单位:分
2 结果
3 讨论
肠内营养治疗能够使营养素直接经肠吸收与利用,较为符合人类的身体条件,保护肠黏膜结构与屏障,因此该营养支持方式成为神经外科病人的首选方式[9-10]。然而腹泻、便秘、消化道出血等并发症的存在会导致神经外科病人的肠内营养效果低下,影响其预后[11]。因此,如何减少与控制神经外科病人肠内营养相关性腹泻,一直是临床上亟待解决的重点问题[12]。追踪方法学作为一种过程管理,强调的是现场评估,通过查访病人在就医过程中的每一个细节,查证相关制度的执行、工作流程的完善与护理干预措施的落实等促进工作质量的提高[13-14]。
本研究结果显示,观察组病人干预后腹泻发生率、严重程度评分均明显低于对照组,腹泻持续时间明显短于对照组(P<0.05)。说明追踪方法学能够改善神经外科肠内营养病人的腹泻情况,可能原因为追踪方法学强调过程管理,在应用过程中由我院营养科、神经外科、药剂科等科室组成追踪小组,明确小组成员的工作职责和追踪内容,并通过个案追踪、系统追踪等查找可能引起病人腹泻的因素,并及时解决,达到质量改进的目的,进而有效避免腹泻事件的发生,缓解腹泻者的疾病症状,并缩短病人的腹泻时间[15-16]。本研究结果显示,观察组干预后病人腹泻管理质量合格率明显高于对照组(P<0.05)。说明追踪方法学能够提高神经外科肠内营养病人的腹泻管理质量合格率,可能原因为追踪方法学的使用有助于医护人员构筑并完善神经外科病人肠内营养相关性腹泻的质量管理体系,改善病人的自我护理行为,并提高其自我护理能力,进而构建长效管理机制,提高病人的腹泻管理质量合格率[17]。本研究结果显示,观察组病人干预后生活质量评分明显高于对照组(P<0.05)。说明追踪方法学能够提高神经外科肠内营养病人的生活质量,可能原因为干预过程中多科室共同协作,给予病人更为全面、专业的干预,同时在病人出现异常时还能够及时解决,促使病情得到改善[18]。此外,追踪小组每个月定时对病人进行个案追踪,分析并解决相关问题,同时在个案追踪基础上进一步进行系统追踪,查找病人出现问题的原因,从根本上减少相关风险因素,从而逐步提高病人的生活质量[19-20]。
综上所述,在神经外科肠内营养相关性腹泻病人干预过程中应用追踪方法学,可降低病人腹泻发生率,缓解腹泻症状严重程度,促进病人腹泻症状的改善,明显提高病人腹泻管理质量与生活质量。
