经腹部超声联合阴道超声在妇产科急腹症诊断中的应用探析
2022-02-18王雪阜新市第二人民医院阜新市妇产医院辽宁阜新123000
王雪 阜新市第二人民医院(阜新市妇产医院) (辽宁 阜新 123000)
内容提要:目的:将经腹部超声联合阴道超声检查在妇产科急腹症诊断中的应用效果进行研究。方法:选取2018年6月~2019年6月在本院进行治疗的妇产科急腹症患者86例,并将其随机进行分组,对照组患者43例,行腹部超声检查,观察组患者43例,行腹部超声联合阴道超声检查,比较两组患者的漏诊率、误诊率。结果:观察组患者漏诊率、误诊率明显更低(P<0.05)。观察组的检出率达到97.67%,对照组的检出率达到86.05%,差异较大(P<0.05)。结论:经腹部超声联合阴道超声检查临床意义显著,可进一步提升总体诊断准确率,为后续临床治疗工作奠定丰厚基础。
妇产科急腹症在临床中较为常见,其主要包括子宫穿孔、急性盆腔炎、卵巢脓肿等疾病,该病具有较高的危险性,且起病急,病情发展迅速[1-3]。妇产科急腹症典型临床表现为腹部剧烈疼痛,如不及时进行治疗,可严重威胁患者生命质量。为有效保障妇产科急腹症患者的总体治疗效果,临床中应给予疑似妇产科急腹症患者科学、准确的诊断方式,以避免因漏诊、误诊而影响患者临床疗效。本文主要将经腹部超声联合阴道超声检查应用于妇产科急腹症患者的诊断工作中,取得较好的效果,现报道如下。
1.资料与方法
1.1 临床资料
选择2018年6月~2019年6月本院收治的86例妇产科急腹症患者进行研究,并将其随机分为对照组与观察组各43例。对照组患者平均年龄(43.72±12.68)岁,病情分布:有4例为异位妊娠,有12例为卵巢黄体囊肿破裂,有6例为卵巢囊肿蒂扭转,有6例为输卵管扭转,有12例为急性盆腔炎,有3例为子宫穿孔。观察组患者平均年龄(43.69±12.67)岁,病情分布:急性盆腔炎27例、卵巢脓肿10例、子宫穿孔6例。两组患者临床资料均已完善,且未见明显差异(P>0.05)。
1.2 方法
对照组患者仅采用经腹部超声检查,检查前叮嘱患者多饮水,以保持膀胱充盈。采用超声诊断仪(GE-E8),引导患者平躺,使用仰卧体位,将探头频率设为3.5MHz,并置于患者盆腔部位进行横面、纵面、斜面检查,对其子宫壁回声情况及腹盆腔内液性暗区情况进行观察,并扫描其宫腔有无存在孕囊,附件是否存在包块。观察组患者在此基础上,加用阴道超声检查,将探头频率设为6.5MHz,告知患者排空膀胱,并取截石位,暴露出会阴部位,清洁探头后,在探头上涂抹适当的耦合剂,然后将避孕套套在探头上,之后缓慢置入阴道穹窿处,对患者子宫、卵巢等区域进行多角度扫查,并观察其器官回声情况。在检测过程中对探头进行推拉,旋转,纵行,半环状,横行扫描,了解患者盆腔,子宫,卵巢的位置,大小以及回声,是否存在宫腔积液,附件包块等情况。
1.3 观察指标
观察两组患者误诊率和漏诊率。
1.4 统计学分析
将数据纳入SPSS22.0软件中进行分析,计数资料采用χ2检验,并以率(%)表示,P<0.05为差异显著,有统计学意义。
2.结果
2.1 两组误诊率以及漏诊率情况
观察组患者漏诊率、误诊率明显低于对照组患者(P<0.05),见表1。

表1. 两组患者漏诊率、误诊率比较[n(%)]
2.2 两组临床诊断结果
患者使用病理或者手术检测确诊中,有4例为异位妊娠,有12例为卵巢黄体囊肿破裂,有6例为卵巢囊肿蒂扭转,有6例为输卵管扭转,有12例为急性盆腔炎,有3例为子宫穿孔。在对照组检测中发现,有2例为异位妊娠,有2例出现漏诊;有11例出现卵巢黄体囊肿破裂,有1例漏诊,有2例误诊;有5例为卵巢囊肿蒂扭转,有1例漏诊,有1例出现误诊。有5例为输卵管扭转,有1例漏诊。有12例为急性盆腔炎,有1例漏诊,有1例误诊。有2例为子宫穿孔,有1例漏诊。在观察组检查中发现,有3例为异位妊娠,有1例漏诊;有12例为卵巢黄体囊肿破裂,有1例误诊;有6例为卵巢囊肿蒂扭转,有6例为输卵管扭转,有12例为急性盆腔炎,有3例为子宫穿孔。观察组的检出率达到97.67%,对照组的检出率达到86.05%,差异较大(P<0.05),见表2。
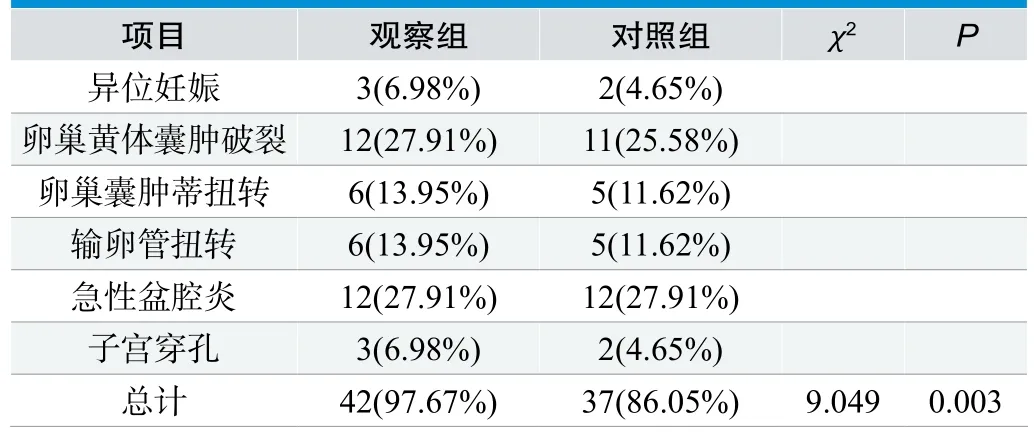
表2. 两组检出率情况
3.讨论
妇产科急腹症主要是指人体因原有妇产科疾病而引发的剧烈腹痛,或原无腹痛现象,在某时间段忽然发生[4]。引发妇产科急腹症的主要因素为妇科炎性疾病,如子宫穿孔、急性盆腔炎、卵巢脓肿、异位妊娠、流产等,该病发病较急,典型临床表现为剧烈腹痛,如不及时进行治疗,患者往往会出现休克、死亡现象。近年来,妇产科急腹症发病率明显增加,严重损害了女性身体健康,对其生命安全也造成了严重威胁[5]。但是急腹症的临床表现差别较大,特异性较低,很难通过临床表现确诊患者的疾病类型[6]。为有效保障妇产科急腹症患者的临床治疗效果,使其早日并回归正常工作与生活,临床中务必要给予疑似妇产科急腹症患者相关诊断方式,以最大程度提升临床诊断的准确性,为其后续治疗奠定丰厚基础。
在临床上一般检测中使用CT检测以及B超检测,检测过程中存在一定的局限性[7]。超声检查作为临床中常用的诊断方式之一,其原理为采用弱超声波对人体进行照射,将人体组织对弱超声波的反射情况进行图像处理。此种检查方式具有价格低廉、检查方便、无创、安全性高等特点,超声检查可以将人体各组织结构清晰显示,并精确定位患者病灶位置及体积大小。腹部超声检查主要是对人体腹部脏器进行检查,此种检查方式可对人体腹部脏器形态、结构组织、病灶大小情况详细观察,从而提升总体诊断准确性。腹部超声检测中检测的范围比较大,并且能够比较好的检测出腹部脏器与病变位置之间的界限,在检测过程中具有较高的敏感性。由于在检测过程中需要将膀胱作为透声窗,因此在进行腹部超声检查前,受检者务必要保持膀胱充盈,且保持空腹状态,很多受检者往往因膀胱充盈度不足或胃肠气体干扰等因素,对整体诊断的准确性也造成了一定影响。有些患者的腹部的脂肪比较厚,本身肥胖,会对腹部超声检测造成不良的影响,造成检测图像质量较低,增加检测的误诊率,漏诊率。另外,还有些患者发生剧烈的腹部疼痛,在检测过程中会发生变动体位的情况,也会增加诊断的难度。
阴道超声可帮助临床医生清晰、直观地观察受检者的子宫、盆腔等脏器有无出现病变情况,阴道超声探头在进行检查时,会紧贴在受检者的宫颈或后穹隆部位,可更为清晰地显示盆腔脏器[8,9]。相对于腹部超声检查来说,阴道超声在检查前无需保持膀胱充盈,以有效缓解受检者因长时间憋尿而造成的生理痛苦,且超声探头频率在5~9MHz之间,腹部超声探头频率仅为3.5MHz,阴道超声探头分辨率明显更高,可更为清晰地显示患者体内病灶部位。由于阴道超声检测过程中不需要提前憋尿,有利于缩短检测时间,可以为患者治疗争取更多的时间,可以更快的确诊疾病,及时进行治疗。阴道检测探头功能更高,在宫颈,阴道穹窿处等位置扫描后,可以得到更加清晰的图像。针对病灶边界模糊,病灶组织比较小的患者,应用效果较好。
对于体型较为肥胖的受检者来说,阴道超声无需经过腹部脂肪组织,可使图像更为清晰,对于受检者盆腔内微小的包块或积液,也可直观、清晰地显示,因此,阴道超声相对于常规腹部超声来说,诊断准确性更高。但阴道超声检查也有一定的局限性,虽说超声检查探头分辨率较高,但检测深度较低,如受检者盆腔内病灶组织体积较大,或位置偏高,阴道超声往往无法显示病灶组织全貌。且阴道超声检查需要将探头置入阴道内进行检查,因此处女禁用,且患有阴道炎、盆腔炎或处于生理期的受检者,也应避免采用阴道超声检查。
为进一步保障妇产科急腹症患者的诊断准确性,临床中往往给予其经腹部超声联合阴道超声检查,经腹部超声联合阴道超声检查,这两种检查方式可以更好地取长补短,从而降低误诊、漏诊事件的发生,以保障患者总体治疗效果。在联合超声检测中,异位妊娠患者的子宫出现轻度的增大,在子宫内部没有孕囊,附件区具有包块,异位妊娠大多数为输卵管妊娠[10]。急性盆腔炎患者的子宫两侧以及子宫的直肠窝中存在多个或者一个不规则的低声或者无回声区域,子宫发生轻度的增大,并且边界模糊,子宫肌壁的回声存在不均匀的情况,在盆腔游离液中存在片状回声,并且具有密集的细小点。卵巢黄体囊肿破裂的患者检测中一侧的卵巢发生囊性的增大,并且会出现絮状或者云雾状的回声,呈现皱缩状,边界模糊。
在本文中,对照组与观察组患者分别采用了经腹部超声检查与经腹部超声联合阴道超声检查,结果表明,对照组中,有2例为异位妊娠,有2例出现漏诊;有11例出现卵巢黄体囊肿破裂,有1例漏诊,有2例误诊;有5例为卵巢囊肿蒂扭转,有1例漏诊,有1例出现误诊。有5例为输卵管扭转,有1例漏诊。有12例为急性盆腔炎,有1例漏诊,有1例误诊。有2例为子宫穿孔,有1例漏诊。观察组中,有3例为异位妊娠,有1例漏诊;有12例为卵巢黄体囊肿破裂,有1例误诊;有6例为卵巢囊肿蒂扭转,有6例为输卵管扭转,有12例为急性盆腔炎,有3例为子宫穿孔。观察组患者漏诊率、误诊率均明显低于对照组患者,差异显著(P<0.05)。这足以说明,经腹部超声联合阴道超声检查具有显著的临床意义,因此,对于疑似妇产科急腹症患者来说,临床中可给予其经腹部超声联合阴道超声进行检查。
已有研究表明,笔者将159例已确诊的妇产科急腹症患者作为研究对象,并对其进行经腹部超声检查,检查完毕后,再次给予阴道超声检查。其结果显示,经腹部超声检查诊断符合率为76.73%,经腹部超声联合阴道超声检查诊断符合率为93.08%,经腹部超声联合阴道超声检查诊断符合率明显高于经腹部超声检查(P<0.05)。由此可见,经腹部超声联合阴道超声检查可进一步提高疑似妇产科急腹症患者的诊断准确性,且此种检查方式具有操作方便、无创、检查速度快、费用低廉等优点,可将经腹部超声联合阴道超声检查作为临床中疑似妇产科急腹症患者的首选检查方式。其研究结果与本文相似,有力证明了经腹部超声联合阴道超声检查诊断符合率较高,可有效防止出现漏诊、误诊事件的发生,从而为患者后续临床治疗工作奠定基础,并提升其总体治疗效果。
综上所述,应用超声联合阴道超声检查,可最大程度降低妇产科急腹症患者的漏诊率、误诊率,从而进一步提升总体诊断准确率及治疗效果,因此,对于疑似妇产科急腹症患者,临床中可给予其经腹部超声联合阴道超声检查。
