细针抽吸细胞块免疫组织化学检查对乳腺癌的诊断价值
2022-02-18曾波重庆市忠县人民医院重庆404300
曾波 重庆市忠县人民医院 (重庆 404300)
内容提要:目的:探讨细针抽吸细胞块免疫组织化学检查对乳腺癌的诊断价值。方法:选取2017年1月~2019年12月82例疑似乳腺癌患者,均采用细针抽吸细胞块免疫组织化学检查、空芯针抽吸细胞块免疫组织化学检查,观察两种检验方法与病理结果的差异性。结果:病理诊断阳性患者62例,阴性20例;细针抽吸细胞块免疫组织化学检查结果中,阳性56例,阴性26例;空芯针抽吸细胞块免疫组织化学检查结果中,阳性57例,阴性25例;细针抽吸细胞块免疫组织化学检查特异性、敏感性、阳性预测值、阴性预测值与空芯针抽吸细胞块免疫组织化学检验结果无明显对比差异(P>0.05);1例患者实施细针、空芯针穿刺后,出现一定的疼痛、血肿情况。结论:细针抽吸细胞块免疫组织化学检查对乳腺癌具有较高的诊断价值,具有较高的诊断安全性。
乳腺癌在女性群体中较为常见,若早发现、早治疗,对患者临床预后具有重要意义[1]。细针穿刺细胞学检查在近些年来比较常用,方法简单、快速,但是依然有一些患者采用细针穿刺细胞学检查无法获得较为准确的检查结果[2]。伴随分子诊断技术不断发展进步,乳腺癌分子标志物检测与细针穿刺细胞学发挥了重要作用[3]。本研究选取2017年1月~2019年12月82例疑似乳腺癌患者,探讨细针抽吸细胞块免疫组织化学检查的临床作用,现作出报告如下所示。
1.资料与方法
1.1 临床资料
选取2017年1月~2019年12月82例疑似乳腺癌患者,年龄35~63岁,平均(50.63±2.47)岁。纳入标准:患者均无乳腺癌病史;均符合细针穿刺活检指征;患者及家属均了解本研究内容,签署知情同意书。排除标准:视听障碍;意识障碍、精神疾病史;预期术后生活质量低、预后不良;非原发性肿瘤,为其他恶性肿瘤转移导致[3]。患者以及其家属得知本次研究后,均在同意书上签字,表示同意参与研究,之后上报院内伦理委员会,得到批准。
1.2 方法
细针吸取:患者保持平卧位,通过触诊明确肿块位置,应用碘伏实施常规皮肤消毒,以左手中指、食指对肿块进行固定,右手用细针对肿块进行快速刺入,通过持续负压,于肿块中选取3~4个方向进行反复吸引,然后去掉负压后退出,将部分吸出物分出,快速制作4~5张涂片,采用95%乙醇进行快速固定,将其中一张HE染色,剩余则送往免疫组化室进行备用。
空芯针穿刺:方法同细针吸取,将细针换为空芯针进行穿刺。
上述操作均由同一个医生完成,具有相同标准。
离心方法:针头、针管中剩余吸出物及时以4%甲醛20mL进行反复抽吸,将其放置到50mL尖底塑料试管中,在垂直离心机中,采用3000r/min速度进行离心处理5min,应用吸管吸除固定液;将1滴伊红滴入,加5mL丙酮脱水液,再进行离心处理,速度为2500~3000r/min,持续5min,将丙酮吸除;往管底剩余伊红标记沉淀细胞内放进已溶解石蜡5mL,将其置入65°C烤箱中,浸蜡5min。于冰箱中予以冷却凝固,再放入热水,将蜡块取出,试管尖底部可显现出红色细胞小团块组织聚集情况。将多余石蜡切除,保持0.5cm厚度的细胞块,以常规方法实施包埋、切片,一次性将其持续切片5~10张,保持厚度4μm,将l~2张进行HE染色,其他送到免疫组化室进行备用。
免疫组化检查:采用Envision二步法完成免疫组化染色,对4μm切片进行脱蜡至水,以3%过氧化氢进行持续5min的阻断,采用PBS液进行冲洗,5min/次,持续3次。分成2组,一组实施高压锅抗原修复1min,PBS液进行冲洗5min,另一组不实施抗原修复,加入一抗室温下1h,实施PBS液冲洗,持续5min,滴入二抗20min,予以DAB显色,通过苏木素进行复染,以中性树胶进行封固。检测C-erbB-2、雌激素受体(ER)、孕激素受体(PR)。
1.3 观察指标与判定标准
将手术病理结果作为诊断金标准;对雌激素受体(ER)、孕激素受体(PR)实施检查,两者阳性部位位于细胞核内,呈现出黄色~棕黄色,可判断为阳性[4]。
1.4 统计学分析
数据均采用SPSS20.0软件进行处理分析,计数资料经χ2进行检验,计量资料经t进行检验,P<0.05说明差异有统计学意义。
2.结果
2.1 细针抽吸检验结果
病理诊断阳性患者62例,阴性20例;细针抽吸细胞块免疫组织化学检查结果中,阳性56例,阴性26例;空芯针抽吸细胞块免疫组织化学检查结果中,阳性57例,阴性25例,具体见表1、表2。

表1. 细针抽吸检验结果
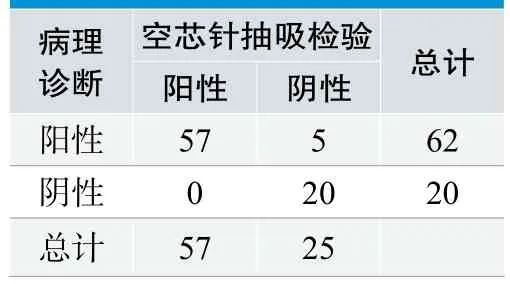
表2. 空芯针抽吸检验结果
2.2 两组检测结果比较
细针抽吸细胞块免疫组织化学检查特异性、敏感性、阳性预测值、阴性预测值与空芯针抽吸细胞块免疫组织化学检验结果无明显对比差异(P>0.05),见表3。
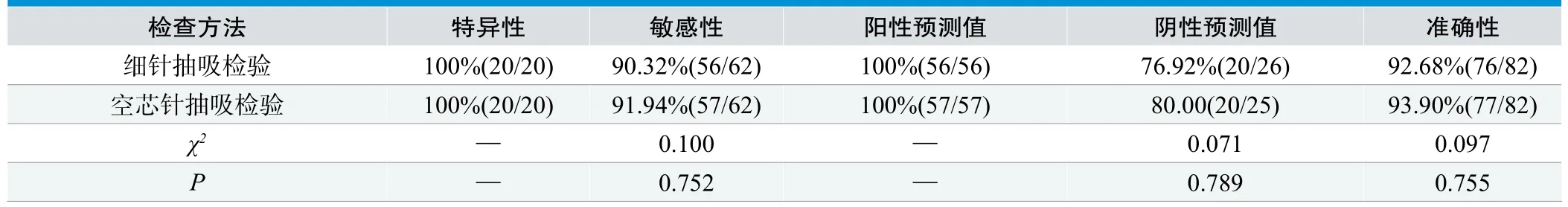
表3. 两组检测结果比较
2.3 并发症情况
1例患者实施细针、空芯针穿刺后,出现一定的疼痛、血肿情况,未发生长时间出血情况。患者均未出现严重并发症。
3.讨论
乳腺癌在临床中较为常见,是一种恶性肿瘤疾病,在临床上具有较高发病率,而且致死率较高[4]。乳腺癌若及早发现及早治疗,可提高临床效果,对于改善患者预后具有明显促进作用[5]。因此,乳腺癌做好早期筛查、准确诊断以及合理治疗,方可减少患者的死亡率,提升患者的生存质量,这一点是十分重要的。
目前,临床中一般会将体检作为初步诊断,但是除了采用组织病理学活检之外,通过X线扫描检查、乳腺导管造影检查、超声影像学检查,均无法做到定性诊断。
细胞块属于细胞学中十分重要的诊断方法之一,和传统的细胞涂片检查方法相比,细胞块检查中,细胞比较集中,背景清晰,能够有效克服传统的涂片细胞堆积重叠拥挤、厚薄不均等情况,进一步将细胞学诊断的阳性率进行提升。细胞块能够连续切片,标本容易保存,可以做免疫组织化学染色、特殊染色或者分子病理学监测。免疫组织化学技术属于免疫学基本原理中的抗原抗体反应,即抗原和抗体能够特异性结合,通过化学反应使标记抗体的显色剂进行显色,进而对组织细胞内抗原进行确定,定位、定性及相对定量的研究,可以得到准确的、客观的诊断结果,近些年来,免疫组织化学技术逐渐成为了临床病理诊断中的不可或缺的一种技术方法。
细针抽取细胞学检查能够对可疑乳腺癌患者做术前诊断,成为乳腺癌患者的常规检查方法之一,能够帮助临床医生对乳房肿块性质进行有效判断,从而对术前准备以及患者的预后效果产生有利改善,为手术方案的制定提供依据,临床应用价值高。通过细针抽吸细胞块免疫组织化学检查,然后和临床基础检查、彩色多普勒超声检查以及X检查相结合,由两名经验丰富的医生进行检查,从而直接施行根治手术治疗。
细针抽取细胞学检查指的是使用细针抽取身体上某些可疑性病灶的细胞或者组织,抽取后放入镜下进行诊断,在肿瘤性诊断中的应用比较普遍[6]。细针抽取检测的优势比较明显,包括以下几点:①除了深部的脏器需要采用B超导引穿刺,大多数穿刺抽吸操作相对简单,无需其他特殊装备,患者所承受的痛苦较少,也不会形成瘢痕[7];②操作安全性高,副作用少,不容易出现意外,以往有学者认为细针抽取检测会使癌细胞发生转移,但是实际上并不会增加肿瘤扩散的概率[8];③取样、制片、诊断速度快,通常只需要一个小时便可以完成检测;④具有较广的应用范围,可以使用在任何部位,通过其他方法无法获取标本的部位,通过该方法也能够成功获取,机体的浅表部位组织可以直接穿刺深部器官,同一肿物可以作多点穿刺,也可以重复检查,便于动态观察[9];⑤采集的细胞新鲜无自融变性,不容易出现人为挤压,无组织切片的人为收缩,有利于镜下观察,且有利于作电镜、细胞培养、免疫细胞学等实验室检查[10]。
根据临床经验,细针抽吸细胞块免疫组织化学检查也会存在一些诊断假阴性情况,造成该情况的主要原因在于:①肿块的体积较小,部位特殊,比较深入,和周围相关组织的分界模糊,穿刺时无法准确定位;②部分癌组织的间质比较丰富,比如:硬癌,导致穿刺期间,抽取的细胞数量较少,或者不容易脱落,进而给诊断造成了一定的困难;③对于分化良好的乳腺癌患者,其细胞的恶性程度不明显,容易被误诊为良性乳腺肿块,因此忽略恶性病变情况;④操作手法不对或者经验不足。除此以外,细针抽取细胞学检查过程中,存在一些注意事项,包括:①部分良性上皮细胞的细胞学表现比较独特,因此,这种细胞的形态学特点于组织学上表现不够显著;②恶性细胞一般会表现为细胞水平高、布满涂片,大多数为弥散分布的细胞,排序十分混乱,且细胞不规则,会发生互相重叠情况;③该方法需要和临床资料密切结合,即在诊断前需要对患者的疾病史、肿物情况以及辅助检查结果进行密切联系;④需要结合组织病理学,观察细胞的变化时,需要将组织病理学作为疾病,重建分离的细胞形态,构建立体结构思维。因此,为了降低细针抽吸细胞块免疫组织化学检查的假阴性率的出现,应该需要和临床密切联系,和影像学检查相结合,确认并定位肿物,熟练掌握针吸技术,针吸、制片以及镜检诊断应该由专门的人来负责完成,对于疑似操作失误或者取样较少时,可以重复2~3次,避免漏诊,对于存在高度疑似乳腺癌的患者,需要采用手术活检进行确认;对于分化良好的乳腺恶性肿瘤,如果采用细针抽吸细胞块免疫组织化学检查无法有效排除假阳性时,应该通过术中快速冰冻切片做进一步的诊断。
经研究可知,细针抽吸细胞块免疫组织化学检查特异性、敏感性、阳性预测值、阴性预测值与空芯针抽吸细胞块免疫组织化学检验结果无明显对比差异(P>0.05);1例患者实施细针、空芯针穿刺后,出现一定的疼痛、血肿情况。由此可知,采用细针抽吸细胞块免疫组织化学检查具有较高的临床诊断价值,与空芯针抽吸细胞块免疫组织化学检验相比较,并无明显差异性,而且安全性高。
总之,细针抽吸细胞块免疫组织化学检查对乳腺癌具有较高的诊断价值,安全性高。
