肺炎克雷伯菌血流感染患者预后影响因素及耐药性研究
2022-02-17梁宝方李沃田黎事伦徐永祥
梁宝方, 李沃田, 杨 文, 黎事伦, 徐永祥
南方医科大学附属东莞医院1.临床药学科;2.医院感染管理科,广东 东莞523059
肺炎克雷伯菌(Klebsiella pneumoniae,KP)是引起医院和社区感染的重要致病菌之一。2019年中国细菌耐药监测数据显示,KP对碳青霉烯类抗菌药物的耐药率呈不断上升趋势,KP对美罗培南、亚胺培南的耐药率由2005年的2.9%、3.0%逐渐上升至2019年的26.8%、25.3%;此外,KP是引起革兰氏阴性菌血流感染的第二大常见原因[1]。KP菌株具有很强的毒力,甚至具有广泛耐药性,给临床抗感染治疗带来很大困难,导致KP血流感染患者的病死率不断上升[2]。本研究旨在探讨KP血流感染患者预后影响因素及不同预后患者耐药性,分析敏感KP(susceptible Klebsiella pneumoniae,S-KP)与多重耐药KP(multi-drug resistant Klebsiella pneumoniae,MDR-KP)血流感染患者治疗方案及预后情况,以期为临床诊疗提供参考。现报道如下。
1 对象与方法
1.1 研究对象 选取自2018年1月至2020年10月南方医科大学附属东莞医院收治的260例KP血流感染患者为研究对象,通过查阅电子病历,收集并回顾性分析患者临床资料。纳入标准:(1)患者均符合美国疾控中心关于KP血流感染的诊断标准[3];(2)年龄≥18岁;(3)临床资料完整。排除标准:(1)患者于24 h内出院;(2)合并其他细菌血流感染。本研究经医院伦理委员会批准。
1.2 研究方法 患者血标本均在我院微生物室行培养、鉴定菌种并实施体外药敏试验。根据美国2014年临床和实验室标准协会(Clinical and Laboratory Standards Institute,CLSI)推荐的标准判断药敏情况[4]。根据KP对抗菌药物的敏感性分为S-KP和MDR-KP。MDR-KP包括产超广谱β-内酰胺酶(extended-spectrum β-lactamase,ESBL)-KP和碳青霉烯耐药(carbapenem resistant,CR)-KP。采用酶抑制剂增强纸片确证法和纸片筛选法测定产ESBLs株病原菌(纸片购自英国OXOID公司)。CR-KP定义参照《美国2012年疾病预防控制中心控制指南简介》[5]。治疗采用单药治疗或联合治疗,单药治疗方案主要为碳青霉烯类和β-内酰胺加酶抑制剂;联合治疗方案主要以碳青霉烯类为基础联合喹诺酮类或氨基糖苷类或替加环素。
1.3 观察指标 收集入选患者年龄、性别、院内感染、入住ICU、基础疾病、侵入性操作(机械通气、深静脉置管、尿管、血液滤过)、手术、白蛋白、住院时间、住院费用、脓毒性休克、抗菌药物治疗方案、抗菌药物耐药及预后情况。

2 结果
2.1 KP血流感染患者菌株检出情况 本研究共纳入260例KP血流感染患者,70.8%(184/260)为S-KP感染,29.2%(76/260)为MDR-KP感染。其中,血标本分离ESBL-KP株检出率为26.2%(68/260),CR-KP检出率为3.1%(8/260)。
2.2 KP血流感染患者病死危险因素分析 根据患者预后情况,分为存活组(n=233)与病死组(n=27)。Logistic单因素分析结果显示,入住ICU、MDR-KP、肿瘤、机械通气、深静脉置管、尿管、血液滤过、白蛋白水平和脓毒性休克是KP血流感染患者病死的相关危险因素(P<0.05)。见表1。进一步行Logistic多因素回归分析,结果显示,MDR-KP、肿瘤、机械通气、深静脉置管、白蛋白水平是KP血流感染患者病死的独立危险因素(P<0.05)。见表2。
2.3 存活组与病死组对抗菌药物耐药情况比较 病死组对常用药敏试验抗菌药物头孢他啶、阿米卡星、哌拉西林他唑巴坦、亚胺培南西司他丁耐药的患者比例均显著高于存活组,差异有统计学意义(P<0.05)。两组对左氧氟沙星耐药的患者比例比较,差异无统计学意义(P>0.05)。见表3。
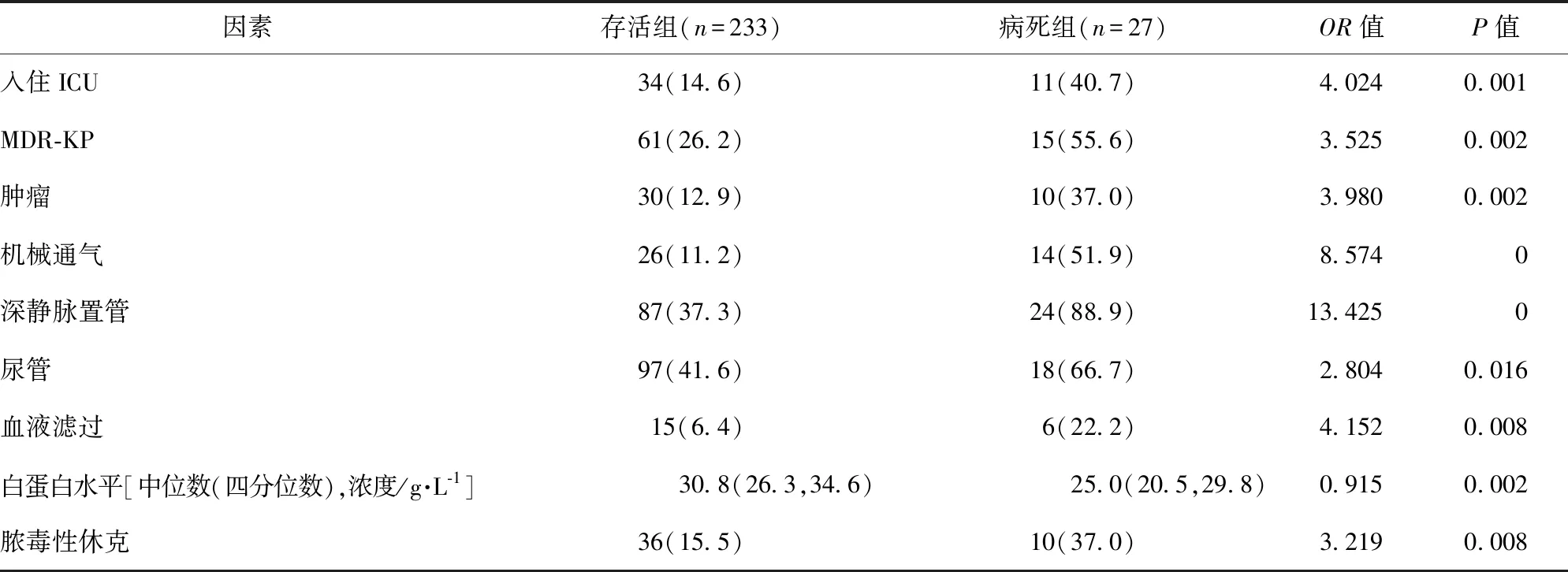
表1 单因素Logistic回归分析/例(百分率/%)
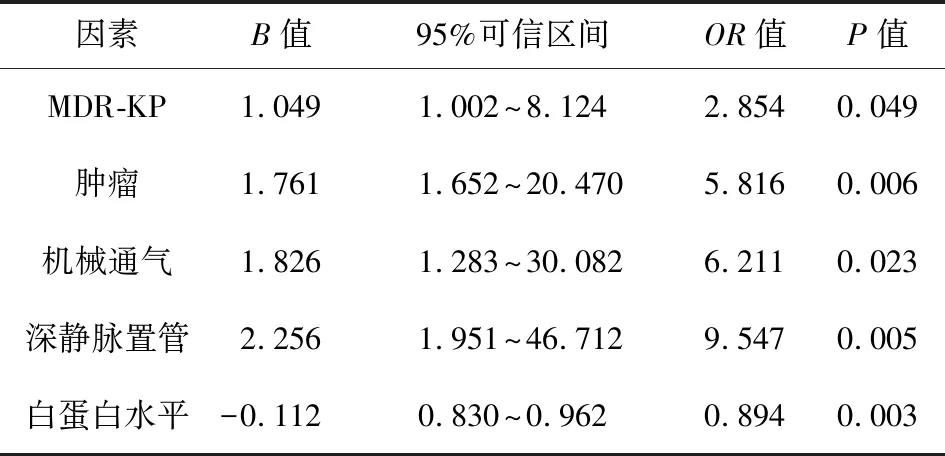
表2 多因素Logistic回归分析
2.4 S-KP组与MDR-KP组患者临床特征比较 因MDR-KP感染是病死的独立危险因素,将本研究纳入的患者进一步分为S-KP组(n=184)与MDR-KP组(n=76),对其临床特征进行比较。MDR-KP组院内感染、深静脉置管、尿管、血液滤过治疗患者比例及住院时间、住院费用、病死率均高于S-KP组,差异有统计学意义(P<0.05)。见表4。

表3 存活组与病死组KP对抗菌药物耐药性比较/例(百分率/%)

表4 S-KP组与MDR-KP组患者临床特征比较/例(百分率/%)
2.5 抗菌药物治疗及转归 单一抗菌药物治疗患者中,S-KP血流感染患者168例,MDR-KP血流感染患者64例。采用单一抗菌药物治疗的S-KP血流感染患者病死率为7.1%(12/168),采用单一抗菌药物治疗的MDR-KP血流感染患者病死率为15.6%(10/64),差异有统计学意义(P<0.05)。二联抗菌药物治疗患者中,S-KP血流感染患者16例,MDR-KP血流感染患者12例。采用二联抗菌药物治疗的S-KP血流感染患者无病死,采用二联抗菌药物治疗的MDR-KP血流感染患者病死率为41.7%(5/12),差异有统计学意义(P<0.05)。
3 讨论
KP是肠杆菌科的克雷伯菌属成员之一,定植于人体的消化道、体表以及呼吸道等部位,主要在宿主防御能力受损时引起感染。目前,KP发病率呈上升趋势,全国细菌耐药监测网显示2014—2019年KP连续居血培养临床分离菌第3位,血培养KP对美罗培南、亚胺培南的耐药率增高明显,耐药率接近10%[6]。细菌耐药对临床治疗相关血流感染造成一定困难,而MDR-KP感染患者往往具有较高的病死率[7]。本研究药敏试验结果也证实,病死组对常用药敏试验抗菌药物头孢他啶、阿米卡星、哌拉西林他唑巴坦、亚胺培南西司他丁的耐药率均显著高于存活组。
KP的多重耐药通常与ESBL的产生有关。ESBL-KP菌株存在头孢噻肟酶耐药基因,且携带有氨基糖苷类钝化酶、头孢菌素酶和喹诺酮类耐药基因,表现出多重耐药[8-9]。查翔远等[10]研究报道,南京某医院KP血流感染患者的ESBL-KP株检出率为43.7%,CR-KP检出率为33.8%。分析某医院5年KP血流感染患者临床资料发现,297例患者中,S-KP感染患者仅占38.38%,而MDR-KP、泛耐药KP(extensively-drug resistant Klebsiella pneumoniae,XDR-KP)感染患者共占61.62%[11]。本研究中,MDR-KP尤其CR-KP检出率较低,分析其原因,可能与我院多重耐药菌防控管理较规范及不同地区流行情况不同有关。2014—2019年全国细菌耐药监测报告CR-KP相关数据显示,不同地区CR-KP检出率不同,河南省及上海市CR-KP检出率较高,分别为32.8%、28.7%,而广东地区检出率仅为6.1%[12]。
本研究结果显示,MDR-KP感染是KP血流感染患者病死的独立危险因素。进一步对MDR-KP组、S-KP组血流感染患者临床特点进行比较,MDR-KP组院内感染、深静脉置管、尿管、血液滤过治疗患者比例及住院时间、住院费用、病死率均高于S-KP组,差异有统计学意义(P<0.05)。有研究报道,各类侵入性操作是导致患者出现医院感染的影响因素[13-15]。这提示临床医师在实施侵入性操作过程中,必须严格遵守无菌操作,最大程度降低患者发生感染的概率。此外,住院时间长的患者更易筛选出多重耐药菌,增加治疗难度及住院费用。本研究还发现,采用单一抗菌药物、二联抗菌药物治疗的MDR-KP血流感染患者病死率均显著高于S-KP血流感染患者。因此,临床中遇到MDR-KP严重感染的情况,应避免单一抗菌药物抗感染治疗,但二联治疗的临床效益也尚需进一步的研究论证。本研究纳入患者中,暂无使用三联抗菌药物治疗患者,未能对二联抗菌药物治疗与三联抗菌药物治疗患者的预后进行比较,仍需后续研究探讨。此外,本研究因CR-KP检出率低,未能进一步对MDR-KP血流感染患者进行ESBL-KP、CR-KP亚组比较,存在一定缺陷。
综上所述,MDR-KP血流感染是患者病死的独立危险因素,增加患者住院时间、费用及病死率。减少耐药菌产生及不必要的侵入性操作,给予合理的抗菌药物治疗,是控制医院感染、改善预后的重点。
