早期适时肠内营养干预对重症胰腺炎患者机体营养状况及免疫功能的影响
2022-02-15时芳陆晓燕韦瑶
时芳 陆晓燕 韦瑶
重症胰腺炎为消化系统中十分常见的一种危重疾病,具有疾病进展迅速、并发症多以及病死率高等特征,易累及多种脏器功能,多器官功能障碍综合征发生风险较高,及时予以专业干预是改善患者预后水平的重要措施[1]。研究表明,给予重症胰腺炎患者肠内营养可促进内脏蛋白大量生成,满足患者机体营养吸收需求,改善负氮平衡代谢功能及高分解代谢,可防止肠道菌群移位,维护肠道黏膜的屏障功能,改善营养状况,对于患者病情康复具有积极意义[2]。当前,肠内营养在重症胰腺炎患者中的应用效果已获认可,但对于肠内营养开始时间仍存在争议[3]。本研究将早期适时肠内营养干预用于重症胰腺炎患者中,效果满意。
1 对象与方法
1.1 研究对象
选择2020年1月—2021年1月医院收治的重症胰腺炎患者60例,纳入条件:符合《急性胰腺炎诊治指南(2014)》[4]中的诊断标准及亚特兰大《急性胰腺炎国际共识(2012)》[5]中的分级标准;年龄18~70岁;发病至入院间隔时间<24 h;急性生理学及慢性健康状况评分系统(APACHEⅡ)评分8分及以上;语言、视力及听力均正常;知晓本研究,并签署知情同意书。排除条件:并发传染性疾病;合并严重基础性疾病或脏器功能障碍;精神、意识、认知障碍;合并严重性呼吸系统疾病;过敏体质。按照组间基本特征具有可比性的原则分为对照组与观察组,每组30例。对照组中男18例,女12例;年龄33~66岁,平均49.76±6.27岁;病因:高脂血症性3例,胆源性19例,暴饮暴食性3例,酒精性2例,其他因素3例。观察组中男19例,女11例;年龄32~68岁,平均49.93±6.35岁;病因:高脂血症性2例,胆源性20例,暴饮暴食性3例,酒精性3例,其他因素2例。两组患者性别、年龄、病因的比较,差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会批准。
1.2 肠内营养干预方法
对照组于入院48 h后予以延迟肠内营养干预,观察组于入院48 h内予以早期适时肠内营养干预。临床营养护理小组成员于床边进行鼻空肠营养管置入,床边胸片定位在位后,计算患者体质量,依据28 kcal/kg计算营养所需量,热氮比控制为120:1~150:1。首次干预前,通过空肠营养管予以5%葡萄糖250 ml滴注,滋养型喂养,待患者肠道逐渐适应后,采用高能要素配方全营养制剂,依照缓慢、匀速、逐渐加速的原则,采用鼻饲营养泵控制滴速,设置滴速先从25~30 ml/h开始,根据患者耐受情况增加10~20 ml/h,最高滴速不超过125 ml/h,每天输注全天剂量在16 h内滴完,根据患者具体情况随时调整滴速。7 d后结合患者营养状况、代谢水平酌情加用整蛋白型、长肽类营养合剂,两组干预时间均为14 d。
1.3 实验室检测
干预前、结束肠内营养干预后,分别评估两组患者的机体营养状况、免疫功能及肠黏膜功能。
1.4 观察指标
(1)机体营养状况:以血常规及生化全套对机体血红蛋白(Hb)、前白蛋白(PA)、白蛋白(ALB)、转铁蛋白(TRF)及总蛋白(TP)水平进行检测。
(2)免疫功能:以免疫全套对血清CD3+、CD4+、免疫球蛋白A(IgA)及免疫球蛋白G(IgG)进行测定。
(3)肠黏膜功能:以肠道屏障功能生化指标分析对DLA水平进行测定。
(4)康复指标:统计两组的腹胀、腹痛、发热症状消失时间及肠鸣音、尿淀粉酶、血淀粉酶恢复至正常水平的时间。
1.5 统计学分析
采用SPSS 20.0统计学软件对数据进行统计分析,计量资料采用“均数±标准差”描述,组间均数比较采用t检验。检验水准α=0.05,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者干预前后机体营养状况比较
两组患者干预前的Hb、PA、ALB、TRF及TP水平的比较,差异无统计学意义(P>0.05);肠内营养干预14 d后,两组机体营养状况已较干预前改善,且观察组Hb、PA、ALB、TRF及TP水平均高于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组患者干预前后机体营养状况比较
2.2 两组患者干预前后免疫功能比较
两组患者干预前的血清CD3+、CD4+、IgA及IgG水平的比较,差异无统计学意义(P>0.05);结束14 d肠内营养干预后,两组免疫功能已较干预前改善,且观察组血清CD3+、CD4+、IgA及IgG水平均高于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组患者干预前后免疫功能比较
2.3 两组患者干预前后肠黏膜功能比较
两组干预前的DLA水平对比,差异无统计学意义(P>0.05);结束14 d肠内营养干预后,两组肠黏膜功能已较干预前明显改善,且观察组的DLA水平低于对照组,差异有统计学意义(P<0.05),见表3。
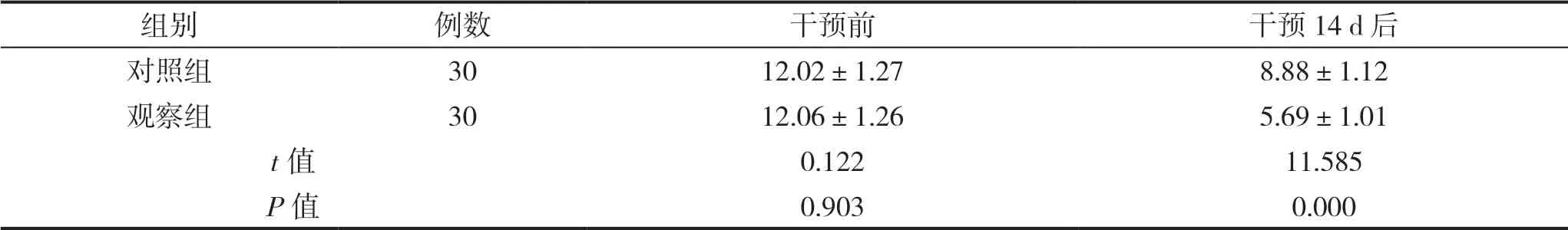
表3 两组患者干预前后DLA水平比较(mg/L)
2.4 两组患者干预前后康复指标比较
观察组干预后的腹胀、腹痛、发热症状消失时间及肠鸣音、尿淀粉酶、血淀粉酶恢复至正常水平的时间均短于对照组,差异有统计学意义(P<0.05),见表4。
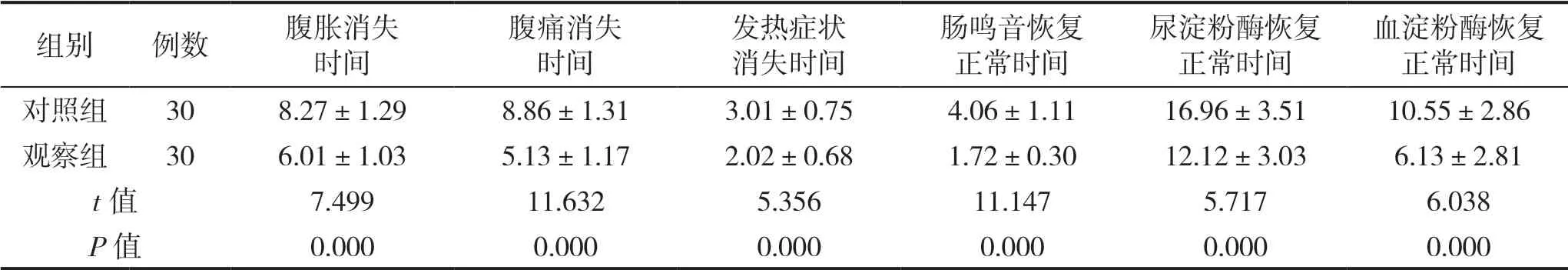
表4 两组患者干预后康复指标比较(d)
3 讨论
重症胰腺炎患者机体长时间维持高代谢、高应激及高分解状态中,当疾病处于早期阶段时,骨骼肌已被迅速分解,致使芳香族氨基酸、支链氨基酸之间的平衡性被打破,肠道黏膜受损,肠道屏障功能出现障碍,肠道通透性发生变化,肠道菌群处于失调状态,导致患者病情加重,引起恶性循环,需加强营养支持[6-7]。肠内营养支持即根据患者营养状况及病情需求计算营养物质所需量,再通过鼻饲管将其所需营养液注入至胃肠道中,通过对营养液进行充分吸收,满足患者机体营养所需[8]。研究表明,肠内营养干预不仅可使肠道屏障功能维持正常状态,通过对肠道菌群进行调节,促进病情缓解,可降低病死率及感染的发生率[9]。
当前,肠内营养在重症胰腺炎患者中的应用效果已获认可,但对于肠内营养开始时间仍存在争议,选择适合重症胰腺炎患者的肠内营养时机已成为研究工作的重点项目[10]。早期急性胰腺炎患者的护理干预应禁食7~14 d,最长者可达21 d。持续胃肠减压,急性胰腺炎患者行胃肠减压以减少胰液的分泌[11]。部分学者认为,入院后48~72 h进行肠内营养干预具有可行性,美国肠内肠外营养学会所建议的时间是入院后48 h内,而欧洲肠内肠外营养学会强调入院后24 h内展开,表明早期适时进行肠内营养干预已经达成共识[12]。此次将早期适时肠内营养干预用于重症胰腺炎患者中,结果发现,观察组干预后的机体Hb、PA、ALB、TRF及TP水平均比对照组高,同时CD3+、CD4+、IgA及IgG水平也比对照组高,提示与延迟肠内营养干预相比,早期适时肠内营养干预有助于进一步改善机体营养状况及免疫功能。Hb、PA、ALB、TRF及TP均是反应机体营养状况的重要指标,受病情影响,重症胰腺炎患者的营养不良问题严重,Hb、PA、ALB、TRF及TP水平明显降低[13]。不仅如此,重症胰腺炎患者的体内会出现多种组胺、炎性细胞及缓激肽,T细胞亚群发生紊乱,抑制免疫系统,致使免疫功能受损,导致CD3+、CD4+、IgA及IgG水平降低[14-15]。通过早期适时肠内营养干预,及早地予以补充足量营养物质,保护胃肠道黏膜组织的结构完整性及功能,提升胃肠道的免疫功能,改善肠道黏膜组织的通透性,有助于有效吸收营养,及时有效地缓解体内的高代谢状态,改善机体营养状况,增加Hb、PA、ALB、TRF及TP含量,并且促使细胞免疫功能及时上调,缓解急性期T细胞受损,抑制炎性物质释放及胰液分泌,为B细胞组活化创造有利条件,并且分泌出大量免疫球蛋白,提升免疫功能,从而上调CD3+、CD4+、IgA及IgG表达。
重症胰腺炎患者体内的抗炎递质、促炎递质处于失衡状态,引起瀑布效应,在强烈应激作用下,胃肠黏膜功能受损,肠黏膜的屏障作用降低,致使细菌转移,使菌群的生理组合结构被破坏,加重肠黏膜受损程度及免疫失衡程度[16]。本研究中,观察组干预后的DLA水平均比对照组低,同时腹胀、腹痛、发热症状消失时间及肠鸣音、尿淀粉酶、血淀粉酶恢复至正常水平的时间均比对照组短,提示早期适时肠内营养干预还有助于促进重症胰腺炎患者肠黏膜功能恢复,并且提升康复质量。早期适时肠内营养干预中,通过入院48 h内及时地将营养物质输入至患者的肠道内,使其肠道生理功能维持正常水平,并且分泌出大量胃肠道激素与消化液,加快胃肠蠕动频率,改善血液循环,增强胃肠道系统的新陈代谢能力,有助于肠黏膜功能恢复,降低DLA水平,进一步改善患者的机体营养状况,抑制肠道功能的受损程度,对肠道菌群的失衡状况进行调节,促进疾病转归,改善预后水平,缩短康复时间。
综上所述,早期适时肠内营养干预用于重症胰腺炎患者效果显著,有助于改善机体营养状况及免疫功能,促进肠黏膜功能恢复,提升康复质量。但本研究纳入的重症胰腺炎患者仅局限于在本院收治病例,同时观察指标少、未进行随访观察,因此,后期需展开多中心进一步研究,以有效验证早期适时肠内营养干预用于重症胰腺炎患者的临床价值。
