新型冠状病毒肺炎疫情对2~12岁儿童睡眠的影响*
2022-02-12廖心歆陈红羽李廷玉
廖心歆,陈 立,杨 亭,陈红羽,李廷玉
(重庆医科大学附属儿童医院儿童保健科/国家儿童健康与疾病临床医学研究中心/儿童发育疾病研究教育部重点实验室/儿童营养与健康重庆市重点实验室,重庆市 400014)
新型冠状病毒肺炎疫情是全球公共卫生问题。据统计,截至2021年3月17日,新型冠状病毒肺炎疫情已累及超过200多个国家,累计确诊120 164 106人,其中累计死亡2 660 422人[1]。此次疫情给全社会造成了极大的影响和危害,为防止新型冠状病毒肺炎疫情进一步扩散,各个国家出台了一系列措施,如居家隔离、学校关闭进行线上学习等。 BROOKS等[2]发现,隔离对人们产生了诸多负面的心理问题,包括情绪障碍、抑郁、压力、易怒、失眠、创伤后应激、愤怒等。此次疫情初期人们居家隔离时间长,几乎对所有人均有影响[3],尤其需要关注儿童,因其是应激事件的敏感群体[4],可能产生更多的心理健康问题,包括睡眠问题。国内外研究表明,此次疫情造成了儿童睡眠模式改变[5-7],睡眠问题增加[8-9]。故本研究对疫情期间儿童睡眠情况进行了调查,并与疫情前儿童对比,以了解重大公共卫生事件影响下儿童的睡眠变化,为进一步提出相应预防及干预措施提供数据支持,以减少重大公共卫生事件对儿童的不利影响。
1 资料与方法
1.1 研究对象
2020年5月27日至7月12日通过问卷网平台收集儿童睡眠习惯问卷(CSHQ)645份,经排除发育行为障碍性疾病、神经、精神疾病和先天性疾病患儿及重复提交的问卷,共收集610例2~12岁正常发育儿童(未纳入新型冠状病毒肺炎疑似和确诊病例)作为疫情组。其中样本量估计根据既往调查的正常发育儿童50%左右的睡眠障碍患病率,采用横断面研究率的抽样调查双侧检验样本量计算公式:n=[Zα/22pq]/δ[10],设α=0.05,δ=0.1×p,考虑网络平台参加调查人群的变异性及应答率,再增加样本量的50%,最后估计为600例左右。比较样本来自2018—2019年西安、吉林、德阳、长沙等地招募的正常发育儿童,其父母现场填写CSHQ,共收集468例作为对照组。
1.2 调查问卷
CSHQ是美国Owells 教授在国际睡眠障碍分类基础上结合儿童生理特点编制的问卷。该问卷中文版已在我国学龄前及学龄儿童中应用,显示了良好的信度和效度。CSHQ最初用于评估4~12岁儿童常见睡眠问题[11],现也扩展用于2~18岁儿童[11-13]。CSHQ共有33个计分题目,含8个层面的睡眠问题(即8个子项),总分或子项分数越高表示睡眠问题越多或越严重。总分大于41分认为有睡眠问题,≤41分为睡眠质量良好。各子项名称及其界值点:(1)就寝习惯(>10.84分);(2)入睡潜伏期(>2.31分);(3)睡眠持续时间(>5.27分);(4)睡眠焦虑(>7.79分);(5)夜醒(>5.29分);(6)异态睡眠(>10.61分);(7)睡眠呼吸障碍(>4.50分);(8)白天嗜睡(>15.24分)[14-15]。
1.3 统计学处理

2 结 果
2.1 疫情组儿童人口学资料
610例儿童男女性别比例为1.10∶1,平均年龄(6.53±2.99)岁,以学龄儿童为主(51.48%),其次为学龄前儿童(40.66%),幼儿人数较少(7.87%);合睡情况以同床为主(73.44%),见表1。

表1 疫情组儿童人口学资料(n=610)
2.2 睡眠时间
疫情组儿童入睡时间较对照组延迟,夜间睡眠持续时间较对照组更短,差异均有统计学意义(P<0.05);起床时间较对照组稍晚,但差异无统计学意义(P>0.05),见表2。

表2 疫情前后儿童睡眠时间比较
2.3 CSHQ评分
疫情组儿童CSHQ总分、8个子项得分、整体睡眠问题阳性率,以及就寝习惯、入睡潜伏期、睡眠持续时间、睡眠焦虑、异态睡眠、白天嗜睡阳性率均明显高于对照组,差异均有统计学意义(P<0.05),见表3、4。
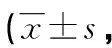
表3 疫情前后儿童CSHQ评分比较分)
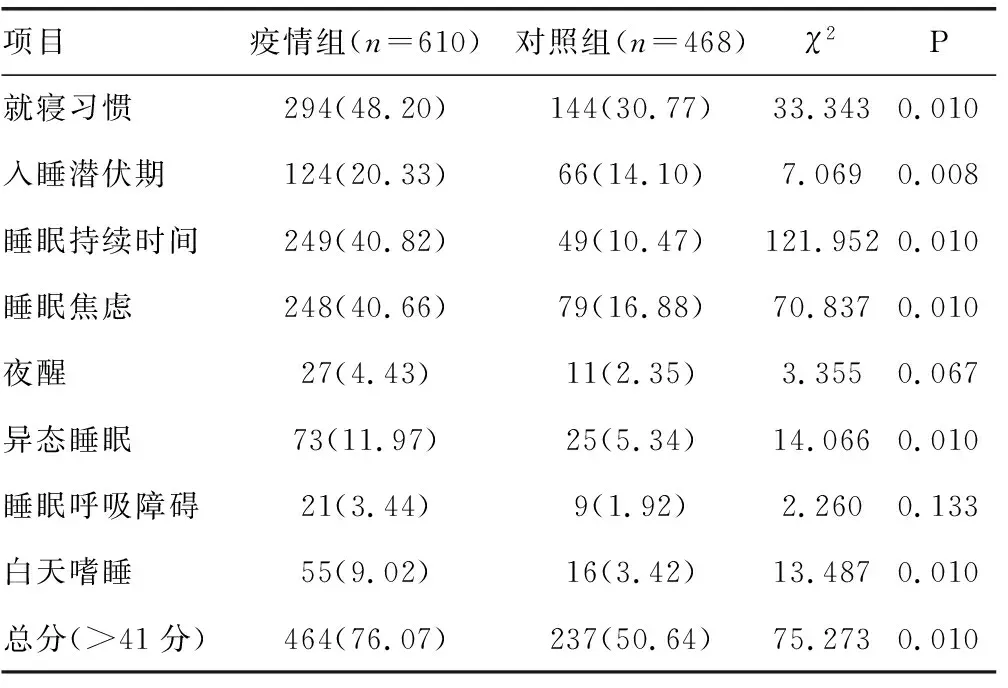
表4 疫情前后儿童CSHQ睡眠问题阳性率比较[n(%)]
2.4 疫情期间不同性别、年龄儿童CSHQ评分
疫情组儿童中不同性别亚组仅入睡潜伏期得分比较,差异有统计学意义(P<0.05)。不同年龄亚组CSHQ多个子项得分比较,差异均有统计学意义(P<0.05)。幼儿亚组、学龄前亚组就寝习惯、入睡潜伏期、睡眠焦虑得分均较学龄亚组高,差异均有统计学意义(P<0.05);幼儿亚组与学龄前亚组比较,差异无统计学意义(P>0.05)。幼儿亚组夜醒得分均较学龄前亚租、学龄亚组高,差异均有统计学意义(P<0.05);学龄前亚组与学龄亚组比较,差异无统计学意义(P>0.05)。3个亚组异态睡眠得分比较,差异有统计学意义(P<0.05),即年龄越小,分数越高。幼儿亚组、学龄前亚组睡眠持续时间、白天嗜睡得分均较学龄亚组低,差异均有统计学意义(P<0.05),幼儿亚组与学龄前亚组比较,差异无统计学意义(P>0.05)。不同年龄亚组睡眠呼吸障碍得分、CSHQ总分比较,差异均无统计学意义(P>0.05),见表5、6。

表5 疫情组儿童中不同性别亚组CSHQ评分比较分)
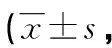
表6 疫情组儿童中不同年龄亚组CSHQ评分比较分)
3 讨 论
3.1 睡眠模式改变
本研究结果显示,疫情期间儿童入睡时间较疫情前延迟,LIU等[16]调查也发现,儿童在疫情期间就寝时间更晚,可能是由于儿童在疫情居家隔离期间身体活动减少,屏幕前久坐时间增加,尤其是睡前的屏幕暴露可能导致儿童入睡延迟[17-18]。同时本研究结果显示,疫情期间儿童平均入睡时间为(22.10±0.70)h,而我国国家卫生健康委员会发布的睡眠卫生指南建议就寝时间一般不晚于21:00[19],表明疫情期间儿童入睡时间普遍偏晚。
另外,本研究疫情组儿童夜间睡眠持续时间较疫情前更短,结合本研究中白天嗜睡发生率较疫情前明显升高,考虑为儿童白天睡眠时间增加所致。由于缺乏儿童午睡时间的数据,无法分析全天睡眠时间变化,故结合其他文献,大多数儿童在疫情隔离期间睡眠时间延长[9,20-21]。PIETROBELLI等[22]发现,意大利儿童在疫情隔离期间与2019年初相比,每天睡眠时间增加了0.65 h。仅一项研究发现儿童疫情前后全天睡眠时间相当[16]。
3.2 睡眠问题增加
本研究结果显示,疫情期间CSHQ总分及各子项得分均较既往升高,整体睡眠问题阳性率明显高于既往,其中就寝习惯、入睡潜伏期、睡眠持续时间、睡眠焦虑、异态睡眠、白天嗜睡阳性率均高于疫情前。与 BAPTISTA等[8]和ZREIK等[9]调查结果类似,其发现30.0%~42.7%的父母报告疫情隔离期间儿童睡眠质量较疫情前发生了负面变化。可能是由于疫情及隔离等应激事件的积累引发儿童的应激反应,从而产生一系列心理健康问题,与睡眠问题相互影响[23-24]。但也有少数文献报道疫情期间睡眠障碍更少,考虑居家隔离期间能让更多父母意识到儿童的睡眠需求,调整了儿童睡眠[16]。
3.3 疫情期间不同性别、年龄儿童睡眠的差异
本研究结果显示,疫情组儿童中男童较女童在入睡潜伏期延长的问题上更为严重,与潘集阳等[25]在2002年的调查结果一致,但杨青等[26]在2018年调查发现,儿童中男童入睡困难发生率低于女童。调查结果的不同可能与调查的时间、地区、问卷不同有关,但也表明儿童入睡潜伏期层面的睡眠问题的性别差异仍有争议,其临床意义尚有待商榷。
本研究结果显示,疫情期间不同年龄亚组儿童睡眠问题存在差异,提示在面对不同年龄儿童时给予的睡眠指导需有不同侧重。对低龄儿童需要更加关注就寝习惯、入睡潜伏期、睡眠焦虑、夜醒、异态睡眠;较大龄儿童需要更加重视睡眠持续时间、白天嗜睡。本研究与杨青等[26]研究结果比较,相同的是,随着年龄增长,夜醒、异态睡眠、入睡潜伏期等睡眠问题发生率逐渐下降,可能是由于随着年龄的增长,神经系统发育逐渐完善;不同的是,随着年龄增长,白天嗜睡发生率下降。可能是由于调查时间不同所致。在疫情长期居家隔离期间低龄儿童的屏幕暴露、睡眠时间基本由家长控制,而大龄儿童不仅需要上网课,而且对电子产品拥有更多的自主选择,有更多的屏幕暴露风险,从而影响夜间睡眠,出现白天嗜睡增加。
综上所述,新型冠状病毒肺炎疫情及其带来的一系列应激事件对儿童睡眠造成了负面影响,疫情期间儿童入睡延迟,睡眠问题发生率较疫情前升高,且不同年龄儿童睡眠问题存在差异。因此,在未来类似的重大公共卫生事件中需关注儿童睡眠情况,并针对不同年龄儿童睡眠问题采取积极的预防及干预措施。
