促进结直肠癌病人围术期胃肠功能恢复的最佳证据总结
2022-02-10刘映宏彭丽华李显蓉
刘映宏,陈 郎,李 薇,张 玲,彭丽华,李显蓉
1.西南医科大学,四川646000;2.西南医科大学附属医院
结直肠癌(colorectalcancer,CRC)为消化系统常见恶性肿瘤,2018年全球癌症统计数据表明,其发病率与死亡率分别高达10.2%与9.2%[1]。外科手术治疗是延长结直肠癌病人生命、提高生活质量的一种有效方式。但术后会发生不同程度的胃肠功能障碍,主要表现为胃肠蠕动减弱、腹胀、腹痛、恶心呕吐、排便排气停止。胃肠功能障碍将会提高感染率、肠梗阻、吻合口瘘等严重并发症的发生,从而导致病人住院时间延长,医疗费用增加[2-3]。有研究表明,快速康复外科(enhanced recovery after surgery,ERAS)理念在结直肠癌手术中效果显著[4-5],按照快速康复外科模式的倡导,医务工作者在病人围术期采取一系列积极的措施以促进病人早期恢复肠道功能,有利于病人早日康复、缩短住院时间、减少医疗费用、节约医疗资源。目前,国内外已出台了相关循证指南以促进加速康复外科的发展[6-7],但这些证据内容较多且分散,本研究将总结结直肠癌病人围术期促进胃肠功能恢复的最佳证据,以期为临床工作者干预措施的实施提供参考,加速病人康复。
1 资料与方法
1.1 问题确立
依据PIPOST模式[8]构建循证问题,P(population)为证据应用的目标人群:结直肠癌需行手术的病人;I(intervention)为干预措施:促进结直肠癌术后胃肠功能恢复的措施;P为(professional)证据应用的实施者:医务工作者及病人;O(outcome)为主要结局指标:肛门恢复排便、排气、有肠鸣音、肠道功能恢复;S(setting)为证据应用场所:胃肠外科;T(type of evidence)为证据资源的类型,包括指南、临床决策、专家共识、证据总结、推荐实践、系统评价以及与本研究相关的原始研究。
1.2 纳入与排除标准
纳入标准:①研究对象为病理诊断为结肠癌或直肠癌并需行手术的病人;②干预措施包括有利于促进胃肠功能恢复的相关措施;③研究类型为指南、专家共识、临床决策、证据总结、系统评价及随机对照试验;④语言为中文或英文。排除标准:①不能获取全文的文献;②质量不高的文献。
1.3 证据检索
按照金字塔的“6S证据检索模型”对英国国家医疗保健优化研究所(NICE)、加拿大安大略注册护士网(RANO)、苏格兰学员指南网(SIGN)、美国指南网(NGC)、美国医疗保健研究与质量局(AHRQ)、新西兰指南协作网(NZGG)、Joanna Briggs Institute(JBI)图书馆、BMJ临床实践、Up to Date、澳大利亚国立健康与医学研究理事会网站、医脉通、美国结直肠外科医师协会、the Cochran Library、EMbase、MedLine、PubMed、SinoMed、国际指南协作网、中国知网、维普数据库、万方数据库中有关促进结直肠癌病人围术期胃肠功能恢复的指南、专家共识、系统评价、临床决策、证据总结、推荐实践及相关高质量原始研究进行检索。中文检索词包括:“结直肠癌/大肠癌/消化道肿瘤”“腹部手术”“胃肠功能”“围术期”“快速康复”;英文检索词包括:“colorectal neoplasms/colon cancer/colorectalcarcinoma”“gastrointestinalfunction/bowel function”“abdominal surgery”“enhanced recovery after surgery”“perioperative period”。检索时限为建库至2021年6月30日。
1.4 文献质量评价与分级
针对纳入文献的不同类型采取针对性的质量评价工具,具体如下:指南采用临床指南研究与评价工具 Ⅱ[9](Appraisal of Guidelines for Research Evaluation Ⅱ,AGREE Ⅱ),从指南的范围和目的、参与人员、开发的严谨性、呈现的清晰性、指南的适用性、编撰的独立性6个领域进行评价,根据6个领域的得分情况将指南分为A级、B级、C级3个等级;证据总结、临床决策采用CASE(Critical Appraisal for Summaries of Evidence,CASE)进行评价,共10个条目;系统评价采用JBI循证卫生保健中心的文献质量评价工具进行质量评价,共11个条目;专家共识采用JBI专家意见和专家共识类文章的真实性评价工具(2017)进行评价。纳入文献由2名经过循证培训的研究人员进行独立评价,当意见不一致时,询问第3方专家意见,经讨论达成共识后得出一致结论方采用。对纳入的证据按照澳大利亚JBI循证卫生保健中心证据预分级及证据推荐级别系统(2014版)进行评价和级别预分级;如该证据来源于JBI,则直接采用其推荐的级别和证据分级;当不同的证据结论不一致时,应按照循证证据优先、高质量证据优先、新发表证据优先原则。
2 结果
2.1 文献筛选流程及结果
初步检索相关文献共635篇,去除重复文献后按照纳入与排除标准对文献进行筛选,最终纳入17篇[6-7,10-24]证据,包括6篇指南[6-7,10-11,23-24]、2篇专家共识[12-13]、2篇证据总结[14-15]、7篇系统评价[16-22]。文献检索流程见图1。

图1 文献检索流程图
2.2 纳入文献的一般资料(见表1)
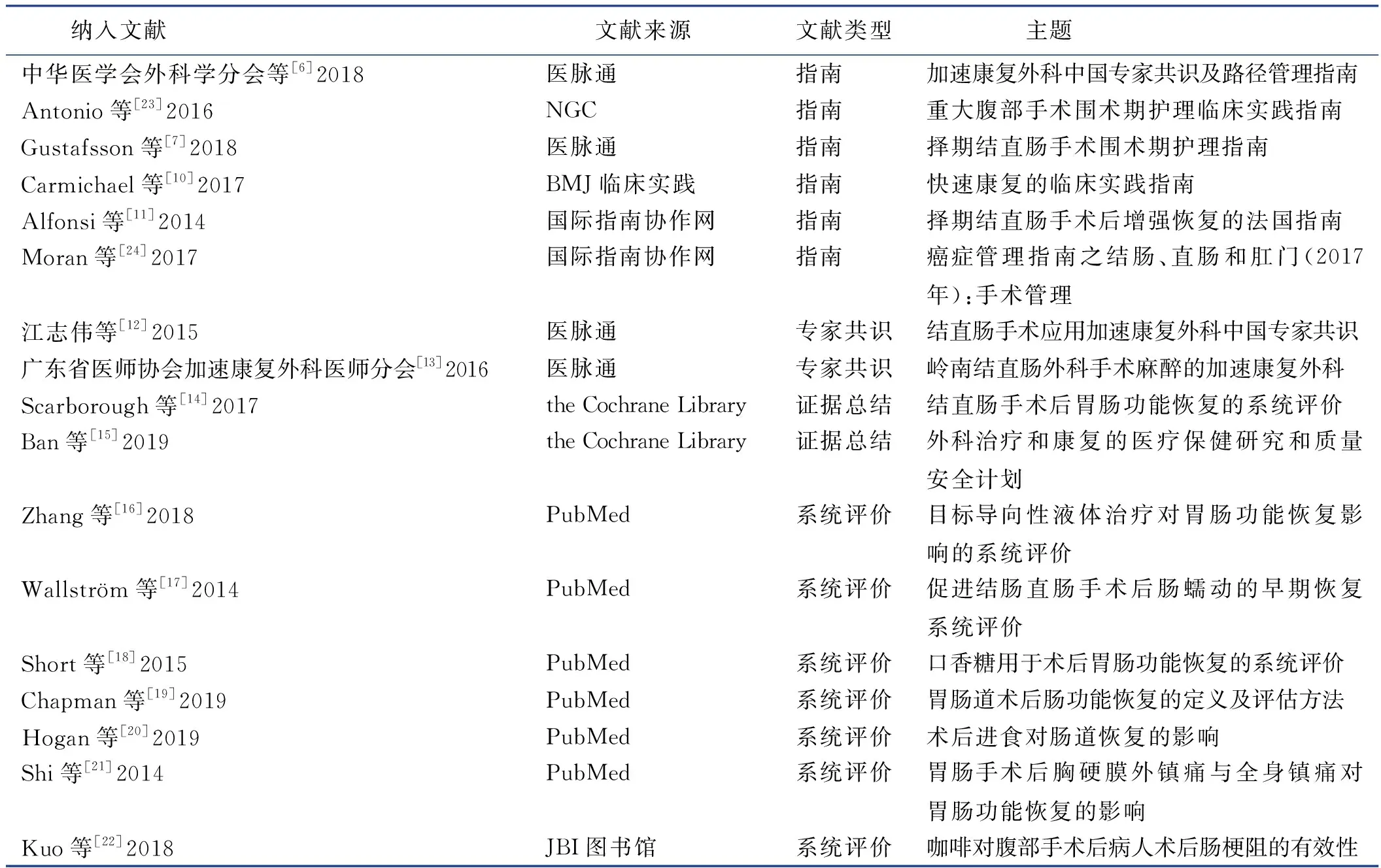
表1 纳入文献的一般资料
2.3 纳入文献质量评价结果
2.3.1 指南质量评价结果(见表2)

表2 纳入指南方法学质量评价结果
2.3.2 系统评价质量评价结果(见表3)

表3 纳入系统评价方法学质量评价结果
2.3.3 证据总结质量评价结果(见表4)

表4 纳入证据总结方法学质量评价结果
2.3.4 专家共识质量评价结果(见表5)

表5 纳入专家共识方法学质量评价结果
2.4 证据汇总
本研究最终从纳入的17篇文献中提取了21条推荐意见,经过归纳总结为术前宣教、术前评估及预康复、术前营养支持、手术选择、麻醉选择、液体管理、多模式镇痛、早期下床活动、早期进食及管道管理10个主题,详见表5。

表5 结直肠癌病人围术期促进胃肠功能恢复的证据总结
3 讨论
3.1 完善术前相关准备,增强结直肠癌病人主动参与意识
医务人员在术前应通过各种有效途径向病人介绍疾病治疗过程及手术方案,让病人感受到自己在疾病康复过程中起着关键作用,以利于病人积极配合术后康复训练的实施[25-26]。同时,应对病人心肺功能、疾病状况、营养状况、手术风险等进行全面评估,并进行预康复,尽量使病人身体在术前达到最佳状态,以降低术后并发症的发生率[7],且这一措施对健康状况较差的病人更有利。有研究表明,术前对病人进行营养评估可以有效预测手术风险,以及时采取措施,改善预后[27]。因此,建议需要术前营养支持的病人营养治疗时间一般为7~10 d,严重营养风险病人可适当延长营养支持时间,以改善病人营养状况[6]。一项纳入了1 976例病人的系统评价显示,术前给予病人碳水化合物有利于缩短肠道功能恢复的时间[23]。Alfonsi等[11]研制的指南建议,非糖尿病病人在术前12 h饮用800 mL或术前2~3 h饮用400 mL富含碳水化合物的饮品;不建议糖尿病或胃排空障碍病人口服富含碳水化合物的等渗液。
3.2 多学科协同合作,共同促进结直肠癌术后病人胃肠功能恢复
促进结肠癌病人胃肠功能的早期恢复,是加速康复外科中的一项重要内容,为保证其成功实施,需要外科医生、麻醉师、康复师、营养师、护士、心理师以及病人及家属之间的相互配合[28]。随着微创技术的发展,腹腔镜手术在结直肠癌治疗中广泛运用,腹腔镜手术不仅创口小、出血量小,而且有研究显示,腹腔镜手术联合快速康复是术后肠功能更快恢复的独立预测因素,建议在结合病人病情情况下,相比于开腹手术,选择腔镜手术更利于术后胃肠功能的恢复,减少肠梗阻发生,缩短住院时间[29]。一项系统评价结果显示,在手术麻醉过程中,建议全身麻醉联合中胸段硬膜外阻滞技术及术后病人自控硬膜外镇痛可提供与创伤强度相匹配的抗应激效应,有助于术后疼痛控制及肠功能恢复,减少肠麻痹[21];对于开放性手术病人,选择硬膜外镇痛较阿片类药物镇痛效果更好,恶心、呕吐等副反应更少,且有利于肠道的血流灌注;对于腹腔镜手术病人,不推荐硬膜外镇痛,使用鞘内吗啡、局部浸润麻醉及病人自控镇痛,临床效果均相当[15]。对于围术期液体输入的控制目前主要由目标导向性液体治疗(goal-directed fluid therapy)和限制液体输入2种方案。其中目标液体导向输入对于胃肠功能恢复的促进作用存在争议[16,23]。建议一般情况下,以每小时1.5~2.0 mL/kg的速率输注平衡限氯晶体液多可维持腹部大手术的液体内环境稳定,并建议进行血流动力学监测,帮助指导合理液体治疗,避免过度补液。
3.3 在多模式镇痛方案下,促进结直肠癌术后病人早期下床活动及进食
疼痛是外科手术后常见的应激反应,如对其管理不当将会延迟病人早期下床活动,阻碍病人康复,延迟出院,并影响术后生活质量。目前,主张围术期采用多模式、预防性、按时的全程疼痛管理,即术前预防性镇痛联合术后多模式镇痛[13]。在有效镇痛的情况下,建议病人术后清醒即可半卧位或适量床上活动,无须去枕平卧6 h;术后4 h后从床上开始活动四肢、翻身,然后坐起、床边站立,再开始下床活动;逐日增加活动量:包括核心运动、伸展运动和阻力运动。一项系统评价发现,任何形式的术后早期饮食在结直肠手术后早期提供都可能刺激肠道运动,使肠功能早期恢复和缩短住院时间[20]。建议择期腹部手术术后尽早恢复经口进食、饮水及早期口服辅助营养:术后4 h、麻醉反应消失后可开始进食流质饮食,术后清醒后可咀嚼口香糖,每次10~15 min,每2~3 h 1次;同时对病人及家属进行详细的饮食指导,经口进食需掌握个体原则,由小剂量流质饮食开始(一般50 mL),少量多餐(每次2~3 h),根据个人耐受性逐渐增加量及频次[6,11]。
4 小结
本研究运用循证的方法对结直肠癌病人围术期胃肠道功能恢复的相关证据进行了汇总,共得到21条最佳证据,给临床工作者提供参考。由于本研究纳入的大部分文献均来自国外,我国临床工作者在参考使用时应根据证据的FAME结构考虑其可行性、适宜性、临床意义及有效性,并结合我国文化背景进行参考使用。
