医院-社区-家庭营养干预模式在老年慢性阻塞性肺疾病患者中的应用
2022-02-01金惠仙李小丽姚安军胡桂芬
金惠仙 李小丽 姚安军 胡桂芬
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是以气流受限为主要特征的慢性气道病变,其发生、发展与肺部对有害气体或有害颗粒的异常炎症反应有关。COPD现已成为老年人群中常见的呼吸系统疾病,具有高发病率、高病死率及高疾病负担等特点,病情易反复发作,严重影响患者的肺功能康复、自主生活能力和生活质量。世界卫生组织统计数据显示,COPD目前位居全人群死因顺位第3位,每年导致约323万人死亡[1]。研究发现,21%COPD患者存在不同程度的营养不良,其中57%患者存在营养风险[2]。现已证实,在日常饮食的基础上给予适当的营养干预,可有效改善COPD患者的营养状况,提高患者机体的免疫功能,减少并发症的发生率[3-4]。老年COPD患者的治疗周期较长,且绝大部分时间需要患者进行自我管理[5]。因此,持续不间断的营养干预显得尤为重要。
医院-社区-家庭(hospital-community-home,HCH)营养干预模式是由中国抗癌协会提出的一种分级管理、三级联动、无缝衔接、双向流通的营养管理模式。营养管理范围由医院延伸到社区和家庭,而营养管理对象拓展为患者、照顾者及社区居民,营养管理的目的由单纯的治疗疾病延展为预防疾病、减少疾病及强身健体。此模式强调患者与照顾者的积极参与,旨在为患者提供无缝衔接的营养管理[6-7]。本研究旨在探究HCH营养干预模式对老年COPD患者的营养状况、肺功能及生活质量的影响。
1 对象和方法
1.1 对象 选取2019年5月至2021年12月浙江大学医学院附属金华医院住院且存在营养风险的老年COPD患者200例,根据入院编号分为研究组(编号尾号奇数)和对照组(编号尾号偶数),每组100例。纳入标准:(1)符合《慢性阻塞性肺疾病全球倡议(2015版)》中的COPD诊断标准[8];(2)年龄>60岁且意识清楚;(3)营养风险筛查(nutritional risk screening,NRS)2002评分≥3分;(4)患者及照顾者愿意配合营养管理且能够进行自我营养监测及管理;(5)知情同意且自愿参加本研究。排除标准:(1)伴有恶性肿瘤的患者;(2)严重心、肝、肾功能不全患者;(3)近3个月内有手术史及接受过肠内或肠外营养治疗的患者;(4)精神疾病患者等特殊人群。两组患者的一般资料比较差异均无统计学意义(均P>0.05),见表1。本研究经本院医学伦理委员会批准[(2019)伦审第(210)号]。

表1 两组患者一般资料的比较
1.2 方法 对照组采用一般营养健康教育,观察组在对照组的基础上给予HCH营养干预模式;干预从入院时开始,持续3个月。
1.2.1 对照组营养管理 (1)一般营养健康教育,包括家庭氧疗、支气管舒张用药指导、吸入剂装置使用、呼吸功能锻炼、出院指导等,并发放COPD疾病健康教育知识手册。(2)营养需求量计算:理想体重(ideal body weight,IBW):男性IBW(kg)=52+1.9×[身高(cm)/2.54-60];女性 IBW(kg)=49+1.7×[身高(cm)/2.54-60]。根据中国医师协会呼吸医师分会危重症专业委员会发布的《中国呼吸危重症患者营养支持治疗专家共识》[9],对于非肥胖患者,使用基于体重估算能量消耗的简单公式25~30 kcal/kg(实际体重)/d来计算能量需求。对于肥胖患者,应根据BMI调整能量需求:当 30 kg/m2≤BMI<50 kg/m2时,按照 11~14 kcal/kg(实际体重)/d计算;当 BMI≥50 kg/m2时,按照 22~25 kcal/kg(IBW)/d计算。蛋白质的需要量可按照1.2~2.0 g/kg(实际体重)/d进行计算,当 30 kg/m2≤BMI<40 kg/m2时,按照2.0 g/kg(IBW)/d计算蛋白质需求;BMI≥40 kg/m2时,按照2.5 g/kg(IBW)/d计算蛋白质需求。营养师根据患者每日的能量供给需求及配比,结合个人饮食习惯,为患者制定合理、科学的食谱,配餐员根据食谱发放饮食。(3)病区护士每日关注患者三餐摄食量及各营养成分摄入比并及时向营养师反馈。(4)对于通过摄入正常食物无法满足营养需要的患者可以给予适当的口服营养补充(oral nutrition supplement,ONS),其中蛋白质、脂肪和碳水化合物的供能比例分别为20%、30%和50%,每日1~2餐,每餐150~200 ml,并观察患者是否存在不良反应。(5)出院时再次进行营养状况评估,包括NRS 2002评分、血浆白蛋白和BMI,并给予相应的饮食宣教。(6)患者及照顾者在家按高蛋白、高脂肪、低碳水化合物的饮食原则进食,知晓食物选择、食物交换及外出就餐方式,每日关注进食量及体重变化。
1.2.2 研究组营养管理 在开展上述一般营养健康教育的基础上给予HCH营养干预。具体措施如下:(1)成立HCH营养干预小组,由营养师、病区医师、病区护士及社区护士组成,团队成员均接受营养知识培训,2 h/次,2次/周,持续3周,培训完成后进行考核,考核合格者入选营养干预小组。(2)建立患者营养档案,患者住院期间,营养干预方式与对照组一致。当患者出院时,营养师对其进行营养状态评估,根据病情及营养评估结果制定营养计划,做好饮食指导,并向社区护士提供其营养档案及处方,社区护士接收档案后,将患者资料归档,定期评估患者营养风险及摄入量。(3)建立微信群及公众号,搭建沟通平台,更快、更便捷地为出院患者提供营养咨询及指导,微信公众平台每周推送营养相关知识。(4)社区护士对患者资料归档后,预约随访时间,并在第1次随访过程中为患者及(或)照顾者提供膳食标准、制作要求、食物选择、食物交换及外出就餐方式等。患者根据营养师为其量身定制的食谱进食,可结合ONS补充能量,并记录饮食日记或每日上传到微信群。记录内容包括饮食摄入量、种类、ONS不良反应、大小便、体重等,如出现持续食欲下降、体重丢失及腹胀、腹泻等症状,及时与营养师沟通。(5)医院定期派出营养师进入社区或通过微信视频讲座等方式对社区护士进行关于COPD专业知识、营养知识等培训,对于不会使用微信的患者及照顾者,帮助他们学习使用微信语音、视频等功能。(6)社区护士定期组织饮食健康教育讲座,1次/月,共3次。(7)建立家庭干预小组,社区护士和家庭成员一起监督和协助患者执行饮食计划,坚持合理饮食。(8)遇到未掌握营养配餐食谱及ONS方式的患者,社区护士将采取每月入户访视的形式,指导并协助患者及照顾者掌握营养食谱配餐。(9)病区护士每月通过电话、微信等方式与社区护士交流、沟通患者的营养摄入量及ONS服用情况并及时反馈给营养师。
1.3 观察指标 分别于干预前和干预3个月评价两组患者的营养指标、肺功能及生活质量改善情况。
1.3.1 营养学指标 包括计算BMI、检测血浆白蛋白及NRS 2002评分。NRS 2002评分是欧洲肠外肠内营养学会推荐使用的住院患者营养风险筛查方法。NRS 2002包括3个部分,即疾病严重程度评分(0~3分)、营养状态受损评分(0~3分)、年龄评分(0~1分),评分为3个部分总和,总分为0~7分。总分≥3分表明患者有营养风险,需要营养支持治疗;总分<3分,视病情变化评估其营养状况,每周复查。当复评的总分≥3分,即进入营养支持程序[10]。NRS 2002评分由主管护士在医院海泰系统通过询问患者进行评分。
1.3.2 肺功能检查和生活质量评定 肺功能检查是判断气流受限的主要客观指标。
第一秒用力呼气容积/用力肺活量(forced expiratory volume in the first second/forced vital capacity,FEV1/FVC)是评估COPD患者肺功能的良好指标,其变异性较小,易于操作;由临床医师在检查室完成。采用COPD评估测试(COPD assessment test,CAT)对患者的生活质量进行评定,包括咳嗽、咳痰、胸闷、睡眠、精力、情绪6项主观指标和运动耐力、日常运动影响2项耐受力评价指标[11-12]。患者根据自身情况,对每个项目作出相应评分,每个项目分值为0~5分,总分为0~40分。总分0~10分为轻微影响,11~20分为中等影响,21~30分为严重影响,31~40分为非常严重影响。CAT由主管护士对患者发放纸质问卷调查,患者或家属填写后交回,结果由专职护士进行评价。
1.4 统计学处理 采用SPSS 25.0统计软件。计量资料以表示,组间比较采用两独立样本t检验,组内比较采用配对t检验;患者肺功能和CAT相关因素分析采用Pearson相关。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者干预前后营养相关指标的比较 两组患者干预前各项营养相关指标比较差异均无统计学意义(均P>0.05);干预3个月后,两组患者的BMI、血浆白蛋白和NRS 2002评分均较干预前明显好转,差异均有统计学意义(均P<0.05)。干预后,研究组患者各项营养相关指标均优于对照组,差异均有统计学意义(均P<0.05),见表2。

表2 两组患者干预前后营养相关指标的比较
2.2 两组患者干预前后FEV1/FVC及CAT的比较 两组患者干预前FEV1/FVC和CAT比较差异均无统计学意义(均P>0.05);干预3个月后,两组患者FEV1/FVC和CAT均较干预前好转,差异均有统计学意义(均P<0.05);同时,研究组患者FEV1/FVC和CAT均明显高于对照组,差异均有统计学意义(均P<0.01),见表3。
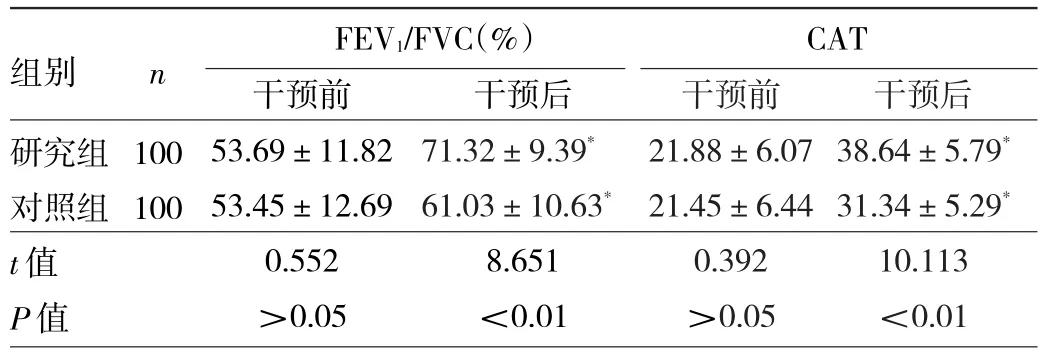
表3 两组患者干预前后FEV1/FVC和CAT的比较
2.3 患者肺功能和CAT的相关因素分析 两组患者FEV1/FVC和CAT与患者的BMI和血浆白蛋白水平均呈正相关(均P<0.01),与NRS 2002评分均呈负相关(P<0.01),见表4。
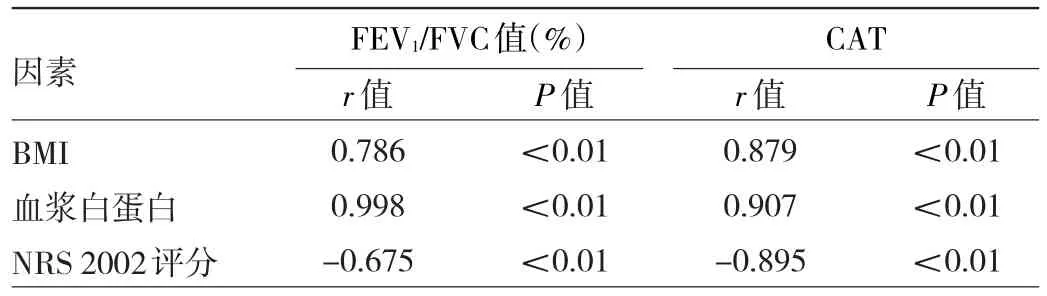
表4 患者肺功能和CAT的相关因素分析
3 讨论
统计数据显示,我国40岁及以上居民COPD患病率为13.6%,其中30%~60%COPD住院患者及10%~45%门诊患者均存在营养风险[13-14]。一项关于118例进行肺康复治疗的出院稳定期COPD患者为期2年的追踪研究表明,与不存在营养风险的患者相比,存在营养风险患者的死亡风险增加3.9倍,同时随访期间再住院时间比未存在营养风险患者显著增加[15]。COPD患者营养状态受损的主要原因包括:(1)患者呼吸功能受损,导致机体缺氧和消化系统功能受损,造成营养物质消化吸收障碍;(2)COPD可导致气道阻力增加,呼吸肌做功消耗增加。有研究表明,COPD患者每日呼吸的能量消耗是正常人的10倍[16]。此外,营养不良还可导致COPD患者呼吸肌功能障碍,导致FEV1、FEV1/FVC和呼气峰流速值显著降低,同时诱发肌肉损失等问题,从而导致患者生活质量下降和死亡风险增加。现已证实,营养不良是导致COPD患者不良预后的危险因素[17]。
国务院印发的《健康中国行动(2019—2030)》提出:要大幅提高居民的COPD知晓率,加强COPD的早期筛查,注意预防急性加重,提高基层COPD防控能力[18]。多项研究发现医院与家庭延续性的营养支持可有效改善COPD患者的营养状况、呼吸功能及生活质量,同时指出社区、家庭对COPD患者营养管理的现状不容乐观,即COPD患者及照顾者缺乏持续不间断的营养支持介入,导致患者的营养结构失衡,营养状态受损。因为COPD治疗周期较长,短暂的住院及门诊诊疗过程导致患者及照顾者无法全面接受营养知识指导[19-21]。因此,寻找更有效的营养干预模式,提高社区及家庭对COPD患者的关注度对于改善COPD患者预后至关重要。本研究结果显示,一般营养宣教和HCH营养干预模式均可改善患者的BMI、血浆白蛋白及NRS 2002评分等营养相关指标、肺功能和生活质量,但由营养师、社区医务工作者、患者及照顾者紧密配合完成的HCH干预模式对COPD患者上述指标的改善程度明显优于一般营养宣教。另外,通过对患者肺功能和CAT的相关因素进行分析,发现患者FEV1/FVC和CAT与患者的BMI和血浆白蛋白水平均呈正相关,而与NRS 2002评分呈负相关。
综上所述,对于存在营养风险的老年COPD患者应用HCH分级营养管理模式提供营养支持可明显改善患者的营养指标和肺功能,提高患者的生活质量,增强对疾病的抵抗力,改善疾病的转归及预后,节约医疗资源,是配合国家分级诊疗,建设健康中国的重要工作,是一项值得推广的营养管理新模式。
