中药治疗紧张型头痛疗效和安全性的系统评价
2022-01-27付国静郭春莉刘少姣魏竞竞刘红喜张允岭
付国静,申 伟,张 路,郭春莉,鲁 嵒,刘少姣,梁 晓,魏竞竞,,刘红喜,张允岭
紧张型头痛(tension-type headache,TTH),又称肌收缩性头痛,通常表现为双侧头部的压缩性或紧箍样的轻中度疼痛,日常活动不加重,是最常见的原发性头痛[1]。GBD 2016(the Global Burden of Diseases,Injuries,and Risk Factors Study 2016)[2-3]显示,TTH是第三大常见疾病,全球患病率为26.1%,我国患病率为10.8%~25.2%[4-5],且呈逐年增长趋势[5]。TTH不仅会降低病人的生活质量,而且给社会带来巨大的经济负担[2-6]。目前TTH的西药治疗主要包括非甾体类抗炎药物、抗抑郁药、肌肉松弛剂等[7-8],但是存在不良反应较大、依从性欠佳等问题。TTH属于中医学“头风病”的范畴。中药治疗TTH具有一定的疗效,目前有2项系统评价均表明养血清脑颗粒治疗TTH有效[9-10],但尚缺乏其他中药治疗TTH的疗效和安全性系统评价。因此,本研究对中药治疗TTH的随机对照研究进行系统评价,旨在评价中药治疗TTH的疗效和安全性,为中药应用于TTH的临床治疗提供循证依据。
1 资料与方法
1.1 纳入标准
1.1.1 研究类型 随机对照试验(randomized controlled trial,RCT)。
1.1.2 研究对象 TTH病人;TTH诊断标准符合国际头痛协会制定的3个版本的《国际头痛诊断与分类标准》(the international classification of headache disorders,ICHD)[1,11-12]或紧张型头痛诊疗专家共识组制定的《紧张型头痛诊疗专家共识》[8]或《神经病学》[13]中的标准。
1.1.3 干预措施 中药组采用中药(包括中成药、中药汤剂等)制剂;对照组采用安慰剂或选择《EFNS guideline on the treatment of tension-type headache:report of an EFNS task force》[7]及《紧张型头痛诊疗专家共识》[8]中推荐用于治疗TTH的药物,如非甾体类消炎药(布洛芬、双氯芬酸钠、萘普生)、抗抑郁药(阿米替林、文拉法辛、米氮平)、肌肉松弛剂(盐酸乙哌立松、巴氯芬、盐酸替扎尼定);治疗时间≥1个月。
1.1.4 结局指标 主要结局指标为头痛天数;次要结局指标为头痛强度、头痛持续时间、止痛药使用频率、生活质量评价、有效率;安全性评价指标为不良反应发生情况。
1.2 排除标准 重复发表的文献;无法获取全文;结局数据无法提取或转化进行Meta分析的文献;TTH与其他类型的头痛未分别评价的文献;结局指标仅为有效率,与有效率相关的疗效评定结局指标不明确。
1.3 检索策略 计算机检索中国知网(CNKI)、万方(WanFang Data)、中国生物医学文献数据库(CBM)、维普(VIP)、PubMed、EMbase、the Cochrane Library数据库中已发表的中药治疗TTH的RCT;ClinicalTrials.gov已完成但未发表的研究并追踪研究结果。检索时限为自数据库建库至2019年12月31日。中文检索词包括:“紧张型头痛”“紧张性头痛”“肌收缩性头痛”“随机”“对照”“临床研究”“临床试验”;英文检索关键词包括:tension-type headache、tension headache、tension-type headache、tension vascular headache、psychogenic headaches、medicine;Chinese traditional、traditional Chinese medicine、herbal medicine、Chinese drug、Chinese medicinal formula;randomized controlled trial等。
1.4 文献筛选与资料提取 文献的筛选和资料提取由两名研究员独立进行,遇到分歧通过讨论或者咨询第三方研究员协助判断。将初检的文献导入NoteExpress 3.2.0 软件进行汇总,排除重复的文献,阅读文献题目和摘要剔除不符合纳入标准的文献,对可能符合纳入标准的文献进行全文阅读,确定最终纳入的文献。建立资料提取表,主要包括:作者信息、发表年份、辨证分型、样本量、干预措施、结局指标、不良反应、随访情况、脱落及失访情况、注册方案号、基金支持。
1.5 方法质量学评价 两名研究员独立进行文献偏倚评价,出现分歧则通过讨论或者咨询第三方研究员协助判断。采用Cochrane偏倚风险评估工具对纳入的文献进行方法学质量评价,主要包括:①随机序列产生;②分配隐藏;③对研究者和受试者实施盲法;④研究结局盲法评定;⑤结局数据的完整性;⑥选择性报道研究结果;⑦其他潜在偏倚。对纳入的研究进行以上7个条目的评价,做出高风险、偏倚风险不确定和低风险的判断。
1.6 统计学处理 采用RevMan 5.3软件对纳入研究的结局指标数据进行Meta分析。首先对同一组的研究(研究数量≥2)进行异质性检验,若I2<30%,提示各研究间异质性尚可,采用固定效应模型进行Meta分析;若I2在30%~<75%,提示异质性一般,采用随机效应模型进行合并分析;若I2≥75%,提示异质性显著,根据各研究特点进行亚组分析探索异质性来源,若结果仍有异质性,则采用描述性分析的方法。在效应量指标的选择上,二分类数据采用相对危险度(relative risk,RR),连续性数据资料采用均方差(mean difference,MD)或标准均方差(standardized mean difference,SMD),结果均采用95%置信区间(confidence interval,CI)进行表示。当同一组的研究数量≥10项时,采用漏斗图评估发表偏倚情况。
2 结 果
2.1 文献筛选的流程及结果 共检索到2 216篇文献,去除重复后得到1 130篇,阅读题目和摘要后得到130篇文献,阅读全文后最终纳入定量合成文献12篇[14-25]。
2.2 纳入文献的特征 共纳入12篇[14-25]中药治疗TTH的RCT,均为中文文献,发表时间为2001年—2018年,样本量总数为927例,中药组和对照组分别为465例和462例。7项研究[14-18,21,25]报道了TTH类型,其中2项研究[16,18]纳入慢性紧张型头痛(chronic tension-type headache,CTTH),2项研究[14,17]纳入频发性紧张型头痛(frequent episodic tension-type headache,FETTH),5项研究[19-20,22-24]未报道TTH类型。4项研究[15,18,21,25]报道了中医辨证分型。2项研究[19,22]为中药对比安慰剂,10项研究[14-18,20-21,23-25]为中药对比西药,疗程为1~3个月。在结局指标方面,2项研究[23-24]报道了头痛天数,10项研究[15-21,23-25]报道了头痛程度,8项研究[15-16,18-22,25]报道了头痛持续时间,所有研究均报道了有效率,3项研究[14,16-17]报道了生活质量,9项研究[15,18-25]报道了不良反应。详见表1。
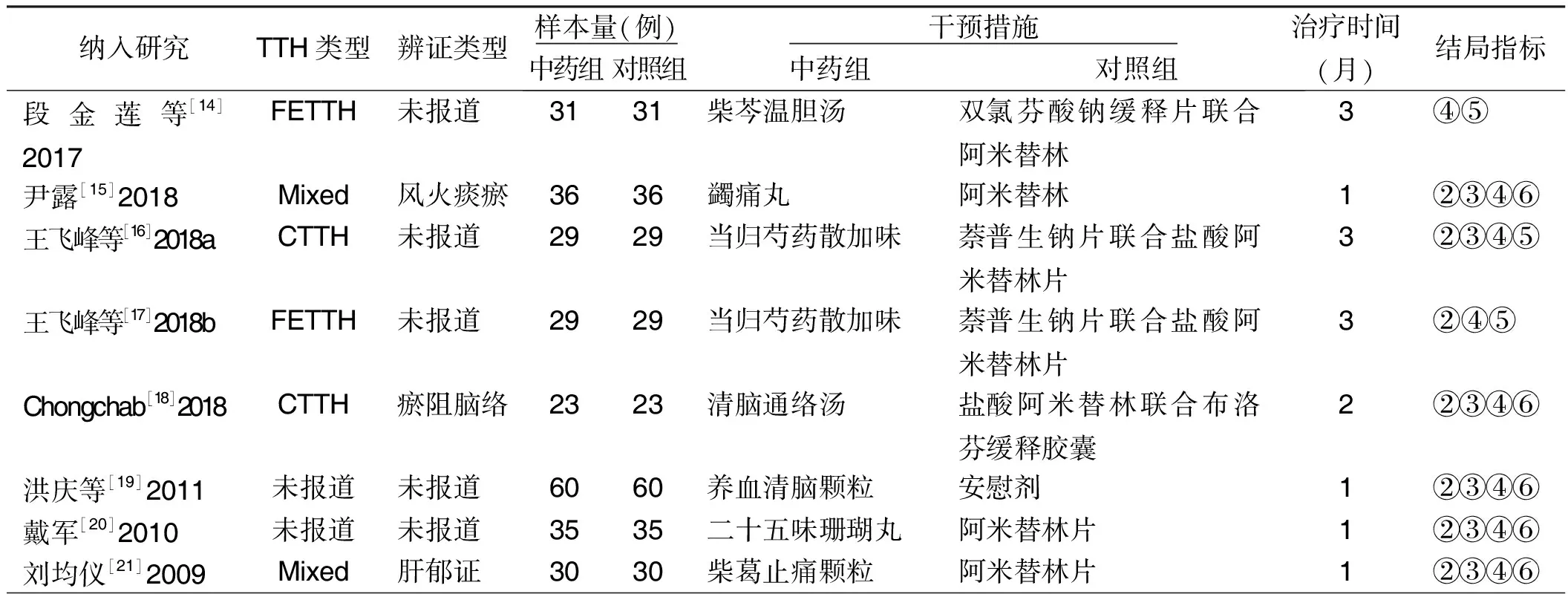
表1 纳入研究的基本特征

(续表)
2.3 纳入文献的质量评价 在随机序列产生方面,4项研究[15,18,20,25]采用随机数字表,1项研究[24]采用就诊顺序,其余7项研究[14,16-17,19,21-23]仅提到“随机”,未具体描述随机序列产生方法;关于盲法,2项研究[22-23]仅提及“双盲”,未对盲法的实施方法进行详细描述,其余研究均未提及盲法;所有研究均未提及分配隐藏;2项研究[18,25]报道无失访病例,2项研究[15,22]报道了病例失访情况,其中1项研究[15]描述了失访原因,其余研究未报道病例失访脱落情况;5项研究[14,16-18,22]未报道方案中预设的结局指标。详见图2。

图2 中药治疗TTH纳入文献质量评价
2.4 Meta分析结果
2.4.1 头痛天数 共2项研究[23-24]报道了头痛天数,各项研究间的异质性一般(P=0.06,I2=73%),采用随机效应模型进行Meta分析,结果显示,中药组在减少头痛天数方面优于对照组,差异有统计学意义[MD=-5.09,95%CI(-9.03,-1.16),P=0.01]。详见图3。
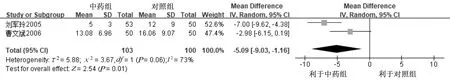
图3 两组治疗后头痛天数比较的Meta分析
2.4.2 头痛程度 中药对比西药中共有9项研究[15-18,20-21,23-25]报道了头痛程度,其中1项研究为偏态分布且缺少可以转化为均数±标准差的原始数据[15],未进行合并分析。其中3项研究[16,18,24]采用视觉模拟疼痛评分(VAS)评价头痛程度,各项研究间的异质性尚可(P=0.30,I2=18%),采用固定效应模型进行Meta分析,结果显示,中药组在降低头痛程度方面优于对照组,差异有统计学意义[MD=-1.66,95%CI(-1.93,-1.39),P<0.000 01]。详见图4。3项研究[20-21,25]采用疼痛程度5分制计分法评价头痛程度,各研究间异质性一般(P=0.05,I2=67%),采用随机效应模型进行Meta分析,结果显示,中药组比对照组在降低头痛程度方面有优势,差异有统计学意义[MD=-0.50,95%CI(-0.94,-0.07),P=0.02]。详见图5。2项研究[17,23]采用数字等级评分量表(NRS)评价头痛程度,各项研究的异质性较大(P=0.02,I2=81%),采用描述性分析,1项研究[23]结果显示,中药组在减轻头痛程度方面与对照组疗效相当[MD=-0.28,95%CI(-1.21,0.65)];1项研究[17]结果显示,中药组相比对照组在减轻头痛程度方面有优势,差异有统计学意义[MD=-1.59,95%CI(-2.22,-0.96)]。详见图6。中药对比安慰剂中有1项研究[19]报道了头痛程度,无法转化为均数±标准差的形式,未能进行Meta分析。

图4 两组治疗后头痛程度(VAS评分)比较的Meta分析
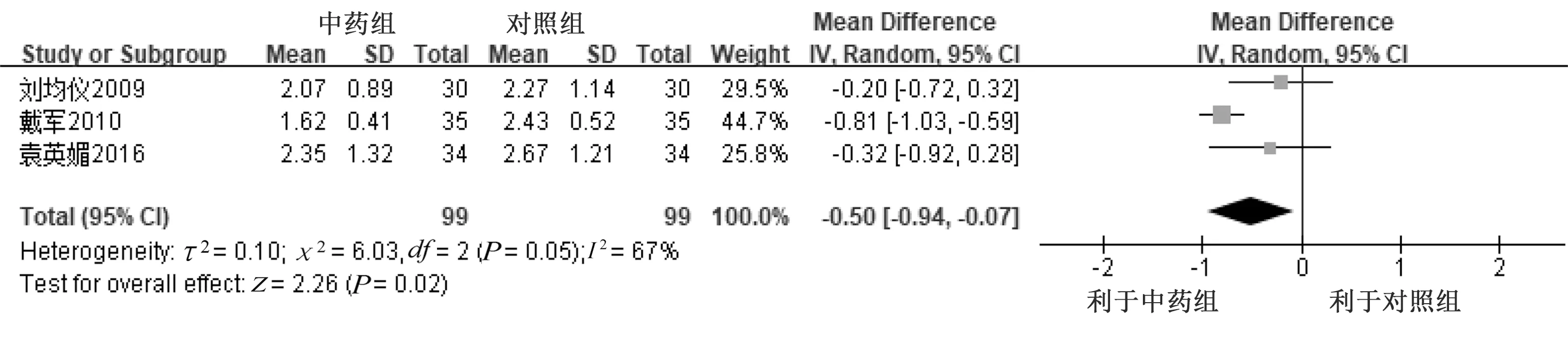
图5 两组治疗后头痛程度(5分计分法)比较的Meta分析
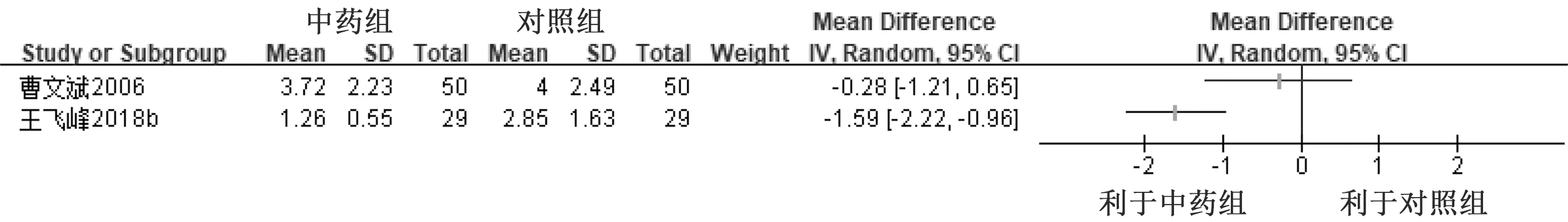
图6 两组治疗后头痛程度(NRS评分)比较的Meta分析
2.4.3 头痛持续时间 中药对比西药中共有6项研究[15-16,18,20-21,25]报道了头痛持续时间,其中1项研究[15]数据为偏态分布且缺少可以转化为均数±标准差的原始数据,未进行合并分析。3项研究[20-21,25]采用疼痛持续时间计分法[26]评价头痛持续时间,各项研究间无异质性(P=0.56,I2=0%),采用固定效应模型,Meta分析结果显示,中药组在缩短疼痛持续时间方面优于对照组,差异有统计学意义[MD=-0.27,95%CI(-0.52,-0.03),P=0.03]。详见图7。2项研究[16,18]中缩短疼痛持续时间的单位为小时(h),因各研究间数据差异较大选择SMD,各项研究间异质性较大(P<0.000 01,I2=98%),采用描述性分析,1项研究[18]显示,中药组在缩短疼痛持续时间方面与对照组疗效相当[MD=-1.32,95%CI(-2.67,0.03)];1项研究[16]结果显示,中药组在缩短头痛持续时间方面优于对照组,差异有统计学意义[MD=-43.49,95%CI(-47.09,-39.89)]。详见图8。中药对比安慰剂有2项研究[19,22],头痛持续时间的单位为小时(h),但两研究数据差异较大,选择SMD,两研究间无异质性(P=0.66,I2=0%),Meta分析结果显示,中药组在缩短疼痛持续时间方面优于对照组,差异有统计学意义[SMD=-0.47,95%CI(-0.74,-0.21),P=0.000 4]。详见图9。
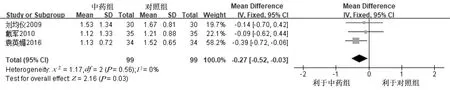
图7 中药对比西药治疗后头痛持续时间(计分法)的Meta分析

图8 中药对比西药治疗后头痛持续时间的Meta分析

图9 中药对比安慰剂治疗后头痛持续时间的Meta分析
2.4.4 有效率 中药对比西药共有10项研究[14-18,20-21,23-25]报道了有效率。3项研究[20-21,25]按照《头风诊断与疗效评定标准》[26]计算有效率,各研究间无异质性(P=0.97,I2=0%),采用固定效应模型,Meta分析结果显示,中药组与对照组疗效相当,差异无统计学意义[RR=1.05,95%CI(0.93,1.19),P=0.44];8项研究[14-18,20-21,25]按照《中药新药临床研究指导原则:试行》[27]的疗效评价标准计算有效率,各研究间无异质性(P=0.86,I2=0%),采用固定效应模型进行Meta分析,结果显示,中药组有效率高于对照组,差异有统计学意义[RR=1.16,95%CI(1.08,1.26),P=0.000 1];2项研究[23-24]按照治疗前后的头痛强度变化计算有效率,各研究间无异质性(P=0.36,I2=0%),采用固定效应模型进行Meta分析,结果显示,中药组与对照组疗效相当,差异无统计学意义[RR=1.10,95%CI(0.99,1.22),P=0.08]。详见图10。中药对比安慰剂有2项研究[19,22]报道了有效率,但有效率的疗效标准判定标准不明确,未进行Meta分析。
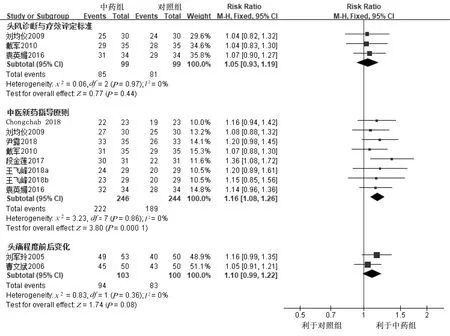
图10 中药对比西药有效率的Meta分析
2.4.5 生活质量评分 中药对比西药有3项研究[14,16-17]报道了生活质量评分,均采用偏头痛特异性生活质量问卷(Migraine-Specific Quality-of-Life Questionnaire,MSQ)评价生活质量,由于报道数据的差异,仅对3项研究进行描述性分析。3项研究均显示中药组在改善生活质量方面较对照组有优势,差异有统计学意义(P<0.05)。详见表2。
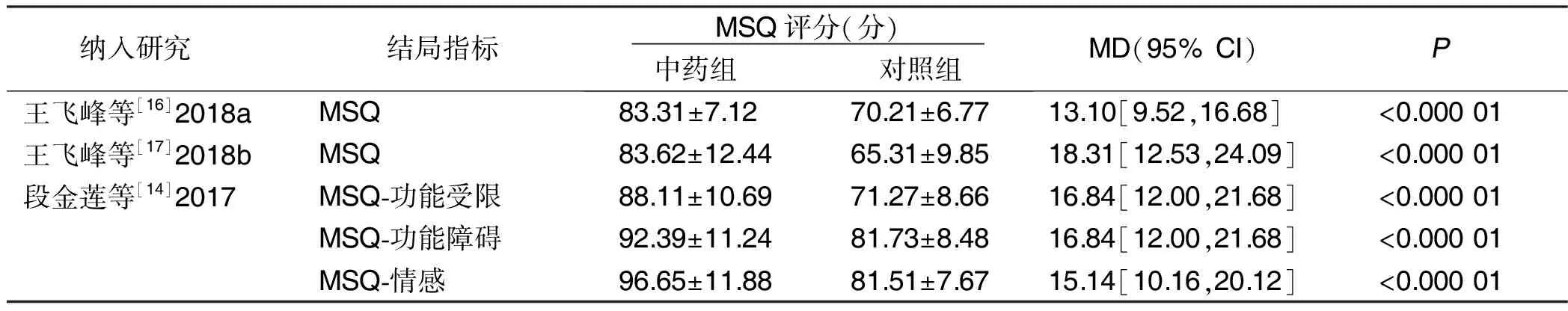
表2 中药对比西药生活质量评分的描述性分析
2.4.6 不良反应 中药对比西药共有7项研究[15,18,20-21,23-25]报道了不良反应,其中4项研究[15,20-21,23]中药组和对照组的不良反应发生情况描述不清楚,未进行合并分析。3项研究[18,24-25]报道了两组不良反应发生情况,1项研究[18]报道中药组轻度胃部不适1例,对照组头晕、嗜睡2例;1项研究[24]报道对照组口干、乏力、头晕4例;1项研究[25]报道对照组2例轻微嗜睡、乏力。各项研究间无异质性(P=0.69,I2=0%),采用固定效应模型,Meta分析结果显示,两组不良反应发生率比较差异无统计学意义[RR=0.22,95%CI(0.05,0.98),P=0.05]。中药的不良反应多表现为轻度胃部不适,未发现严重不良反应。详见图11。
中药对比安慰剂共有2项研究[19,22]报道不良反应。1项研究[19]报道中药组恶心、上腹部不适3例,对照组腹胀、头晕2例;1项研究[22]报道中药组胃痛、胃不适和头晕3例,对照组腹胀、口干2例。各项研究间的同质性尚可(P=1.00,I2=0%),采用固定效应模型,Meta分析结果显示,中药组不良反应发生率与对照组比较,差异无统计学意义[RR=1.50,95%CI(0.43,5.18),P=0.52]。详见图11。
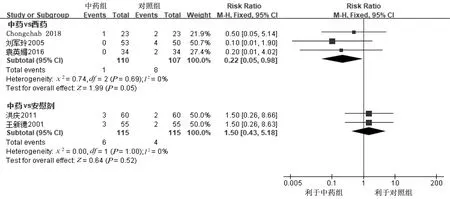
图11 两组不良反应发生率比较的Meta分析
2.5 发表偏倚 有效率的Meta分析纳入的研究最多,共8项,不予漏斗图检测发表偏倚。纳入的临床研究中有4项报道了阴性结果,其余8项均为阳性结果,5项研究未报道方案预设的结局指标,可能存在一定的发表偏倚。
3 讨 论
3.1 纳入研究的有效性和安全性分析 本研究共纳入12项RCT,927例受试者,结果显示,中药组在改善头痛天数、生活质量方面优于对照组,在减轻头痛程度、头痛持续时间和有效率方面优于对照组。中药组未见严重的不良反应。
3.2 纳入的临床研究方法学质量评价 随机分配与盲法使用在RCT中至关重要。正确的随机分配能保证组间的均衡性,减少选择偏倚。盲法可以一定程度上避免研究者及受试者的主观影响。不正确的随机分配与盲法会夸大干预的疗效[28]。本研究中1项研究[24]存在错误的随机序列产生方法,7项研究[14,16-17,19,21-23]未具体描述随机序列产生方法;所有的研究均未描述分配方案的隐藏与盲法,以上均会降低结果的可靠性。数据报道不符合规范,58%的研究未报道失访及脱落情况,2项研究[15,22]虽然报道了病例失访情况但未进行意向性分析;42%的临床研究未报道方案预设的结局指标,导致发表偏倚。
3.3 纳入的临床研究设计分析
3.3.1 受试者的选择及样本量的计算 67%的临床研究未区分纳入的TTH类型。TTH不同类型的发作频率和症状有明显差异,若不加以区分进行数据统计分析,可能使得研究结果不可靠;辨证论治是中医认识疾病和治疗疾病的基本原则,也是保证中药疗效的手段。67%的临床研究未对受试者辨证分型,可能会低估中药治疗的有效性。仅有1项研究[15]描述了样本量的计算方法,其余研究均未描述样本量的计算,这可能会降低临床研究结果的可靠性和真实性。
3.3.2 治疗时间及随访 相关指南[29]推荐治疗时间应≥3个月,本系统评价中有67%的研究治疗时间为1个月,而疗程较短可能不足以体现中药的治疗效果。83%的研究未提及随访,使得中药的远期疗效无法得到验证。
3.3.3 结局指标的选择 头痛天数是相关指南[29]中推荐使用的主要结局指标,但是仅有2项研究[23-24]报道了头痛天数,说明目前的临床研究设计不规范;所有研究均报道了有效率,但是2项研究[19,22]的疗效评价标准不明确;3项研究[14,16-17]采用MSQ评价生活质量,其中2项研究[16-17]报道不规范[30-31]。以上均降低了临床研究结果的可靠性。
3.4 纳入研究的用药特点分析 本研究中共有10个中药方剂,涉及69味中药。其中,出现频次较多的中药依次是川芎、甘草、白芷、白芍、当归、柴胡、延胡索,这与目前多项利用数据挖掘技术探索中药治疗TTH的研究结果[32-34]大致相同。其中,川芎归肝、胆、心包经,具有活血行气、祛风止痛的功效,善治少阳厥阴经头痛;白芷,入手足阳明二经,又入手太阴之经[35]。《滇南本草》云其: “以辛入肺,止阳明头痛之寒邪”[36];柴胡善治少阳经头痛,《本草易读》曰其:“入足少阳胆经。清胆经之火邪,退肝家之烦热,开胸胁之硬满,止头目眩昏”[37],以上均体现了中药从六经辨证出发治疗TTH;同时,川芎、当归及延胡索配伍可活血止痛,柴胡、川芎、延胡索功善调畅气机,川芎、白芷、柴胡辛散祛风,白芍、甘草、当归养阴血而缓急止痛。目前治疗多从六经辨证出发,治疗以祛风、养血、活血调气为主。
3.5 本研究的局限性 ①受检索策略、文献语言及地域限制,未检索灰色文献,可能存在文献检索不够全面的问题,导致选择偏倚。②纳入文献的质量偏低,降低了Meta分析结果的可靠性和真实性。③中药治疗的同质性差是比较普遍的问题[38]。在中药对比西药的头痛程度(NRS评分)Meta分析中,2项研究[17,23]的异质性较大,分析原因为2项研究的受试者TTH类型不同,1项研究[23]未报道TTH类型,1项研究[17]纳入FETTH,而不同类型的TTH对于药物治疗的反应差异较大,可能会影响结局指标评价的结果;在中药对比西药的头痛持续时间的Meta分析中,2项研究的异质性较大[16,18],分析原因为2项研究[16,18]的疗程不同,其中1项研究[16]治疗时间为3个月,1项研究[18]治疗时间为2个月,疗程对中药的疗效具有显著影响。③头痛天数、头痛程度、头痛持续时间等头痛疗效的结局指标均为主观指标,容易受到主观因素的影响,不可避免地产生异质性。④头痛强度、头痛持续时间的评价标准不同,增加了合并分析的难度,降低了结果的精确性。
3.6 对未来临床研究的启示 ①正确使用随机分配与盲法,提高临床研究的方法学质量。②对于TTH临床试验的方案设计可以参考《Guidelines for controlled trials of drugs in tension-type headache:second edition》[29],尤其需要注意以下几点:CTTH和FETTH病人均纳入的研究需按照类型的不同分开进行数据统计分析;样本量的计算必不可少,可按照相关文献推荐的方法估算样本量[39-41];为了有效验证药物远期疗效,需设计随访观察;结局指标需有明确的疗效判定标准。③临床研究报道需按照《CONSORT extension for chinese herbal medicine formulas 2017:recommendations,explanation,and elaboration》[42]进行规范。④中药治疗TTH可从六经辨证,治疗以祛风、养血、活血调气为主。
4 小 结
本研究发现中药在改善TTH病人头痛天数、生活质量及减轻头痛程度方面具有潜在优势,且未观察到严重不良反应。由于本研究纳入文献数量较少,质量较低,使得本研究具有一定的局限性。未来需要开展大量多中心、大样本的随机双盲对照研究来证实中药治疗TTH的疗效和安全性。
