桂西地区早产儿母亲居家照护应对能力现状及影响因素分析
2022-01-25李正中1林梅黄芝蓉1许冬梅1马妮妮李玉娟何莉莉
李正中1,林梅,黄芝蓉1,许冬梅1,马妮妮,李玉娟,何莉莉
(1. 右江民族医学院研究生学院,广西 百色 533000;2. 右江民族医学院附属医院新生儿科,广西 百色 533000)
早产儿(premature infants)是指胎龄在37足周以前出生的活产婴儿。据世界卫生组织报道,我国早产儿发病率约6.9%,数量居全球第2位[1]。由于吞咽、呼吸、消化、免疫等系统发育均不成熟,为满足基本热量和治疗需求,早产儿出生后被送入新生儿重症监护室[2-3](neonatal intensive care unit,NICU)。然而,国内多数NICU实施封闭式管理,母婴分离、早产儿母亲不能亲自参与照护,阻碍母亲识别早产儿的需求和母婴依恋关系的建立,最终导致母亲的照护知识、技能缺乏,严重影响早产儿院外的发育结局[4-6]。母亲是早产儿主要居家照护者,其应对能力的缺乏导致早产儿面临发育迟缓、视听障碍,甚至发生终身性疾病的风险。研究指出,39.9%的早产儿会因肺炎、支气管炎在出院后的前8周内重新入院[7];存活的早产儿,也面临神经发育不良、视听力障碍等问题[8-9],严重损害其生存质量,给家庭和社会带来沉重的负担。因此,不断增强早产儿母亲居家照护应对能力尤为重要。桂西地区位于广西西部,是少数民族聚集及乡村振兴的重点区域,人均经济、文化水平均落后东部,因此对本区域的调查更具有研究价值和特色。本研究旨在探讨桂西地区早产儿母亲居家照护应对能力现状与影响因素,为研究早产儿延续护理,建立具有区域特点的延续护理模式提供基础。
1 对象与方法
1.1调查对象 采用便利抽样的方法,选取2020年10月—2021年4月在我院新生儿科门诊随访的早产儿母亲为调查对象。样本量确定:参考《医学统计学》(孙振球教授2010年版)[10]有关样本量计算的方法,其研究样本量应为自变量的5~10倍。本研究自变量19个,考虑无效问卷及误差,增加15%的样本量,所需样本量范围:N=[19×(5~10)]×[1+15%]=(8×20)×(1+15%)=143~285人。(1)纳入标准:①患儿符合早产儿诊断标准[11]且出生后在NICU接受治疗的早产儿母亲;②早产儿母亲属桂西地区常住人口,且意识、认知清楚,具备基本的读写和沟通能力;③居家照护≤40 d;④知情同意且自愿参与。(2)排除标准:①患有重大疾病(如恶性高血压、恶性肿瘤等)或视听障碍的早产儿母亲;②居家照护过程中早产儿夭折,或合并其他疾病、再次入院的早产儿母亲;③中途退出本研究者。
1.2调查工具
1.2.1一般资料调查表 内容包括两部分:①早产儿一般资料:包含出生时胎龄、出生体重、性别、分娩方式、住院时间。另外包含了早产儿住院号或床号,仅用于早产儿和其父母的匹配,以及早产儿住院信息的核查。②早产儿母亲一般资料:包含年龄、民族、文化水平、家庭人均月收入、居家照护类型、孕娩史等。
1.2.2疾病不确定感 疾病不确定感父母量表(Parents’ Perception of Uncertainty Scale,PPUS)原版是由Mishel[12]编制。本研究选用麦嘉轩[13]等修订版本,共4个维度(28个条目);修订后量表Cronbach’s ɑ系数0.844,内容效度0.835。该量表采用Likert 5级评分法,赋值5~1分,分数越高疾病不确定感越强。若得分>70分,则认为疾病不确定感水平较高。经测量,本研究Cronbach’s ɑ系数0.833。本研究采用标准化得分率比较各量表维度得分,标准化得分率=(各维度的实际得分/各维度的满分)×100%。
1.2.3居家照护应对能力 选用由余静等[14]编制的早产儿出院后父母应对能力问卷(The Questionnaire on Parents’ Coping Ability of Premature Infants after Discharge),适用于评估我国早产儿出院后父母的应对能力。问卷共包含8个维度(共40个条目),按照Likert 5级评分法,赋值5~1分,得分越高说明应对能力越强。该问卷Cronbach’s α系数0.916,内容效度0.946。经测量,本研究Cronbach’s ɑ系数0.958。
1.3调查实施 ①由研究者根据早产儿的住院资料选择符合纳排标准的患儿,将信息保存整理,并在科室工作人员的帮助下与患儿母亲取得联系,说明研究目的,征得母亲及家属的同意,调查时间为早产儿出院后第一次回院复查时(出院后第30天)。②设置调查量表,通过微信扫码方式手机填写。问卷由研究对象单独完成,填写前再次解释调查目的及意义;调查时间20~25 min,调查完毕当场提交并分别由问卷系统、人工两次核对。本研究共发放问卷184份,回收有效问卷176份,有效回收率95.65%。

2 结果
2.1一般资料 ①176例早产儿胎龄(32.72±2.90)周,男95例(53.98%),女81例(46.02%),出生体重(1.99±0.69) kg ;②176例早产儿母亲年龄(31.30±6.13)岁;民族以壮族(108例,61.36%)居多,汉族(59例,33.52%)次之,瑶族(9例,5.11%)最少。③数据分析结果显示,不同文化程度、孕产史、居住地、人均月收入、照顾类型的早产儿母亲居家照护应对能力差异均具有统计学差异(P<0.05)。其余一般资料见表1。
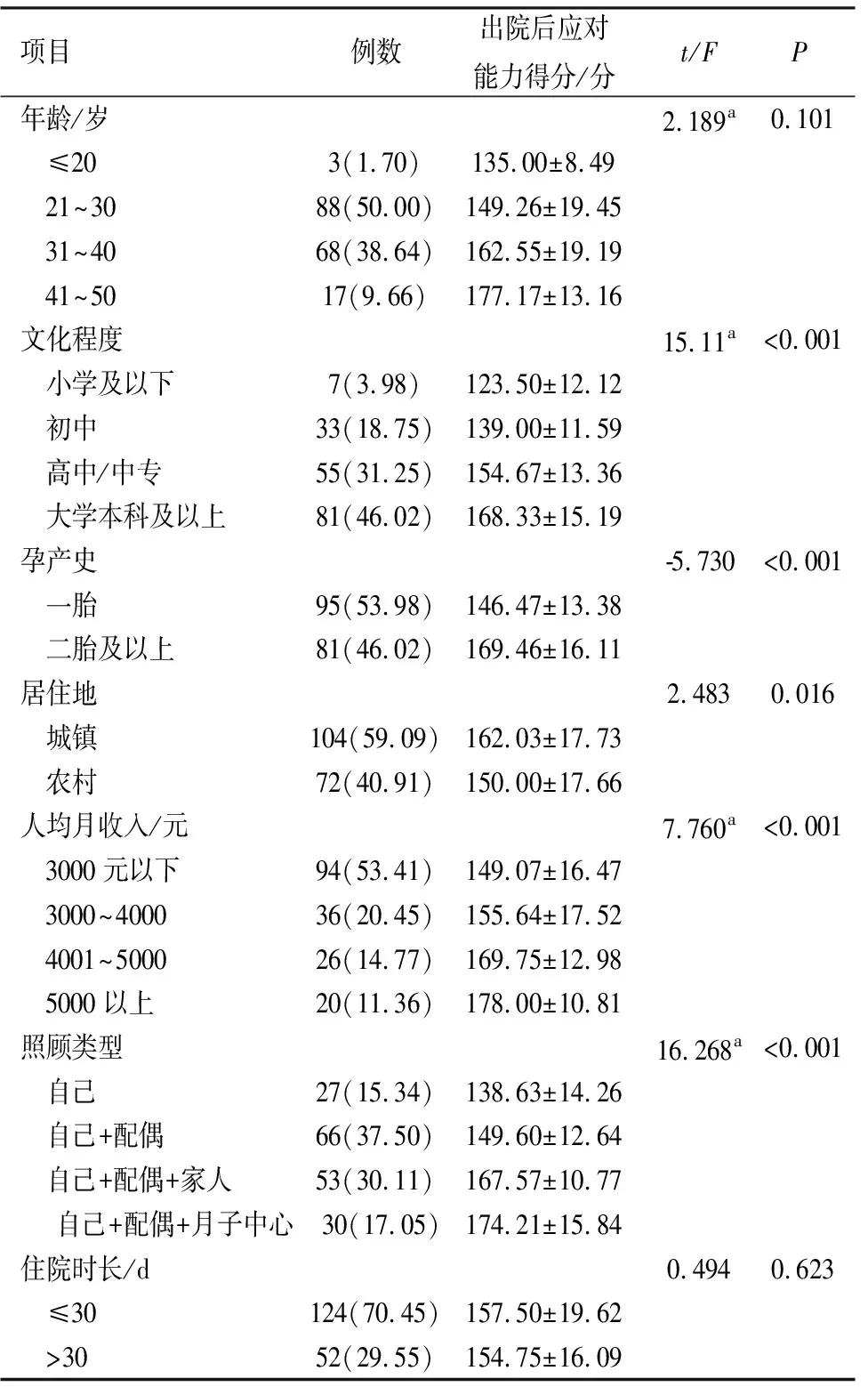
表1 早产儿母亲一般资料及出院后应对能力得分的单因素分析结果 (n=176)
2.2早产儿母亲出院后居家照护应对能力得分 176名早产儿母亲出院后居家照护应对能力总分为(154.43±25.74)分,标准化得分率为77.22%,其中最高分积极应对得分(4.11±0.76),与最低的消极应对得分(3.47±1.00)比较,差异有统计学意义(P<0.05),见表2。

表2 早产儿母亲出院后居家照护应对能力得分 (n=176)
2.3早产儿母亲疾病不确定感得分 176名早产儿母亲疾病不确定感总分为(84.30±20.93)分,其中134例(76.14%)处于较高水平,标准化得分率为60.21%。见表3。
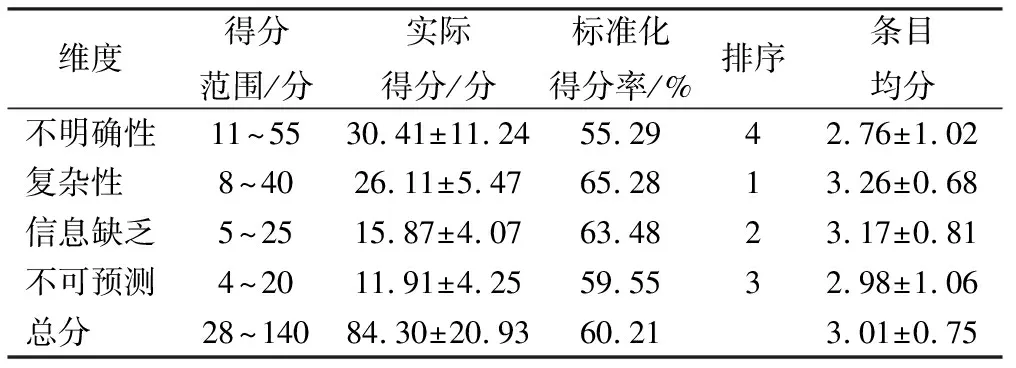
表3 早产儿母亲疾病不确定感得分结果 (n=176)
2.4早产儿母亲居家照护应对能力与疾病不确定感的相关性早产儿母亲居家照护应对能力与疾病不确定感各维度及总分呈负相关(r=-0.554~-0.382,P<0.05),见表4。
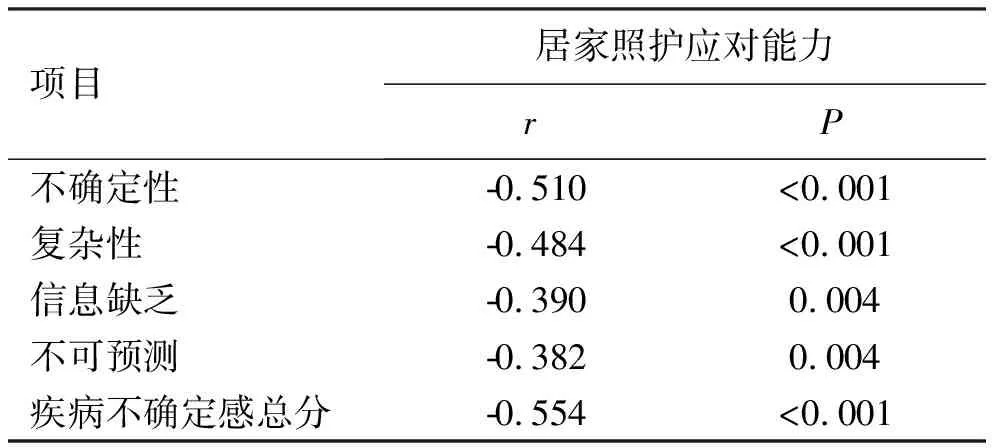
表4 早产儿母亲居家照护应对能力与疾病不确定感的相关性
2.5早产儿母亲居家照护应对能力影响因素分析 以应对能力得分为因变量,将有统计学意义的6个变量为自变量进行多元线性回归分析,赋值方式见表5。结果显示,文化程度、孕产史、月收入、照顾类型以及疾病不确定感是影响早产儿母亲居家照护应对能力的主要因素;共线性诊断显示,模型容差均>0.1(0.374~0.745),VIF为1.342~2.675,自变量间不存在多重共线性,见表6。

表5 早产儿母亲居家照护应对能力影响因素自变量赋值
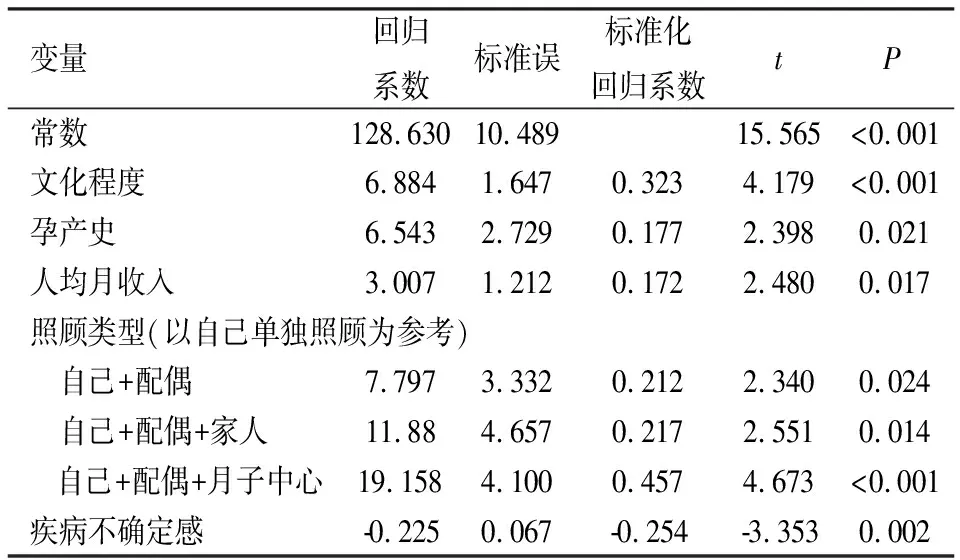
表6 早产儿母亲居家照护应对能力影响因素的多元线性回归分析结果 (n=176)
3 讨论
3.1桂西地区早产儿母亲居家照护能力现状分析 本研究结果显示,桂西地区早产儿母亲居家照护应对能力总分为(154.43±25.74)分。其中,积极应对维度得分最高(4.11±0.76)分,消极应对维度得分最低(3.47±1.00)分,反映出在面对早产事件时,早产儿母亲的心理状态影响其应对能力水平,心理弹性在其中发挥至关重要的中介作用。心理弹性是指个体从压力、困境中较快恢复并继续发展的能力。研究表明,高水平的心理弹性是心理健康的保护因素,能够使早产儿母亲较早从不良情绪中调整至最佳状态,保持积极的心态正视问题[15-16]。当前我国早产儿母亲的心理弹性处于中等水平,主要与母婴分离、育儿能力低下、对患儿预后的担忧有关[17-20];而良好的家庭功能、丰富的社会支持有利于提高情绪调节能力,对早产儿母亲的应对方式存在一定影响[21-22]。
3.2桂西地区早产儿母亲居家照护能力的影响因素 ①文化程度:由于早产儿较成熟足月儿易患病,导致早产儿出院后其母亲仍面临许多养育问题。文化程度较高的母亲健康素养水平较高,她们更加积极地与医务人员交流,参与养育技能指导;同时还擅于借助网络、其他早产儿母亲等其他途径获得相关信息并妥善处理[23]。②孕产史:可能与首胎早产儿母亲照护经验不足,在脱离专业人员和技术支持环境下有恐惧心理,育儿胜任感水平低有关[24]。③月收入:早产儿母亲收入越高,其应对能力越强。分析与早产儿巨大的治疗费用使家庭承受经济压力,早产儿母亲无睱从压力中解脱有关,导致其面对早产儿问题消极应对[25],继而阻碍应对能力的提升。④照顾类型:出院照顾类型是早产儿母亲居家照护应对能力的影响因素之一,且早产儿母亲在院外环境获得的外界支持越多,其应对能力得分越高。Roose DM[26]表明,夫妻双方共同养育与早产儿母亲育儿压力水平呈负相关,即配偶在养育方面的支持可以减轻母亲负面情绪和压力;早产儿母亲认为配偶以及自己的母亲是最重要的情感来源,他们对早产儿养育的支持,利于提升家庭成员间的合作、亲密度[21,27]。在本研究中,“自己+配偶+月子中心”照护模式下的早产儿母亲得分最高。一方面,月子中心属社会支持范畴,早产儿母亲基于此平台能与其他母亲互动,获得理解和鼓励;另一方面,早产儿母亲还能够接受专业人员提供的信息支持,及时解决育儿问题,缓解居家照护压力[28-29]。⑤疾病不确定感:复杂的治疗过程以及病情信息的缺乏使早产儿母亲容易产生疾病不确定感。 本研究表明,早产儿母亲有较高水平的疾病不确定感(84.30±20.93)分,与崔慧敏等[30]针对NICU住院早产儿母亲的调查结果一致。表明居家环境下早产儿母亲没能掌握足够的知识和信息,面对照护过程出现的问题不能迅速、准确的做出判断,早产儿院外发育受到威胁。此外,相关分析显示疾病不确定感与早产儿母亲居家照护应对能力呈负相关,该因素也进入回归方程。分析其原因:①作为对疾病认知、判定的能力,较高水平的疾病不确定感会给早产儿母亲带来怀疑态度和消极情绪[31],使其无法在照护过程中持续获得自我肯定,缺乏获取相关信息和技能学习的动力,从而导致应对能力无法得到发展。②家庭功能与疾病不确定感、心理弹性都密切相关。疾病不确定感水平越高,早产儿母亲越焦虑而拒绝与家庭成员合作交流[30],导致家庭功能持续障碍,心理弹性长期处于低水平状态而无法调节不良情绪。
4 小结
综上,本地区早产儿母亲居家照护应对能力受文化程度、孕产史、月收入、照顾类型及疾病不确定感水平的影响。医护人员应注重家庭在居家照护早产儿过程中所发挥的重要作用,引导早产家庭成员间的情感交流;同时,尝试构建多元、有效地延续护理模式,使其获得充足的情感、疾病信息支持,帮助早产儿母亲塑造积极地心态应对问题。
