全心衰竭伴肾病综合征合并肠系膜上动脉血栓形成1 例并文献复习
2022-01-20李云锋余坤蒋维荣孙斌杰俞永江
李云锋 余坤 蒋维荣 孙斌杰 俞永江
1. 兰州大学第一临床医学院,甘肃 兰州 730000;2. 兰州大学第一医院,甘肃 兰州 730000
急性肠系膜缺血(acute mesenteric ischemia,AMI)总体发病率较低,其比例占所有急诊就诊患者的0.09%~0.20%[1]。急性肠系膜上动脉血栓形成(acute superior mesenteric artery thrombosis,ASMAT)较少见,是导致AMI 的原因之一,约占AMI 的15%~25%[2,3]。突发与查体不符的剧烈腹痛或呕吐、腹泻是ASMAT 的典型表现,在无肠坏死、腹膜炎等情况下缺乏阳性体征,与一般的急腹症难以鉴别,导致ASMAT 易误诊。国内一篇关于肠系膜动脉栓塞和血栓形成的荟萃分析表明,ASMAT 误诊率高达61.3%[4],因此使大多数患者得不到及时且有效的治疗,通常预后较差,死亡率极高。本例ASMAT 患者合并心衰、肾病综合征,临床极其罕见,尚无研究对此进行报道。本文就全心衰竭伴肾病综合征合并ASMAT 进行报告,旨在为临床诊治提供参考。
1 病历资料
患者男性,31 岁,主因“腹痛伴恶心呕吐4 小时”于2019 年12 月19 日首诊于我院,给予补液、止痛、营养等对症治疗。因腹痛加重伴黑便,疑诊ASMAT 转普外科治疗。既往史:乙肝20 余年,常有乏力、心前区不适2 月余。查体:体温:37.9℃,脉搏:128 次/分,呼吸:31次/分,血压:170/112mmHg,腹膨隆,板状腹,腹肌紧张,全腹压痛伴反跳痛,肠鸣音减弱,约2 次/分,双下肢水肿。辅助检查:CT 血管造影(主动脉全程):①主动脉CTA 未见明显异常征象;②双侧胸腔积液;③心脏增大,心室为著,心包少量积液;④双肾体积缩小并强化减低,请结合肾功能。血常规:WBC 16.41×109/L,NEUT%80.5%;生化:TP 45.4g/L,ALB 27.4g/L,GLO 18.0g/L,肌酐167.0mmol/L,钙离子1.81mmol/L,TG 2.58mmol/L;血清肌钙蛋白:D-Dimer 0.65mg/L,CK-MB 17.88ng/mL,NT-proBNP>35000pg/mL;尿常规:潜血3+;蛋白质4+。
患者主因腹痛急诊入院,完善相关检查、检验,患者大量蛋白尿、水肿、高脂血症、低蛋白血症,考虑肾病综合征,给予抗炎、抑酸、止痛、补液、降压、补充白蛋白等对症治疗,治疗第3 天患者腹痛加重伴黑便,疑诊ASMAT,遂转入普外科拟行手术治疗。复查胸、腹增强CT(图1):与12 月19 日CT 对比:①肠系膜上动脉远端分支内低密度充盈缺损,考虑血栓形成;②左心室多发斑片状低密度影,血栓?心包积液较前增多;③腹腔少量积液较前增多。心脏彩超:①心室内高回声团(血栓?);②心包积液;③全心扩大,以左心为著;④左心收缩及舒张功能减低;EF 值:25%。请介入医学科行肠系膜上动脉造影示肠系膜上动脉右腹部分支造影剂缺如,见图2。诊断:①ASMAT;②心衰;③心包积液;④肠梗阻;⑤胸腔积液;⑥腹腔积液;⑦肺炎;⑧低蛋白血症;⑨电解质紊乱;⑩肾病综合征。患者病情较重,即刻转入重症监护病房,给予禁食水、胃肠减压、抗感染、抑酸、营养、改善循环、降压、利尿、限液、抗凝、止痛、纠正电解质紊乱、补充白蛋白等对症治疗,经股动脉穿刺置入溶栓导管于肠系膜上动脉,泵入肝素钠、尿激酶、罂粟碱等药物持续溶栓治疗。于抗凝溶栓治疗第5 天,患者一般状况较前好转,病情尚稳定,遂转入普外科继续治疗,于抗凝溶栓治疗第20 天恢复流质饮食;抗凝溶栓治疗第30 天复查CT 血管造影(主动脉全程):肠系膜上动脉右腹部分支显影尚可,较前充盈改善。复查心脏超声提示:左室增大,室间隔增厚,左室各壁运动普遍减低,EF 值:35%。于抗凝溶栓治疗第35 天患者腹痛、心衰等不适症状较前明显好转,患者及家属拒绝进一步治疗,要求出院,院外给予华法林、依诺肝素抗凝,沙库巴曲缬沙坦、螺内酯等抑制心室重构治疗。

图1 肠系膜上动脉远端低密度充盈缺损
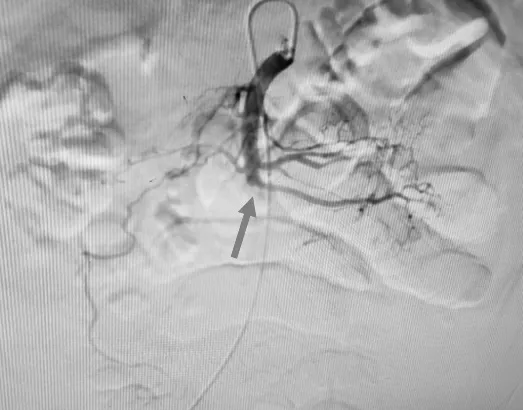
图2 肠系膜上动脉右腹部分支造影剂缺如
随访1 年,患者出院后因腹痛、肠梗阻加重及心力衰竭等问题两次就诊于当地医院,治疗效果欠佳,于2020 年5 月因腹痛、肠梗阻加重,肠扭转,肠坏死可能转至西安西京医院行手术治疗,切除长约50cm 小肠,并给予对症治疗,术后6 天出院,术后恢复可,现患者饮食恢复正常,营养状况良好,肾功能恢复正常,心功能较前明显好转,定期心内科复诊。
2 讨论
本研究报道病例ASMAT 形成合并心衰、肾病综合征,临床极为罕见,病情较重,诊疗过程较复杂,患者依从性较差,导致患者在我院未得到完整治疗,最终导致再次外院就诊。
2.1 病因与发病机制动脉硬化性疾病与血脂异常被认为是ASMAT 的主要危险因素[5],其他危险因素包括心衰、房颤、二尖瓣疾病、心内膜炎、低灌注状态、血栓栓塞病史等。本例患者既往常有乏力、心前区不适2 月余,入院第3 天心脏彩超提示全心扩大及心室可疑血栓,高度怀疑患者既往有慢性心衰病史。慢性心力衰竭患者容易发生血栓形成事件的可能机制有:①慢性心力衰竭时心房心室扩张、心腔内血淤滞,引起一系列氧化应激反应;②神经体液因素,心力衰竭时交感神经系统及肾素-血管紧张素-醛固酮系统激活,缩血管物质释放增加,一氧化氮生物利用度、前列环素的合成降低,直接影响代谢和内皮细胞的功能[6];③心力衰竭时损伤的心脏及血管内皮细胞合成和分泌的多种促凝血物质,如P 选择素、血浆血管性假血友病因子、纤维蛋白原[7]。外周循环低流速、低剪切使激活的凝血因子、血小板等不能及时被稀释和灭活,使凝血和纤溶系统失衡。因此,监测血浆中血栓前状态的分子标志物,可评估心力衰竭患者发生血栓栓塞的风险,如血浆血管性假血友病因子升高是心力衰竭发生血栓事件的重要预测因子[8]。而肾病综合征是一组表现为大量蛋白尿伴高血脂、水肿、低蛋白血症的临床综合征,部分患者合并高血压。本例患者乙肝病史20 余年,不排除乙肝相关继发性肾病综合征。有文献[9]报道,肾病综合征应被确定为动脉血栓形成的危险因素。动、静脉栓塞或血栓形成是肾病综合征常见的并发症,促凝集和凝血因子的增高,抗凝集和抗凝血因子的下降及纤维蛋白溶解机制的损害导致肾病综合征容易并发血栓。此外,高血压伴高脂血症能够对人体内皮细胞的结构和功能造成严重损害,同时出现血小板活性增高,使血液出现高凝状态。
2.2 检查与诊断早期明确诊断是ASMAT 良好预后的关键[10]。常用的影像学检查包括X 线、B 超、CT 等,ASMAT 的X 线表现缺乏特异性;B 超对操作者技术要求比较高,且易受肠道积气等因素影响;多层螺旋CT诊断ASMAT 具有较高的敏感性和特异性[11],但需要专业人员操作及报告解释检查结果;血管造影曾是ASMAT 首选检查,但其操作复杂且为有创检查,可能贻误治疗时机或对患者血管壁造成二次伤害。目前,CTA 已经取代血管造影成为ASMAT 的首选检查。但ASMAT 早期可能会缺乏明显的影像学证据,本例患者剧烈腹痛4 小时就诊于我院急诊科,腹部CT、B 超并未发现明显ASMAT 证据,转科前存在诊治延误,这可能是导致患者溶栓效果不佳的原因之一。有文献[12]报道D-二聚体升高是ASMAT 独立的危险因素;白细胞增高,血清乳酸浓度升高也和ASMAT 相关。而本例患者入院时D-二聚体、白细胞明显增高,与先前的研究结果相符。因此,对剧烈腹痛而无明显阳性体征或缺乏影像学检查证据而D-二聚体、白细胞以及存在心衰、肾病综合征等促凝集疾病的患者要想到ASMAT 的可能。
2.3 治疗与预后ASMAT 的治疗主要有保守治疗、介入治疗及手术治疗。保守治疗主要是抗凝、止痛等对症治疗,而ASMAT 患者往往存在基础疾病,单纯的抗凝或对症治疗效果不佳,血栓形成复发率、死亡率高。介入治疗手段包括置入血管支架、介入溶栓和介入取栓等治疗。血管支架置入通常用于局部血栓形成合并血管狭窄的患者。近年来多项研究[13,14]结果显示,经导管溶栓治疗的病死率明显低于开腹手术;部分研究[15,16]提倡直接溶栓治疗使血管再通,以降低血栓形成并发症的发生率,但这些研究的研究对象大多数不需要积极开腹手术的发病早期患者。而已存在明确的腹膜刺激征或抽出血性腹水时往往考虑肠坏死,这时需要积极手术治疗,及时切除坏死肠管,避免肠道坏死导致的脓毒症和肠道淤血加重心衰;往往ASMAT 患者病情危重合并其他基础疾病,手术治疗病死率高达50%~85%[2],同时,术后并发症如短肠综合征同样不能忽视,这些患者通常需要长期的肠外营养而降低生活质量。本例肠系膜上动脉血栓形成患者合并心衰、肾病综合征,诊疗过程中,治疗的重点为确保肠灌注,防止肠缺血坏死,大量补液会加重心脏负担,心衰导致心脏射血能力下降,缺血肠管得不到有效灌注,这是治疗过程中的一个难点,因此,在心衰合并肠系膜上动脉血栓形成患者中对心衰的治疗极其重要。本例患者整个治疗过程心功能较差,可能是导致溶栓效果不佳、肠系膜上动脉侧支循环形成不明显的原因之一。患者出院时肠系膜缺血症状明显好转,而心功能仍较差,促凝因素仍存在,最终导致肠管缺血坏死行手术治疗。此外,心衰、肾病综合征导致的血管内皮损伤、促凝因子的释放以及纤溶系统的异常也是加重血栓形成的病因或危险因素,本例患者治疗过程中髂动脉溶栓导管周围曾新发血栓,表明机体在整个抗凝溶栓过程中仍处于高凝状态,促凝因素未得到很好的解决,最终导致溶栓效果不理想。因此,对症治疗的同时要注重对因治疗,去除相关的促凝因素是提高抗凝溶栓治疗效果的关键。对心衰患者尤其是合并有房颤患者要预防动脉血栓形成或栓塞并发症的发生,加强心衰的治疗以去除促凝因素,提高肠道有效灌注;对肾病综合征患者可积极预防性抗凝治疗,及时纠正患者凝血功能状态,以免发生全身血栓形成。合理的液体复苏确保肠道灌注,合理使用抗生素以防治肠道细菌易位同样不可轻视。此外,对ASMAT患者宜采用多学科综合救治,一旦确诊应及时行抗凝、介入溶栓治疗,有肠坏死证据时及早行外科手术治疗。
3 小结
ASMAT 较少见,临床症状及体征缺乏特异性,极易误诊,病情较危重,病死率较高,临床医师要尽可能及早确诊并进行有效干预,这是降低病死率的关键。目前,国内外关于ASMAT 疾病的研究较少,大部分研究为总结性的个案报告以及回顾性的系列病例研究,由于ASMAT 较为少见,单个医疗机构或组织很难开展系统的前瞻性对照研究,未来需要多个机构或组织共同合作针对肠系膜上动脉血栓疾病的病因、发病机制、诊断及治疗等开展相关系统性研究以改善预后。
