双相障碍患者血清PRL、IL-6、甲状腺功能和执行功能变化的临床意义分析*
2022-01-19王金成刘玉梅苏冠丽周亚婷孟丽敏
王金成,殷 慧,刘玉梅,苏冠丽,周亚婷,孟丽敏,王 冉,宋 美
河北医科大学第一医院精神卫生中心,河北石家庄 050031
双相障碍是一种以明显而持久的情感高涨或低落为特征的精神疾病,其病情多变,预后较差,致残率和复发率高。该病5年复发率超过70%,终身患病率为0.8%[1],严重影响患者生活质量,给患者家庭带来沉重负担。研究显示,双相障碍与性腺激素、甲状腺激素、炎症细胞因子水平变化有相关性[2-4]。另有研究显示,双相障碍患者预后差与执行功能障碍关系密切[5]。催乳素(PRL)是一种重要的性腺激素,具有调控个体生殖生理、促进乳腺发育、传递神经系统信号、启动和维持泌乳等作用,其水平升高与双相障碍有关[6]。白细胞介素-6(IL-6)是T淋巴细胞分泌的重要炎症细胞因子,其水平变化可反映机体免疫及炎症状态,与双相障碍发病有关[7]。甲状腺为人体的内分泌腺体,研究发现甲状腺功能减退或亢进与双相障碍患者的情感低落或高涨密切相关,双相障碍患者血清甲状腺激素水平异常的概率是健康人群的2.55倍[8]。执行功能是机体对思想与行动进行控制的高级的认知加工过程,有研究报道显示,双相障碍患者执行功能存在缺陷[9]。为此,本研究分析了双相障碍患者治疗前后血清PRL、IL-6水平,甲状腺功能和执行功能的变化及其与症状改善和疗效之间的关系,以期为临床工作提供参考。
1 资料与方法
1.1一般资料 选取2018年5月至2020年5月本院收治的150例双相障碍患者为研究对象,将其中71例抑郁发作患者纳入双相抑郁组,79例躁狂发作患者纳入双相躁狂组;另选同期本院50例体检健康者纳入健康组。双相抑郁组中男42例、女29例,平均年龄(32.17±8.17)岁,平均受教育年限(12.02±3.80)年,平均首发年龄(27.22±3.47)岁,平均病程(57.74±22.48)个月;双相躁狂组中男48例、女31例,平均年龄(33.18±8.68)岁,平均受教育年限(12.66±3.65)年,平均首发年龄(27.41±3.33)岁,平均病程(56.11±23.50)个月;健康组中男29例、女21例,平均年龄(33.96±7.25)岁,平均受教育年限(13.46±3.01)年。3组性别构成、年龄、受教育年限差异无统计学意义(P>0.05),具有可比性。本研究符合医学伦理学标准,并经医院伦理委员会批准,所有患者及家属均自愿参与研究并签订知情同意书。
1.2纳入与排除标准 纳入标准:(1)所有患者均符合双相障碍诊断标准[10];(2)年龄18~50岁,依从性好;(3)无凝血系统疾病;(4)纳入本研究前未接受相关治疗;(5)能配合完成血清学检测和其他测试;(6)无酗酒、药物依赖、吸毒史。排除标准:(1)有心、肾、肝等器官功能障碍者;(2)合并恶性肿瘤、自身免疫性疾病、甲状腺疾病、神经系统疾病者;(3)妊娠期、哺乳期、生理期女性;(4)有脑外伤史者;(5)病历资料不齐全者。
1.3方法
1.3.1治疗方案 所有患者入院之后,根据病情制订不同的治疗方案。双相抑郁组应用草酸艾司西酞普兰(丹麦灵北制药有限公司)联合丙戊酸钠缓释片(法国赛诺菲制药公司)治疗。草酸艾司西酞普兰片,每次10 mg,每天1次;丙戊酸钠缓释片,20 mg/kg,每天1次。双相躁狂组应用富马酸喹硫平缓释片(阿斯利康制药有限公司)联合丙戊酸钠缓释片治疗。富马酸喹硫平缓释片,前4 d治疗期的日总剂量:50 mg(第1天),100 mg(第2天),200 mg(第3天),300 mg(第4天),从第5天起,将药物剂量逐步上调至400~600 mg/d,可按照患者的临床反应及药物耐受程度将剂量控制在150~800 mg/d;丙戊酸钠缓释片用法及用量同双相抑郁组。2组均治疗8周。
1.3.2血清PRL、IL-6、三碘甲状腺原氨酸(T3)、甲状腺素(T4)、促甲状腺激素(TSH)水平测定 采集患者治疗前后、体检健康者入组时的清晨肘静脉血5 mL,采用XL90超速低温离心机(北京白洋医疗器械有限公司),以3 000 r/min离心15 min,分离血清保存待测。采用酶联免疫吸附试验及美国Beckman Coulter酶标仪检测血清PRL、IL-6、T3、T4、TSH水平,试剂盒由美国Abcam公司提供,所有操作严格按照说明书进行。以上指标检测结果均由本院检验科提供。
1.3.3执行功能评估 使用威斯康星卡片分类测验(WCST)[11]评估受试者的执行功能。测试在计算机上进行,屏幕上有根据不同数量、形状、颜色绘制成的128张卡片,要求受试对象对卡片按数量、形状、颜色进行分类,分类之前不告知受试对象其分类顺序的原则,告知其每次选择结果的对错。考察指标包括正确数、错误数、分类数、非持续错误数、持续错误数5个维度,反映了受试者的注意力、认知转移、概念形成、分类转换能力、抽象概括能力。
1.3.4抑郁程度评价 在治疗前后采用汉密尔顿抑郁量表24项版(HAMD-24)[12]评价双相抑郁组抑郁程度,包括认知障碍、体质量、睡眠、昼夜变化、焦虑/躯体化、绝望感、抑制等项目,共24项,每项用0~4分的5级评分法,得分越高提示抑郁程度越严重。
1.3.5躁狂程度评价 在治疗前后采用贝克-拉范森躁狂量表(BRMS)[13]评价双相躁狂组躁狂程度,包括动作、言语、情绪、自我评价、睡眠、工作、幻觉、妄想等项目,共11项,每项用0~4分的5级评分法,得分越高表明症状越重。得分≥5分可诊断为躁狂症,得分>22分提示有严重的躁狂症状。
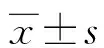
2 结 果
2.13组血清PRL、IL-6、T3、T4、TSH水平和WCST各维度结果比较 治疗前双相抑郁组、双相躁狂组及健康组入组时血清PRL、IL-6、T4、T3、TSH水平和WCST各维度结果比较,差异有统计学意义(F=329.480、89.030、695.110、1 902.720、995.870、31.700、40.850、12.140、43.890、80.540,均P<0.001);治疗后双相抑郁组、双相躁狂组及健康组入组时血清PRL、IL-6、T4、T3、TSH水平和WCST各维度结果比较,差异无统计学意义(F=2.240、2.710、0.030、0.530、0.320、0.320、1.060、0.100、1.420、0.250,均P>0.05)。
双相抑郁组治疗前血清PRL、IL-6、TSH水平高于健康组,WCST错误数、持续性错误数、非持续性错误数多于健康组,而血清T3、T4水平低于健康组,WCST正确数、分类数少于健康组,差异均有统计学意义(P<0.05);治疗后血清PRL、IL-6、TSH水平低于治疗前,WCST错误数、持续性错误数、非持续性错误数少于治疗前,而血清T3、T4水平高于治疗前,WCST正确数、分类数多于治疗前,差异均有统计学意义(P<0.05)。
双相躁狂组治疗前血清PRL、IL-6、T3、T4水平高于健康组,WCST错误数、持续性错误数、非持续性错误数多于健康组,而血清TSH水平低于健康组,WCST正确数、分类数少于健康组,差异均有统计学意义(P<0.05);治疗后血清PRL、IL-6、T3、T4水平低于治疗前,WCST错误数、持续性错误数、非持续性错误数少于治疗前,而血清TSH水平高于治疗前,WCST正确数、分类数多于治疗前,差异均有统计学意义(P<0.05)。见表1。
表1 3组血清PRL、IL-6、T3、T4、TSH水平和WCST各维度结果比较
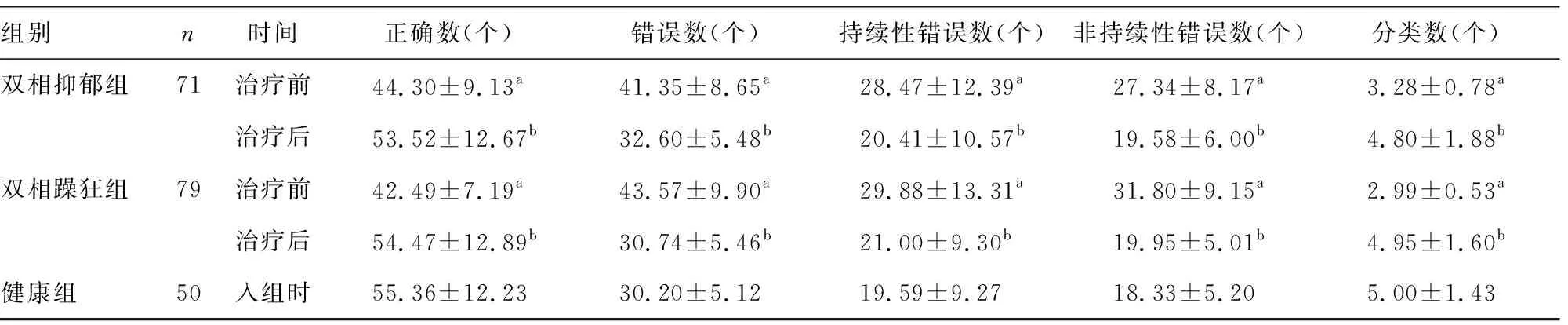
组别n时间正确数(个)错误数(个)持续性错误数(个)非持续性错误数(个)分类数(个)双相抑郁组71治疗前44.30±9.13a41.35±8.65a28.47±12.39a27.34±8.17a3.28±0.78a治疗后53.52±12.67b32.60±5.48b20.41±10.57b19.58±6.00b4.80±1.88b双相躁狂组79治疗前42.49±7.19a43.57±9.90a29.88±13.31a31.80±9.15a2.99±0.53a治疗后54.47±12.89b30.74±5.46b21.00±9.30b19.95±5.01b4.95±1.60b健康组50入组时55.36±12.2330.20±5.1219.59±9.2718.33±5.205.00±1.43
2.2双相抑郁组与双相躁狂组治疗前后HAMD-24、BRMS评分比较 双相抑郁组治疗后的HAMD-24评分为(9.55±3.72)分,低于治疗前的(36.92±10.13)分,差异有统计学意义(t=22.543,P<0.001);双相躁狂组治疗后的BRMS评分为(5.19±2.20)分,低于治疗前的(25.72±6.99)分,差异有统计学意义(t=24.901,P<0.001)。
2.3血清PRL、IL-6、T3、T4、TSH水平及WCST各维度结果与双相抑郁组HAMD-24评分及双相躁狂组BRMS评分的相关性 双相抑郁组血清PRL、IL-6、TSH水平及WCST错误数、持续性错误数、非持续性错误数与HAMD-24评分呈正相关(P<0.05),而血清T3、T4水平及WCST正确数、分类数与HAMD-24评分呈负相关(P<0.05);双相躁狂组血清PRL、IL-6、T3、T4水平及WCST错误数、持续性错误数、非持续性错误数与BRMS评分呈正相关(P<0.05),而血清TSH水平及WCST正确数、分类数与BRMS评分呈负相关(P<0.05)。见表2。

表2 血清PRL、IL-6、T3、T4、TSH水平及WCST各维度结果与双相抑郁组HAMD-24评分及双相躁狂组BRMS评分的相关性
3 讨 论
双相障碍与性腺激素之间关系密切,研究表明双相障碍患者存在明显的下丘脑-垂体-性腺轴功能的紊乱,伴有多种性激素水平的异常改变[14]。PRL是一种重要的性腺激素,由免疫细胞、垂体前叶嗜酸性细胞等分泌,可反映机体生长发育情况,也可提示某些精神疾病的发生。PRL的分泌不仅受到下丘脑催乳素释放因子、催乳素抑制因子等激素的调节,还可通过短环路反馈实现自我调节[15]。本研究结果提示,双相抑郁组与双相躁狂组治疗前血清PRL水平较健康者升高,治疗后较治疗前明显下降,差异均有统计学意义(P<0.05);治疗后双相抑郁组、双相躁狂组、健康组PRL水平差异无统计学意义(P>0.05),可见血清PRL水平变化与双相障碍患者发病及治疗转归关系密切,这与DEHELEAN等[16]报道的PRL水平波动与情绪相关,如围绝经期抑郁、产后抑郁、躁狂患者PRL水平可显著升高的结论一致。
甲状腺为人体中最大的内分泌腺体,分泌的主要活性物质包括T3、T4、TSH等[17]。甲状腺激素在中枢5-羟色胺、儿茶酚胺(肾上腺素、多巴胺、去甲肾上腺素)功能发挥中具有重要的作用,而上述神经递质与人类情感活动关系密切[18]。甲状腺功能异常在情感性精神障碍发病过程中发挥非常重要的作用,甲状腺功能亢进可引起躁狂症状,如焦虑、惊恐、轻躁狂等,甲状腺功能减退则可引起抑郁症状,如食欲减退、疲劳感、记忆损害、精神运动性迟滞等[19]。本研究结果提示,与健康组比较,双相抑郁组治疗前血清T3、T4水平降低,TSH水平升高,而双相躁狂组治疗前血清T3、T4水平升高,TSH水平下降,差异均有统计学意义(P<0.05);与治疗前比较,双相抑郁组治疗后血清T3、T4水平升高,TSH水平下降,而双相躁狂组治疗后血清T3、T4水平降低,TSH水平升高,差异均有统计学意义(P<0.05),表明T3、T4、TSH水平检测有助于双相障碍患者的疗效判定。可能原因为下丘脑-垂体-甲状腺轴参与了双相障碍的发病过程,该轴功能异常导致了甲状腺激素分泌异常[20]。既往研究中有学者发现,躁狂发作患者血清T3、T4水平明显偏高,血清TSH水平明显偏低,而抑郁发作患者血清T3、T4水平显著低于健康人群,血清TSH水平显著高于健康人群[21],这与本研究结果一致,提示在双相障碍的诊断与治疗中应及时关注患者的甲状腺功能。
IL-6为诱导机体局部或整体炎性反应的重要细胞因子,炎症发生时外周血中IL-6水平也发生相应改变,其可增强自然杀伤细胞的裂解功能,且在神经细胞再生、免疫应答、造血调节中有重要作用。有研究认为,双相障碍属于心理、神经免疫紊乱性疾病,与机体免疫功能激活有密切关联,机体免疫功能激活后释放炎症因子引起与抑郁和躁狂有关的各种神经内分泌、神经生化及行为的改变[22]。还有研究发现,IL-6是双相障碍的易感因素之一,外周血中IL-6水平变化与双相障碍发病有关[23]。本研究中,无论是双相抑郁组还是双相躁狂组,治疗前血清IL-6水平均高于健康组,治疗后血清IL-6水平较治疗前明显下降,差异均有统计学意义(P<0.05);治疗后双相抑郁组、双相躁狂组、健康组IL-6水平差异无统计学意义(P>0.05),推测血清IL-6水平升高可能是双相抑郁和躁狂的共同发病基础,血清IL-6水平下降与双相障碍患者临床转归关系密切。执行功能主要是指认知的灵活性、反应能力以及解决问题、工作记忆、控制行为等方面的能力,个人若不具备良好的执行功能,则会缺乏解决问题所需的控制和推理能力,而依赖暴力或攻击来解决问题[24]。以往研究提示,双相障碍躁狂症发作患者的执行功能下降,导致其抽象概括和分类转换能力降低,进而影响其做出准确的分类和选择,使分类数和正确数减少[25]。本研究显示,双相抑郁组和双相躁狂组WCST错误数、持续性错误数、非持续性错误数多于健康组,WCST正确数、分类数少于健康组,差异均有统计学意义(P<0.05),表明双相障碍患者存在明显的执行功能障碍;双相抑郁组和双相躁狂组治疗后WCST错误数、持续性错误数、非持续性错误数较治疗前减少,WCST正确数、分类数较治疗前增加,差异均有统计学意义(P<0.05);治疗后双相抑郁组、双相躁狂组、健康组WCST各维度比较,差异无统计学意义(P>0.05),表明双相障碍患者治疗后的执行功能障碍得到很大程度的改善,评估患者执行功能有助于疗效监测。
本研究进一步分析了血清PRL、IL-6、T3、T4、TSH水平及WCST各维度结果与双相抑郁组HAMD-24评分及双相躁狂组BRMS评分的相关性,结果显示,血清PRL、IL-6、T3、T4、TSH水平和WCST各维度的变化与双相障碍患者的抑郁、躁狂程度均有一定的相关性,提示检测血清PRL、IL-6、T3、T4、TSH水平和评估WCST各维度的变化有望成为双相障碍患者症状改善与否的辅助评估手段,弥补了采用HAMD-24及BRMS评分评价双相障碍患者临床症状和疗效的不足及缺陷,如主观性较强、精确性不高等。分析本研究各个指标之间的联系可知,双相障碍患者存在明显的下丘脑-垂体-性腺轴功能的紊乱,机体处于炎症状态,患者常伴有甲状腺激素、性激素及炎症因子水平的异常改变,进而导致患者出现明显的执行功能障碍,行为异常改变。临床医生可在双相障碍患者治疗前后进行血清PRL、IL-6、T3、T4、TSH水平检测及WCST各维度评估,以评估患者病情、疗效和预后。
综上所述,双相障碍患者存在血清PRL、IL-6、T3、T4、TSH水平及执行功能异常,这些异常与患者抑郁、躁狂程度有一定的相关性,检测双相障碍患者血清PRL、IL-6、T3、T4、TSH水平,评估执行功能,有助于评估患者的病情和治疗效果。
