来曲唑联合拮抗剂方案在卵巢低反应患者中的应用
2022-01-18郭萍萍许伟标蔡桂丰
郭萍萍 许伟标 蔡桂丰
作者单位:珠海市妇幼保健院生殖医学中心,广东 珠海 519000
卵巢低反应(Poor ovarian response,POR)是卵巢对促性腺激素(Gonadotropin,Gn)刺激反应不良的病理状态,主要表现为卵巢刺激周期发育的卵泡少、血雌激素峰值低、Gn 用量多、周期取消率高、获卵率少和临床妊娠率低[1]。有报道显示,在辅助生殖促排卵过程中,9%~24%的患者可能发生POR[2]。尽管临床上生殖内分泌专业医师一直探讨各种方法优化促排卵方案以改善妊娠结局,但对卵巢低反应患者仍未能取得满意的疗效。
与经典长方案相比,拮抗剂方案应用更为灵活、方便,且无需进行降调节,避免了垂体过度抑制而导致Gn 启动剂量增加、卵巢反应性下降,因此拮抗剂方案有逐渐取代经典长方案的趋势。而来曲唑作为第三代芳香化酶抑制剂,阻断了雌激素合成的关键酶,抑制雄激素转化为雌激素。在中枢水平解除雌激素对下丘脑-垂体-性腺轴的负反馈抑制作用,使Gn 的分泌增加从而促进卵泡发育;雄激素在卵泡内积聚,可增强促卵泡生成素(FSH)受体的表达并促进卵泡发育。同时,卵泡内雄激素的蓄积还可刺激胰岛素样生长因子-1(IGF-1)及其他自分泌和旁分泌因子的表达增多,在外周水平通过IGF-1 系统提高卵巢对激素的反应性[3,4]。基于此,有学者提出来曲唑联合拮抗剂方案或许可为卵巢低反应患者提供一种新的选择,但目前有关该方案的研究报道结果不尽相同[5~10]。因此,我们回顾性分析了本中心来曲唑联合拮抗剂方案在卵巢低反应患者中的应用效果,以期为临床提供更可靠的依据。
1 材料与方法
1.1 一般资料本研究为回顾性病例对照研究。回顾性分析2018年1月~2021年3月于本中心行体外受精(In vitro fertilization,IVF)/卵胞浆内单精子显微注射(Intracytoplasmic sperm injection,ICSI)助孕治疗(来曲唑联合拮抗剂方案或者拮抗剂方案)的POR 不孕患者。根据博洛尼亚共识[11],POR 诊断标准:①高龄(≥40 岁)或存在卵巢反应不良的其他危险因素;②前次IVF 周期POR,常规方案获卵数≤3 个;③卵巢储备下降,基础窦卵泡数(Antra follicle count,AFC)低于5~7 个或抗苗勒管激素(AMH)低于0.1~1.1ng/ml;如果年龄<40 岁或者卵巢储备功能检测正常,患者连续2 个周期应用最大化的卵巢刺激方案仍出现POR 也可诊断。满足以上3 项中的2 项即可诊断POR。共纳入388 个IVF/ICSI 周期,其中来曲唑联合拮抗剂组(A 组)共236 个,拮抗剂方案组(B 组)共152 个。
1.2 方法根据患者年龄、AFC、基础性激素水平、体质指数(BMI)及既往周期反应等,两组于月经周期第2~3 天选择合适的Gn 启动剂量。A 组患者予以启动Gn 的同时口服来曲唑5mg,连用5 天。4~5天后行超声监测卵泡发育情况,同时监测血清激素水平,根据卵巢反应调整Gn 用量。当超声下1 个主卵泡直径≥13mm,或黄体生成素(LH)有升高趋势时加用GnRH 拮抗剂(0.25mg/d)直至卵泡成熟。当超声监测见双侧卵巢中直径≥18mm 的主卵泡达1 个或以上,或直径≥17mm 的主卵泡达2 个以上时,予药物扳机。常规于扳机后36h 行经阴道超声引导下穿刺取卵术。根据患者临床症状、子宫内膜厚度、扳机日孕酮(P)水平、胚胎等情况综合评估,酌情安排取卵后3 天行新鲜胚胎移植或全胚冷冻。
1.3 观察指标比较两组患者Gn 用量、获卵数、MII卵率、正常受精率、可利用胚胎数、优质胚胎数、优胚率、扳机日雌二醇(E2)水平、扳机日P 水平、扳机日LH 水平、扳机日内膜厚度、胚胎着床率、临床妊娠率及未获卵周期率等。
1.4 统计学方法应用SPSS 20.0 统计软件对数据进行分析处理。计量资料用均数±标准差(±s)表示,两组均数的比较采用两独立样本t检验;计数资料及率的比较采用卡方检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较两组年龄、不孕年限、BMI、AMH 比较差异均无统计学意义(P>0.05),既往周期数相比,差异有统计学意义(P<0.05)。见表1。
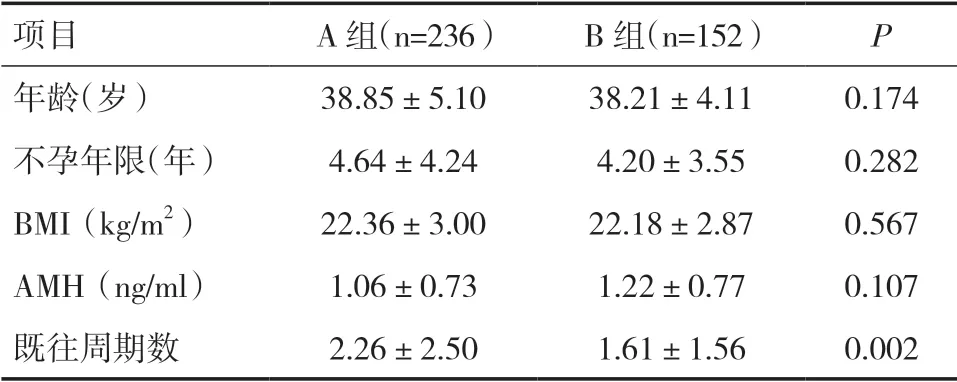
表1 两组患者一般资料比较
2.2 两组控制性促排情况比较A 组的Gn 启动剂量、Gn 总剂量、扳机日E2 水平、扳机日内膜厚度、获卵数、获卵率、可利用胚胎数、优质胚胎数均低于B 组,差异有统计学意义(P<0.05)。两组的Gn 总天数、扳机日LH 水平、扳机日P 水平、未获卵周期率、MII 卵率、正常受精率、优胚率相比,差异无统计学意义(P>0.05)。见表2。
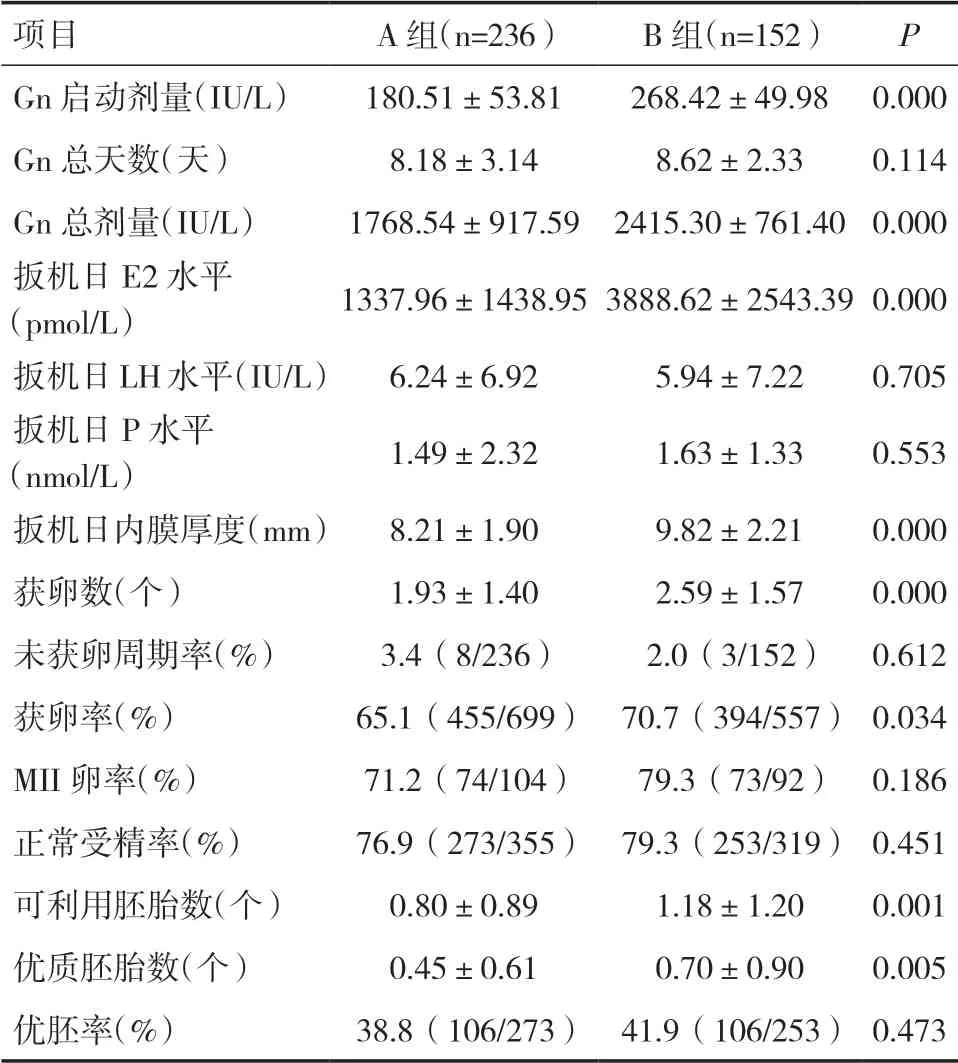
表2 两组控制性促排情况比较
2.3 两组妊娠结局比较A 组移植周期数38 个,B 组移植周期数32 个。A 组的移植胚胎数明显少于B组,差异有统计学意义(P<0.05)。两组的胚胎着床率及临床妊娠率比较差异均无统计学意义(P>0.05)。见表3。
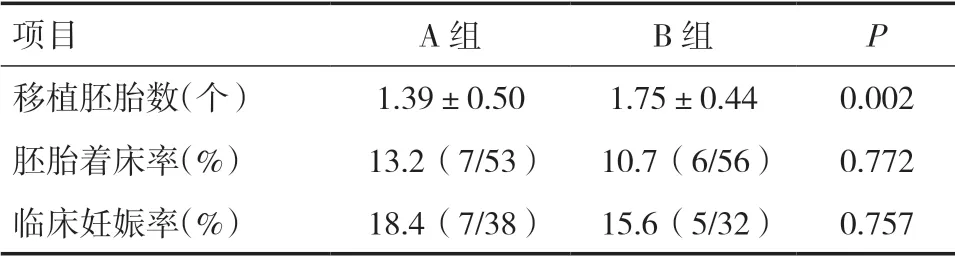
表3 两组妊娠结局比较
3 讨论
根据来曲唑的作用机制,理论上添加来曲唑可改善卵泡对Gn 的反应及减少Gn 用量,增加获卵数。无论是低反应、正常反应还是高反应患者,均有相关临床研究报道支持[5,9,12~14]。本研究结果显示在Gn 时间相同的情况下,来曲唑组的Gn 使用总量明显减少,但获卵数反而更少。考虑可能与拮抗剂方案组的Gn 起始剂量高有关,这与国内学者左振伟等[6]的研究结果一致。在Moini 等[9]的双盲随机对照试验研究中,来曲唑组的Gn 起始剂量同安慰剂组,结果显示来曲唑组的获卵数明显增加;且Gn 使用时间更短、总量更低。有学者报道,在起始剂量相等的情况下,添加来曲唑并不能增加获卵数,但该研究中的来曲唑剂量为2.5mg[10,15]。
虽然本研究中来曲唑组的获卵数少,但其MII卵率、正常受精率、优胚率并未降低,这表明来曲唑联合拮抗剂方案对胚胎质量并无不利影响,与既往研究观点一致[9,16,17]。
本研究中,尽管来曲唑组的内膜厚度较低、移植胚胎数较少,但并未对胚胎着床率和妊娠率产生不利的影响。来曲唑口服后在胃肠道完全吸收,达到100%生物利用度,平均半衰期为45h(30~60h)[4]。因此来曲唑停药后一般不会影响内膜生长,有研究也证实这一观点[18]。本研究发现来曲唑组内膜厚度明显低于拮抗剂组,考虑是扳机日更低的雌激素水平所致,但平均厚度仍可达(8.21±1.90)mm。既往研究认为内膜厚度≥7mm 时妊娠率不受影响[19]。故我们认为即使来曲唑组的内膜较薄,但对胚胎种植并无不良影响,这与李婷婷等[20]的研究结论一致。超生理水平甾体激素环境对IVF 妊娠结局可产生不利的影响,在高E2 水平的持续作用下,子宫内膜分泌期转化不足、内膜腺体及基质层发育不同步、子宫内膜微循环受损、与胚胎着床相关的白血病抑制因子等表达下降、与子宫内膜容受窗相关的整合素表达下降、加速胞饮突的形成等,从而影响子宫内膜容受性。αvβ3 整合素作为子宫内膜容受性标记物之一,有研究报道αvβ3 整合素低表达组的着床率、妊娠率显著低于正常表达组,而来曲唑可增加αvβ3 整合素的表达、改善子宫内膜容受性,给予来曲唑治疗后患者着床率、妊娠率与正常表达组相似[21]。而本研究在来曲唑组移植胚胎数明显少于拮抗剂组的不利条件下,仍能获得与拮抗剂组相当的妊娠结局,考虑可能与来曲唑在某种程度上改善子宫内膜容受性相关。
我们认为来曲唑联合拮抗剂方案可获得与拮抗剂相当的妊娠结局,尚无足够证据支持该方案能改善卵巢低反应患者IVF 的结局。但该方案可减少Gn 用量,我们推测可降低IVF 费用,减轻患者经济负担。对于卵巢低反应患者,通常实行一周期的IVF 助孕未能获得满意的结局,往往不得不实行第二周期、第三周期,甚至更多的IVF 助孕周期。Ozmen 等[15]回顾性研究显示,添加来曲唑组的POR 患者Gn 总量明显低于拮抗剂组,来曲唑组实现一次临床妊娠的费用为11 560 美元,而拮抗剂组高达17 584 美元。该研究更为直观地验证了添加来曲唑可通过降低Gn 总用量从而降低治疗费用。国内学者侯艳茹等[16]的研究结论与之一致。因此,来曲唑联合拮抗剂对于卵巢低反应患者是一种较好的选择。
本研究存在以下局限:①本研究为单中心回顾性研究,患者所采用的方案根据不同医生的习惯而定,所以选择入组存在偏倚。②样本量有限,对于来曲唑的最佳使用时间和最佳剂量选择仍需继续探索。因此,今后需进一步行大规模多中心的前瞻性随机对照研究,严格控制纳入及排除标准,以证实上述初步研究结论,以便更好地指导临床。
