鼻内镜下改良下鼻甲成形术治疗慢性肥厚性鼻炎的临床分析
2022-01-11费永光岑瑞祥
费永光,岑瑞祥
(1.赤壁市人民医院耳鼻咽喉科,湖北 赤壁 437300;2.鄂东医疗集团黄石市中心医院/湖北理工学院附属医院耳鼻咽喉头颈外科)
慢性肥厚性鼻炎(chronic hypertrophic rhinitis,CHR)是由于长期炎症刺激导致鼻黏膜、黏膜下或骨质肥厚增生为特点的鼻腔慢性炎症,通常以下鼻甲肥厚为特征,阻碍鼻腔通气引流,导致鼻塞、嗅觉下降、流涕和头痛等症状,严重时会影响患者生活质量,保守治疗无效者常需手术治疗。传统的手术方法主要包括微波、冷冻、激光及下鼻甲部分切除术等,这些术式均由前鼻镜进行,具有术野不清、正常鼻腔功能损伤大、并发症多及恢复慢等缺点[1]。随着功能性鼻内镜的应用以及鼻微创外科的发展,鼻科医师意识到去除病变的同时保护正常鼻甲结构和生理功能同样重要[2]。下鼻甲黏膜下黏膜或骨质切除效果较可靠[3],Passali等[4]认为此手术方法应作为下鼻甲的首选术式。改良鼻内镜下改良下鼻甲成形术(即横行切口的黏骨膜下鼻甲骨部分切除术)具有易于缝合止血、下鼻甲术后不易反弹、对下鼻甲黏膜损伤小的优点,近年来逐渐受到青睐[5]。我们运用鼻内镜下改良下鼻甲成形术和传统的下鼻甲部分切除术对CHR的术后临床疗效进行比较,以期指导CHR的临床治疗。
1 资料与方法
1.1 一般资料
筛选2017年6月至2020年9月在赤壁市人民医院耳鼻喉科进行手术治疗并在术后6个月返院复查的CHR患者,共80例,其中男53例,女27例;年龄23~65岁,平均45岁。所有患者经使用药物治疗无效且符合CHR的诊断标准[6],术前所有病人均经鼻内窥镜和鼻部CT检查,结果提示下鼻甲骨内移高拱和(或)骨性增生,且均不伴有显著的黏膜肥厚。排除变应性鼻炎、鼻中隔偏曲、鼻窦炎、鼻息肉、鼻腔或鼻窦肿瘤。将患者按数字表法随机分为两组:A组和B组,每组各40例,A组进行鼻内窥镜改良下鼻甲成形术(即黏骨膜下鼻甲骨成形术),B组进行下鼻甲部分切除术(外折下鼻甲加切除部分肥厚黏膜)。两组年龄、性别、体重、BMI、病程时间、鼻腔血管收缩剂使用时间等一般资料比较无显著差异(P>0.05),具有可比性。见表1。
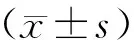
表1 两组患者一般临床资料比较
1.2 手术方法
两组均取仰卧位局麻手术,均系同一医师操作。A组患者进行改良下鼻甲成形术,手术方法如下:鼻内镜(德国KARLSTORZ O镜)下1%丁卡因+1/20 000肾上腺素混合液行鼻黏膜表面麻醉3次,同时1%丁卡因+1/20 000肾上腺素混合液再于下鼻甲黏膜下、黏骨膜下浸润麻醉,共20min。小球刀于下鼻甲内侧面中部作长约2cm的横行切口,切透黏骨膜下,钝性分离黏骨膜,暴露下鼻甲骨质,如骨质增生肥厚则剪除部分下缘下鼻甲骨质,约占整个下鼻甲骨二分之一或者三分之一部分;如下鼻甲骨高拱则行骨折外移,并适情剪除下鼻甲骨下缘,不超过三分之一。复位好黏膜,持针器夹住细针尾巴侧向进针,5-0微桥缝线间断缝合切口1至2针。B组患者进行下鼻甲部分切除术,手术方法如下:鼻内镜下1%丁卡因+1/20 000肾上腺素混合液表面麻醉3次,下鼻甲外折后,鼻甲剪(德国KARLSTORZ O°镜)将鼻甲肥厚游离缘切除。
两组患者术后均行Merocel高膨胀止血海绵(美国Medtronic-Xomed公司),双侧鼻腔填塞,24~36h取出。术后48h内酌情给予双氯芬酸钠(50mg/粒,湖北东信药业)塞肛止痛。1周内禁止剧烈活动。2个月内配合桉柠蒎肠溶软胶囊(切诺,北京九和药业)口服、生理性海盐水鼻炎喷剂(鼻朗,浙江朗柯生物),鼻腔干燥及结痂者给予鼻腔冲洗或用油剂滴鼻[7],如小儿鱼肝油滴剂,具体用法参照说明书。
1.3 疗效判定
术后3个月、6个月返院复查,进行鼻内窥镜和鼻部CT检查以评估手术疗效[8]。治愈:鼻内镜下观察下鼻甲上皮化,形态正常,鼻腔通畅,鼻塞消失;好转:下鼻甲上皮化,轻微鼻塞;无效:下鼻甲仍大,鼻腔黏膜肥厚,鼻塞症状不缓解。治愈和好转为有效。
1.4 统计学方法
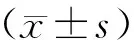
2 结 果
2.1 两组恢复情况比较
A组术后鼻腔通气时间、黏膜恢复时间、住院时间、术后药物治疗时间和病情恢复时间均短于B组,差异具有统计学意义(P均<0.05),手术时间、术中出血量和拔除膨胀海绵时间两组差异无统计学意义(P均>0.05),见表2。
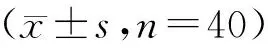
表2 两组恢复情况比较
2.2 术后并发症的比较
术后并发症发生率A组少于B组,差异具有统计学意义(P<0.05),见表3。
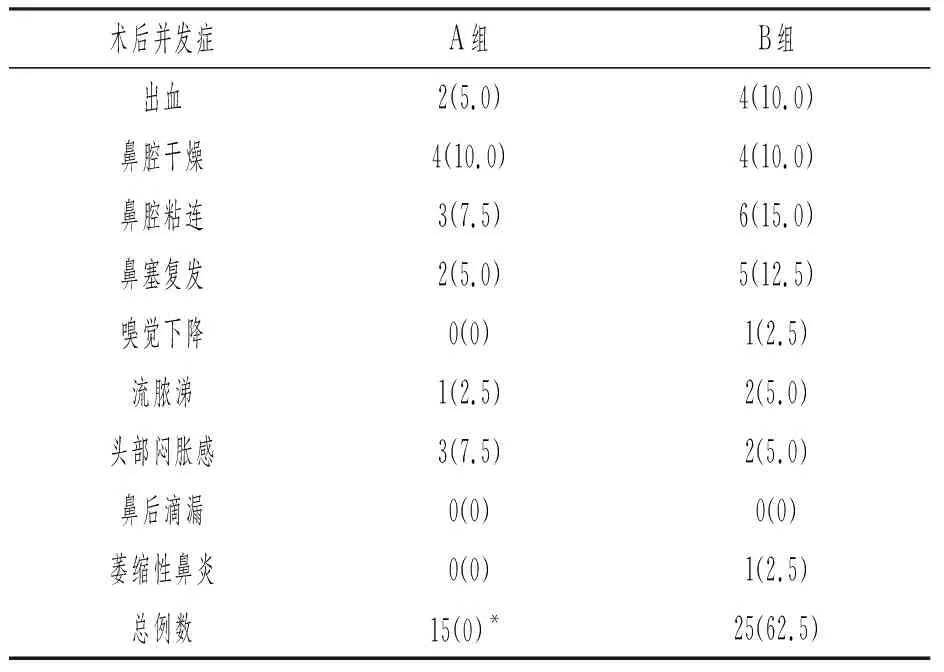
表3 两种术式的术后并发症例数的比较[n(%),n=40]
2.3 手术疗效的评价
术后3个月、6个月A组有效率均高于B组(P均<0.05),提示鼻内镜下改良下鼻甲成形术治疗CHR的效果显著优于下鼻甲成形术。见表4。
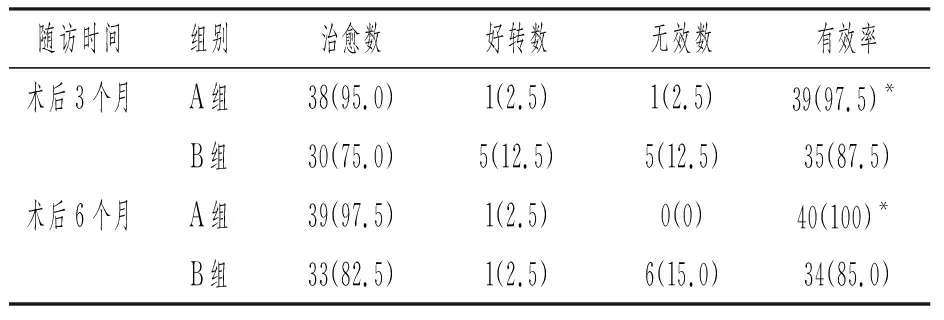
表4 两种术式对CHR的疗效比较[n(%),n=40]
3 讨 论
根据临床症状、病史、鼻内镜检查、1%麻黄素液收缩效果、鼻腔CT检查可确诊CHR。本研究患者术前均进行了鼻内镜和鼻腔CT检查,鼻内镜可以了解鼻腔局部结构,对黏膜形态的判断有清楚的掌握,鼻窦CT可以了解鼻腔窦腔及下鼻甲骨质及软组织情况,为手术提供了前期的感性认识。
CHR主要以下鼻甲减容术来恢复鼻腔通气引流目的,以此演变的手术方式很多,如下鼻甲骨折外移术、下鼻甲部分切除术、下鼻甲黏膜下黏膜或骨质切除术、下鼻甲射频消融术、聚焦超声刀下鼻甲成形术等。但无论选择哪种术式,都要需遵循以下原则[9]:①解除鼻阻塞,恢复正常鼻阻力;②保护鼻黏膜,恢复正常鼻甲形态;③手术简单易行;④减少术后并发症。
对于不伴有显著黏膜肥厚的鼻炎患者,传统的下鼻甲成形术是切除部分下鼻甲骨及其外侧黏膜,将下鼻甲内侧黏膜向外侧覆盖裸露骨面。该术式可较大程度保留下鼻甲内侧黏膜表层不受损伤的同时缩小下鼻甲体积,治疗鼻塞疗效肯定。但具有破坏下鼻甲结构的完整性;术中术后出血量较多等缺点。而且下鼻甲切除体积难以准确掌握,若切除过少,达不到通气引流的目的;若切除过多,将影响鼻腔的温度湿度调节、鼻周期、清洁及免疫功能,引发鼻腔干燥、结痂、感染及鼻出血等并发症,且不符合鼻微创外科的理念,即尽可能地保留鼻黏膜和腺体功能,以减少对鼻纤毛黏液系统清除功能的影响[2]。
鼻内镜下改良下鼻甲成形术,该术式有以下特点[10-11]:①术野清晰,避免鼻黏膜过多损伤,利于术后恢复;②下鼻甲前中部切口,易于缝合止血;③局限于下鼻甲黏骨膜下操作,有效保护黏膜完整性,最大限度减少对黏膜及其分布血管、神经和腺体的损伤;④对高拱下鼻甲骨外移,避免其自行复位,减少术后鼻塞反弹的可能性。A组患者通过对传统的下鼻甲成形术的术式改良,更容易暴露下鼻甲骨整体,对下鼻甲黏膜或黏膜下腺体组织损伤小的同时缩小下鼻甲体积,增宽气流通道。下鼻道增宽可能与鼻甲黏膜下血窦充盈减少或切口挛缩有关,这样可有效减少鼻甲黏膜的损伤[12]。研究表明,对CHR伴有鼻中隔偏曲,鼻窦炎、鼻息肉的患者同期进行改良下鼻甲成形术的效果亦优于传统的下鼻甲成形术[5]。A组患者术中下鼻甲内侧面横行切口操作简便,容易缝合,加上填塞材料的压迫,术后几无出血。术后部分患者有暂时性分泌物增多,考虑为鼻腔黏液纤毛运动系统功能下降,口服桉柠蒎肠溶软胶囊可以促进粘液纤毛运动系统功能恢复,促使鼻腔分泌物早期排出。
本研究结果中显示A组术后鼻腔通气时间、黏膜恢复时间、住院时间、术后药物治疗时间和病情恢复时间均短于B组,差异具有统计学意义(P均<0.05)。术后并发症发生率A组低于B组,差异具有统计学意义(P<0.05)。A组术后3个月、6个月总有效率均高于B组(P均<0.05),也证实了改良下鼻甲成形术的疗效。此外,B组术后6个月有效率较术后3个月略有下降,可能原因是B组患者没有剪除下鼻甲骨性结构,鼻甲黏膜组织再次增厚。
结合相关文献及我们的经验体会,在行改良下鼻甲成形术手术时要注意以下几点[10-12]:①下鼻甲内侧黏骨膜层做囊袋状分离时,尽量彻底暴露下鼻甲骨,以利于囊袋内有足够空间进行操作;②术中尽量保护下鼻甲黏膜完整性,避免误伤;③有条件时采用可吸收缝线缝合切口,避免术后拆线的痛苦;④术后结合口服、喷鼻药物治疗可促进创面尽快恢复。改良下鼻甲成形术相比于传统的下鼻甲成型术不足之处为:手术操作相对复杂,需要术者具有一定的鼻内镜操作技巧与经验。
综上,鼻内镜下改良鼻甲成形术的术野清晰、出血少、恢复快,有效保护鼻腔黏膜生理功能,对CHR的疗效显著优于传统的下鼻甲成形术,值得临床推广。
