以终末期心力衰竭就诊的心肌淀粉样变性一例
2022-01-07李丹苏立
李丹 苏立
400010 重庆医科大学附属第二医院心血管内科
1 病例资料
患者男性,48岁,因“反复活动后喘累3年”入院。患者3年前开始出现活动后喘累,于院外行超声心动图(具体结果不详),考虑为“肥厚型心肌病”,嘱口服药物治疗。后患者不定期于门诊随访,间断口服“培哚普利、美托洛尔、呋塞米、螺内酯”。2月前,患者喘累加重,再次至院外行超声心动图,提示“右心及左房增大、左室壁肥厚、二尖瓣中度反流、心包少许积液、射血分数38%”,仍考虑“肥厚型心肌病”,好转后出院。10 d前,患者再次感喘累加重,遂至我科住院治疗。入院时查体:心率58次/min,体温36.6℃,呼吸24次/min,血压77/51 mmHg。颈静脉怒张,肝颈静脉回流征阳性,双肺呼吸音粗,双侧中下肺可闻及明显湿啰音,未闻及胸膜摩擦音。心前区无隆起,叩诊心浊音界向左下扩大,心率 58次/min,未闻及明显杂音,腹部隆起,肝脏肋下2 cm,移动性浊音阴性,双下肢中度凹陷性水肿。入院后完善检查,N末端B型利钠肽原 9 336 pg/ml(参考值0.0~125 pg/ml)。总蛋白72.5 g/L(参考值65~85 g/L),白蛋白31.9 g/L(参考值40~55 g/L),球蛋白40.6 g/L(参考值20~40 g/L),总胆红素34.6 μmol/L(参考值5.1~28.0 μmol/L),直接胆红素24.7 μmol/L(参考值0.0~10.0 μmol/L),前白蛋白113 mg/L(参考值160~450 mg/L)。入院常规12导联心电图(图1)示:窦性心动过缓,心率58次/min,PR间期210 ms,肢体导联低电压,室内传导阻滞,胸前导联R波递增不良。胸片示双肺肺淤血改变,心影重度增大。超声心动图(图2)示对称性肥厚型心肌病(非梗阻型),双房增大、肺动脉增宽、二尖瓣中度关闭不全、少量心包积液、左室收缩功能减低。进一步完善心脏MRI增强(图3)检查,可见左右心室受累,考虑心肌淀粉样变性。骨髓检查:浆细胞增多。流式细胞学检查:异常浆细胞占细胞总数的0.55%。血清蛋白电泳:LAM型M蛋白血症;游离κ-轻链(血)18.9 mg/L(参考值6.7~22.4 mg/L),游离λ-轻链(血)138 mg/L(参考值8.3~27.0 mg/L),Fκ/Fλ-轻链比值(血)0.137(参考值0.31~1.56);腹壁脂肪组织活检:可见淀粉样物质沉积。结合上述病史及检查,该患者考虑心肌淀粉样变性,处于心力衰竭终末期,后转入血液内科进一步行化学治疗,化疗方案为硼替佐米+地塞米松+环磷酰胺。

图1 入院心电图

图2 入院超声心动图
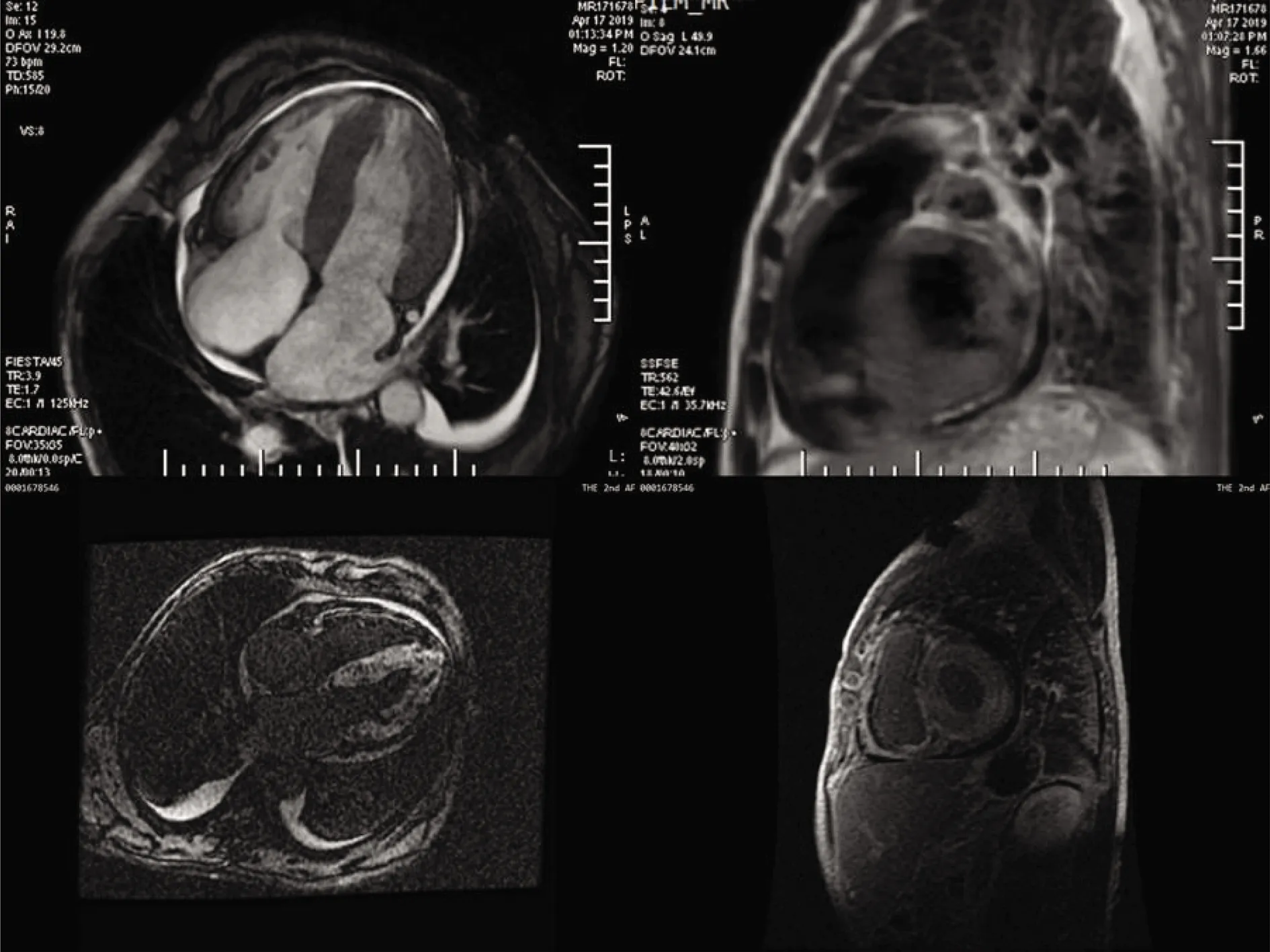
图3 入院心脏MRI增强
2 讨论
本例患者多次因心力衰竭就诊,数次超声心动图检查均提示“肥厚型心肌病”,但入院心电图窦性心动过缓、肢体导联QRS波低电压、胸前导联R波递增不良,心电图改变与心脏彩超结果不一致,遂通过进一步心脏MRI增强、骨髓穿刺、血清蛋白电泳、腹部脂肪活检等检查,诊断考虑心肌淀粉样变性。
心肌淀粉样变属罕见疾病,起病隐匿,临床表现多样,诊断困难,易误诊和漏诊[1];其机制是不可溶性淀粉样蛋白在心肌组织沉积,进而导致心肌电活动传导受损、心肌肥厚、心肌僵硬度增加、舒张功能下降等心功能紊乱的一种疾病。该患者主要临床表现为心功能不全,左心及右心系统均受累,呈进行性加重,常规利尿、强心治疗后效果不佳;伴血压降低、心动过缓,考虑与心脏传导系统及心肌细胞受淀粉样蛋白浸润,心输出量降低有关;有心绞痛表现,舌受累可引起巨舌症,暂无其他系统、器官浸润的临床表现。
患者就诊于我院时已处于终末期心力衰竭,根据梅奥分期标准为Ⅲ期,中位总生存时间为3.5个月[2]。2013年,欧洲一项多中心研究,纳入了346例原发性心肌淀粉样变性患者,结果显示,N末端B型利钠肽原≥8 500 ng/L是患者极差的预后因素[3]。我国学者的研究结果也支持这一结论,N末端B型利钠肽原≥8 500 ng/L患者的中位生存时间仅为3个月[4]。该患者N末端B型利钠肽原为9 336 pg/ml,预后极差。
心肌淀粉样变性进展快、预后差、死亡率高,早期诊断显得尤为重要。临床上,特别是对于不明原因心力衰竭[5],以及心电图表现为肢体导联低电压、胸前导联假性梗死波形,与心室肥厚高电压不相符,室壁增厚(质)肢体导联低电压(电)的这种“质/电矛盾”现象[6],需高度警惕该病,此时心电图、超声心动图、心脏MRI检查、单克隆免疫球蛋白、骨髓中浆细胞等辅助检查手段对该疾病诊断提供了很大的帮助,早期诊断、明确类型,有助于制订正确的治疗方案及改善患者的预后。
利益冲突:无