先天性长QT综合征不同亚型患者的心电图特点比较
2022-01-07徐碧荷李锟杨靖刘元伟佘飞何榕张萍
徐碧荷 李锟 杨靖 刘元伟 佘飞 何榕 张萍
102218 清华大学附属北京清华长庚医院心内科,清华大学临床医学院
先天性长QT综合征(long QT syndrome,LQTS)是一种极为少见的遗传性的心肌细胞离子通道病,是指心电图上QT间期延长,T波异常,易引发尖端扭转型室速(Torsades de pointes,Tdp),进一步产生心室颤动等恶性心律失常介导的晕厥甚至心原性猝死的一组综合征[1]。根据病因不同可分类为先天性和获得性。在美国先天性 LQTS 的患病率约1∶2 000[2],女性患者稍多于男性,约1∶1.6~2.0[3]。LQTS的发病机制是由于基因突变导致的参与动作电位的离子通道功能障碍。LQTS 患者基因突变可能导致离子通道功能的增加或减少,扰乱了正常的离子平衡,导致心脏病理性电活动[4]。目前已经确定了16个LQTS相关基因[5]。其中LQT1、LQT2和LQT3是最常见的亚型,分别由于KCNQ1、KCNH2和SCN5A基因突变引起。目前临床主要通过心电图特征、临床发作特点,并结合基因检测结果进行诊断及亚型确立,心电图更是作为危险分层及疗效评估的重要部分,不同亚型的心电图特点是早期识别及评估的重要手段。本研究通过全面比较国人不同LQTS亚型的临床心电图特点,有助于对其进行早期识别和诊断。
1 对象和方法
1.1 研究对象
从2006年1月至2018年4月北京大学人民医院及北京清华长庚医院住院与门诊病例中筛选并纳入LQTS患者。共选取87例基因检测阳性LQTS患者,其中男性33例,平均年龄29岁。入选标准根据2015年ESC发布的室性心律失常和猝死预防指南[6],采用LQTS的诊断标准包括:(1)12导联ECG证实患者QTc≥480 ms,或者LQTS风险评分(Schwartz标准[7])≥3分;(2)无论QTc多长只要发现明确的LQTS相关致病基因突变;(3)多次12导联ECG证实QTc≥500 ms,同时除外其他导致ECG上QT间期延长的因素;(4)排除继发因素,多次重复12导联ECG提示QTc≥460 ms,并伴有无法解释的晕厥。所有纳入研究患者均根据以上诊断标准筛选入组,并完成基因检测。此外,需排除电解质紊乱、服用药物等原因引起的继发性LQTS患者。本研究符合医学伦理学要求。
1.2 方法
1.2.1 病史 采集患者现病史、既往史、家族史,所有患者进行电话随访。
1.2.2 心电图(ECG)及研究参数 所有研究对象现在安静状态下休息5~10 min,然后进行12导联ECG描记,走纸速度设置为25 mm/s,电压设置为10 mm/mV。研究参数包括:(1)心率(heart rate,HR):首先测量R-R间期,然后由60/R-R 间期可得。(2)QT间期:为QRS波的起点到T波的终点间的时限,测量R-R间期定的3个连续心搏并取平均值。T波终点定义为T波下降支和等电位线的交点或者T波的下降支最大切线和等电位线的交点,T波负向时为T波上升支最大切线和等电位线的交点。在心率较快时,T波与下一个心搏周期的P波多难以准确区分,多采取后一种测量方法。若存在明显T波切迹或为双峰T波时,取后一个T波的终点,但不包括U波。(3)QTc间期:采用Bazett公式测算获得,以调整心率对QT间期的影响。(4)QT波峰间期(QTa):为QRS波起点至T波顶点的间期,T波顶点为 T波振幅最高点,双峰T波时取最高峰。(5)QT间期离散度(QTd):对12导联ECG中基线稳定,同时QRS波的起点及T波的终点确定的至少7个导联(其中胸前导联不少于3个)进行测量,得到的QTmax减去QTmin的差值。(6)T波时限:T波起点至T波终点的距离,T波终点定义为T波起始与等电位线的交点或T波最大上升支切线与等电位线的交点,T波终点的判定与测量QT间期时相同。(7)Tpe间期:为T波的顶点与T波的终点间的时限,T波终点的判定与测量QT间期时相同。(8)T波振幅:TP段至T波顶点的距离。(9)T波上升支角度:T波最大上升支切线与TP 段所在直线的角度。(10)T波下降支角度:T波最大下降支切线与TP段所在直线的角度。以上参数除QTd外均在Ⅱ导联或V5导联测量,由同一名研究者人工测量完成。
1.2.3 运动平板试验 以标准 Bruce方案进行次极量运动,运动试验终止的指征:(1)达到目标心率[(220-年龄)×85%];(2)出现室性心动过速等恶性心律失常;(3)出现心慌、头晕等不能耐受情况。平板运动试验需要患者本人及家属签署知情同意书,需一名经验丰富的临床医师和技师共同完成,试验前开放静脉通道,试验过程中严密监测患者症状、心电、血压等变化,若出现频发室性期前收缩二联律、室性心动过速等恶性心律失常时,及时停止运动,并备好除颤仪及艾司洛尔等药物进行抢救准备。
1.3 统计学方法
2 结果
2.1 基线资料比较
LQTS患者共87例,女性55例(63%),所有患者均基因检测阳性,包括LQT1患者13例,LQT2患者45例,LQT3患者6例,LQT5/7/11/13患者9例,LQTM患者14例。各组患者间发病年龄差异有统计学意义(P=0.004),而就诊年龄差异无统计学意义(P>0.05)(表1)。
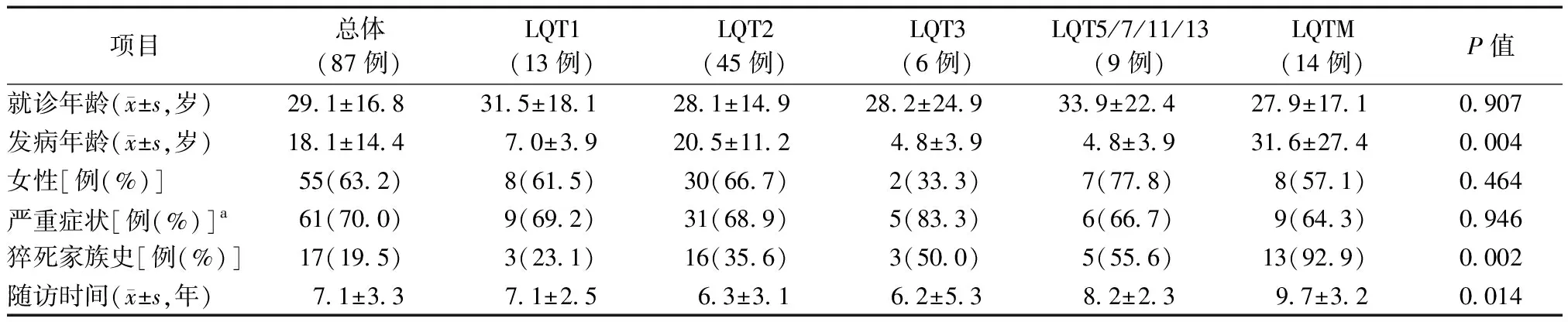
表1 不同亚型的LQTS一般临床特征
2.2 静息心电图各项参数比较
如表2所示,静息状态下各组患者HR和QRS时限无统计学差异。LQT5/7/11/13患者的PR间期最长,而LQT2的PR间期最短(P=0.005),LQT3患者的PR间期长于LQT1(P<0.05)和LQT2患者(P<0.05);LQT3患者的ST段时限最长,与其他各组比较有统计学差异。LQT3患者的T波时限较LQT2(P<0.05)、LQT5/7/11/13(P<0.05)、LQTM(P<0.05)患者显著缩短,与LQT1患者比较无统计学差异。LQT3患者的Tpe时限较LQT2(P<0.05)、LQT5/7/11/13(P<0.05)患者显著缩短,与LQT1患者比较无统计学差异。LQT2患者的T波振幅较LQT1(P<0.01)、LQT3(P<0.05)和LQTM(P<0.01)患者低;LQT5/7/11/13患者T波振幅较LQT1(P<0.05)和LQTM(P<0.05)患者低。LQT2患者T波上升相对缓慢,T波上升支角度较LQT1(P<0.05)和LQT3(P<0.01)大;LQT2患者T波下降也相对缓慢,T波下降支角度较LQT1(P<0.01)和LQT3(P<0.05)大。
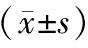
表2 不同亚型LQTS的心电参数比较
2.3 LQT1 型与 LQT2 型在运动试验中的心电参数比较
此部分研究共纳入的LQT1患者5例,LQT2患者9例。两组患者运动试验中的各项心电参数平均值的变化(图1)。LQT1和LQT2患者QTc间期在运动过程中呈现不同的变化趋势,LQT1患者的QTc、QTa间期在运动过程中呈延长趋势,在恢复期呈逐渐缩短表现。与之相反LQT2患者的QTc、QTa间期在运动过程中呈缩短趋势,而在恢复期呈延长表现。在心率快时(运动4级)两组患者QTa差异最显著,LQT2患者在整个过程QTc、QTa中均短于LQT1患者,而Tpe间期均长于LQT1患者。两组患者的QTd间期在运动试验各阶未发现统计学差异。
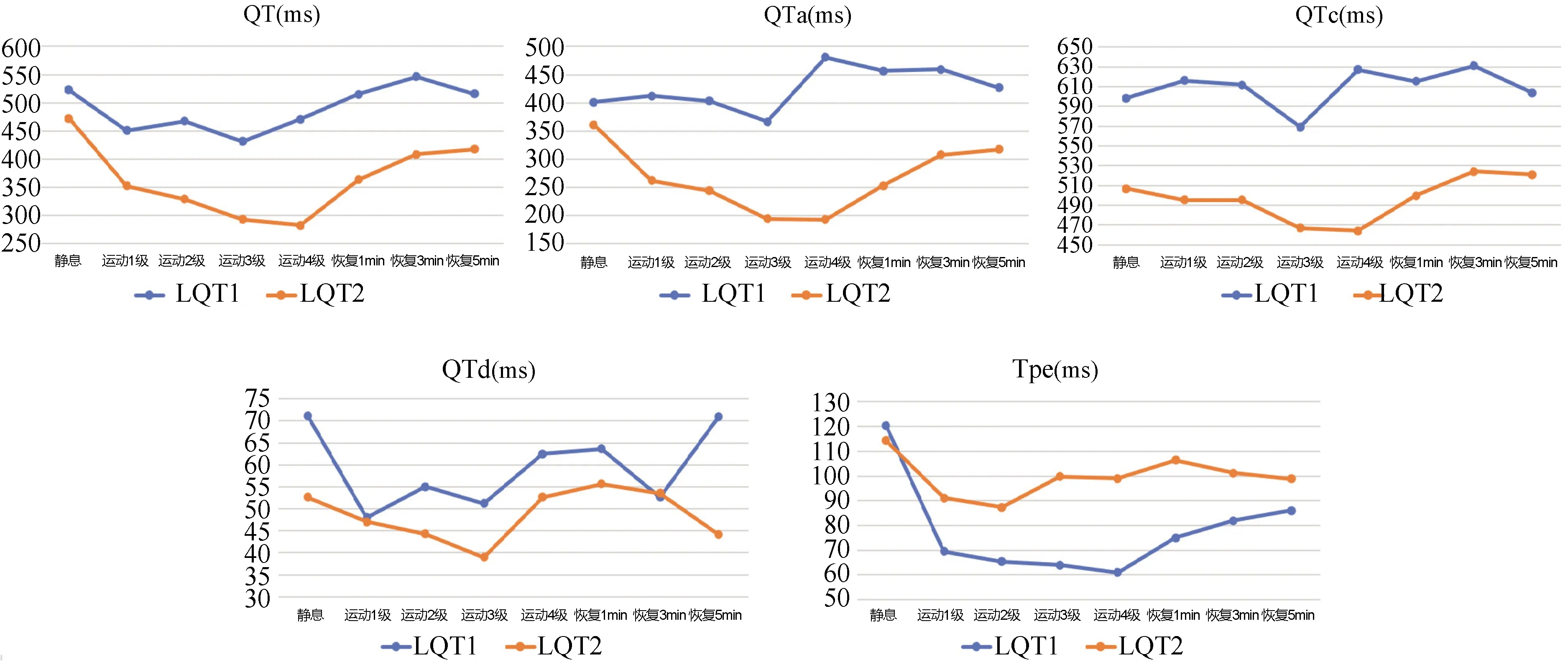
图1 LQT1与LQT2患者在运动试验中心电参数的变化比较(n=14)
2.4 不同亚型随访预后比较
针对不同类型的LQTS患者,对各亚组患者进行了生存分析,发现各组患者累积生存率有统计学差异(P=0.019)(图2A);此外,通过Cox回归法对相关变量进行了多因素分析发现,LQTM和LQT3患者累积生存率显著差于其他几组LQTS患者(P=0.015)(图2B)。

A:各组的累积生存率;B:Cox回归分析的累积生存率
3 讨论
对遗传学基础和发病机制理解的加深是过去十年中LQTS的突破性进展,目前已确定了16个LQTS相关致病基因[5],且新的致病基因仍在继续被发现。不同遗传类型的LQTS有不同的ECG表现相关,这与离子通道功能障碍的类型和程度相关。QTc持续时间不能区分LQTS类型,因此在临床诊治过程中往往给医生带来许多困惑。T波的形态改变和其他心电参数常常呈基因特异性特征,对LQTS的诊断有极大提示意义。早在1995年,Moss等[8]就发现3种主要的LQTS类型LQT1、LQT2和LQT3有独特的心电图特征:LQT1常呈宽基底T波,LQT2呈低幅度T波,LQT3呈迟发高尖T波。Antzelevitch等[9]通过体外药物模型证实了Moss等的观察。这些模型不仅再现了不同离子通道的特异性的T波形态,并且记录到了动作电位的跨壁异质性。试验发现心外膜心肌细胞的动作电位时程最短,构成T波峰值,M细胞的动作电位时程最长,反应了T波终末部,除非复极异质性很大,否则心内膜心肌细胞通常不直接呈现在心电图上。
Zhang等[10]对LQTS心电图表型与基因型的关系进行了深入分析,包含某一基因的突变引起的多样性心电图改变,即LQT1包括宽基底T波、高尖婴儿型T波、非对称迟发T波;LQT2包括不同类型的双峰或顿挫T波,且常常振幅较低;LQT3表现为迟发双向或非对称高尖T波。这些结果与我们对患者心电图参数测量的结果一致,即LQT1患者多表现为T波时限较长,同时上升支和下降支比较陡峭,振幅较高;LQT2表现为T波时限最长,上升支和下降支缓慢,低振幅;LQT3患者ST段显著延长,T波上升和下降陡峭,振幅较高,T波时限较短。另外我对相对少见类型的LQTS患者心电图特征也进行了分析,心电图参数测量方面LQT5/7/11/13表现类似LQT2表现,ST段不长,T波较宽,上升支和下降支缓慢,低振幅。1例LQT5的T波形态呈正常T波形态;2例LQT7患者,其中1例出现显著U波;3例LQT11患者呈类LQT1表现;2例LQT13患者呈类LQT2变现,T波双峰。这提示我们在根据心电图进行临床诊断和基因检测时不能忽视少见类型LQTS类型,也提示我们仅凭心电图特征并不能可靠的对LQTS进行准确分型。
运动试验过程中LQT1与LQT2患者心电参数变化存在统计学差异,Takenaka等[11]报道了LQT1患者的QTc和Tpe在运动过程中出现逐渐延长的表现,这与本试验观察到的现象一致。而LQT2患者和正常对照组在运动过程中未出现明显QTc及Tpe的变化,但LQT2患者随着运动的进行,心率增快,心电图出现明显T波切记。Chattha等[12]发现,LQT1患者在运动恢复过程中,QTc呈现明显缩短的表现(33±11)ms,而LQT2患者在运动恢复时,QTc呈现延长表现,rQTc为(40±16)ms,这也与本研究的发现一致。运动试验过程中LQT1与LQT2患者心电参数变化差异,主要与LQT1 和LQT2涉及的离子通道相关。IKs通道是肾上腺素敏感性K+通道,心率快时发挥复极储备作用。LQT1患者IKs通道功能受损,复极储备受损,复极时K+外流减少,使QT间期显著延长。因此,随着心率增快LQT1患者QT间期不能够相应缩短,却呈现相对延长表现,表现为QT间期频率适应性不良。而LQT2患者IKr无复极储备受损,表现出相反的特点[13-14]。相比而言,除QTc、Tpe外,本研究在运动试验中进行观察的心电参数较既往研究更多,更加完善运动试验过程中LQT1及LQT2患者的心电特点。
综上所述,心电图特征能够在临床诊断和基因型预测方面提供非常有价值的 信息。诊断方面,大约30%的基因检测阳性LQTS患者,其QTc值正常或在边界范围(<470 ms)[15],这增加诊断的复杂性和困难。心电图形态分析有助于上述提高上述患者诊断正确率。此外,T波形态可以帮助预测LQTS的基因类型,提高基因检测的针对性,减少不必要的资源浪费。本研究进一步丰富了LQTS心电图特征性表现,为LQTS的诊断和鉴别诊断提供了非常有价值的信息。运动试验对鉴别最常见的LQTS类型LQT1和LQT2有重要价值。
LQTS患者静息心电图各参数特征呈基因特异性,结合患者各项心电参数测量可进行初步分类。此外运动试验中,LQT1和LQT2患者运动和恢复过程中QTc、QTa、Tpe等参数呈现不同变化,有助于鉴别。
利益冲突:无