胡蜂蜇伤致急性肾损伤的危险因素分析
2022-01-06刘静兰余晓刚桂升敏席祖洋张凌云杨路焕米元元
田 飞 张 蓉 刘静兰 余晓刚 桂升敏席祖洋 张凌云 杨路焕 米元元
(1. 三峡大学 第一临床医学院[宜昌市中心人民医院] 急危重症医学科, 湖北 宜昌 443003; 2. 三峡大学 人民医院[宜昌市第一人民医院] 重症医学科, 湖北 宜昌 443000; 3. 华中科技大学同济医学院 附属协和医院 重症医学科, 湖北 武汉 430022)
蜂蛰伤是被蜂尾螫伤后,毒液注入人体,局部出现红肿刺痛,引起一系列复杂的生物学变化,重者可产生全身中毒症状,甚至导致多器官衰竭综合征(multiple organ dysfunction syndrome,MODS)或死亡[1-2]。有研究结果显示,在亚洲,胡蜂蜇伤是急性肾损伤(acute kidney injury,AKI)的常见原因,胡蜂蜇伤引起的AKI发生率为20%~50%[3]。胡蜂蜇伤引起AKI的死亡率较高,达5.6%~50.0%,且胡蜂蜇伤诱导AKI的发病机制仍不清楚[4-5]。宜昌地区属于亚热带季风气候,多为森林覆盖率高的山地丘陵地形,是蛇伤和蜂蛰伤的高发地区,其中袭人蜂以胡蜂多见[6]。由胡蜂蜇伤引起的AKI对人类健康造成了严重危害,本研究拟通过回顾性分析,探讨胡蜂蜇伤导致AKI的相关危险因素,以期为临床诊断及治疗提供参考。
1 材料和方法
1.1 研究对象
本研究回顾性分析我院2014年1月-2020年9月救治的胡蜂蜇伤患者。入选标准为:年龄>18岁;胡蜂蜇伤的诊断依据临床因素和体格检查结果;被胡蜂蜇伤次数至少>2。排除标准:既往有慢性肾病(chronic kidney disease,CKD)或服用非甾体抗炎药可能加重肾脏损伤的患者;接受长期透析治疗或肾移植的终末期肾病(end-stage renal disease,ESRD)患者;病历资料信息不全的患者。通过医院电子病历系统收集人口统计学、临床资料和生化标志物检测结果。本研究方案经我院伦理委员会批准。
1.2 AKI诊断
AKI的诊断参照改善全球肾脏疾病预后(kidney disease improving global outcome,KDIGO)临床实践指南的AKI诊断标准,基于血清肌酐(creatinine,Cr)与基线Cr的比率及少尿持续时间[6]。AKI的诊断定义为:在入院48 h内,Cr上升≥0.3 mg/dL(≥26.5 μmol/L);或入院7 d内,Cr升高≥1.5倍基线值水平(Cr基线水平为患者入院前12个月在门诊或体检中接受的Cr检测);或连续6 h尿量<0.5 mL/(kg·h)。将胡蜂蜇伤患者分为AKI组和非AKI(NAKI)组。
1.3 实验室检查
统计患者蛰伤至就诊时长,采集胡蜂蜇伤后48 h内第1次血样和尿样,测定白细胞(WBC)、血小板(PLT)、血红蛋白(HB)、丙氨酸转氨酶(ALT)、天冬氨酸转氨酶(AST)、肌酸激酶(CK)、肌酸激酶同工酶(CK-MB)、乳酸脱氢酶(LDH)、部分活化凝血酶时间(APTT)、凝血酶原时间(PT)、肌红蛋白(Myo)、血清肌酐(Cr)、血尿素氮(BUN)、总胆红素(TBIL)等指标。所有生化指标均使用我院化验室的自动生化分析仪进行测定。
1.4 统计分析
2 结果
2.1 患者基线特征
本研究通过电子病历系统共收集273例胡蜂蛰伤患者临床资料,排除ESRD患者12例和CKD患者28例,病历资料信息不全患者16例,最终有217名患者被纳入。根据KDIGO标准,由胡蜂蜇伤引起的AKI患者71例(32.72%),NAKI患者146例(67.28%)。通过单因素分析,评估蜂蛰伤患者发生AKI的各种危险因素。AKI患者表现为蛰伤至就诊时长、WBC、ALT、AST、CK、CK-MB、LDH、APTT、Myo、Cr、BUN、TBIL水平升高,PLT、HB水平降低,差异均有统计学意义(均P<0.05)。AKI组与NAKI组患者的年龄、性别和PT比较,差异均无统计学意义(均P>0.05),见表1。

表1 两组患者临床特征
2.2 AKI的危险因素分析
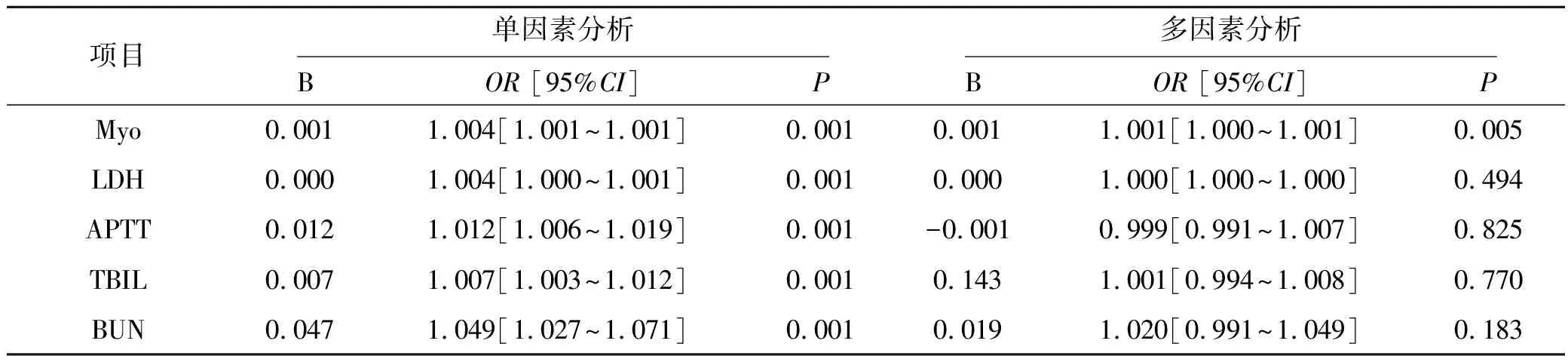
由于AKI是由Cr升高定义的,为了避免共线性问题,Cr从多变量分析中排除。多因素Logistic回归分析显示,蛰伤至就诊时长[OR=1.154(95%CI:1.016~1.311)]、ALT[OR=1.001(95%CI:1.000~1.002)]、WBC[OR=1.105(95%CI: 1.024~1.193)]、CK[OR=1.000(95%CI:1.000~1.000)]、Myo[OR=1.001(95%CI: 1.000~1.001)],是蜂蛰伤患者发生AKI的危险因素,见表2。

表2 蜂蛰伤发生AKI的危险因素分析
通过Logistic回归模型进一步探讨蛰伤至就诊时长、ALT、WBC、CK和Myo与AKI发生风险的关系。根据蛰伤至就诊时长、ALT、WBC、CK和Myo各因素水平的四分位数将总人群分为4组,与各自参照群体相比,各因素四分位水平高的其发生AKI的风险更高。通过校正蛰伤至就诊时长、ALT、WBC、CK和Myo后,仍显示四分位水平与发生AKI的风险呈正相关,见表3。
续表2 蜂蛰伤发生AKI的危险因素分析

表3 蛰伤至就诊时长、ALT、WBC、CK、Myo与蜂蛰伤发生AKI的关系
2.3 预测患者发生AKI的ROC分析
探索各危险因素对蜂蛰伤患者发生AKI的预测能力,做ROC曲线分析(图1)。ROC分析变量预测的约登指数(youden index)、灵敏度(sensitivity, Se)、特异度(specificity, Sp)、ROC曲线下面积(area under the ROC curve, AUC),其中多变量联合有较好的预测效能,AUC=0.899(95%CI:0.851~0.936),Se=83.10%,Sp=82.07,P<0.001,见图1和表4。
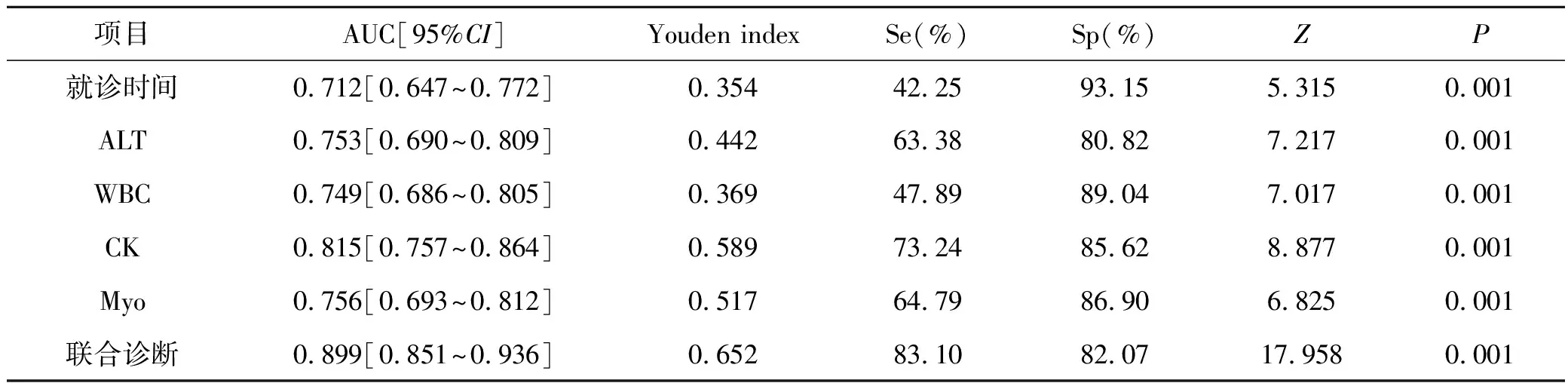
表4 蛰伤至就诊时长、ALT、WBC、CK和Myo预测蜂蛰伤发生AKI能力的ROC分析

注:A:单变量ROC预测能力; B:多变量联合ROC预测能力图1 ROC曲线比较不同变量预测蜂蛰伤发生AKI的能力
3 讨论
蜂毒和蛇毒是亚洲国家较关注的环境毒素,二者是导致AKI的原因之一,胡蜂蜇伤的机制可能包括毒液的直接毒性作用和机体对毒液成分的免疫炎症反应,两者均可导致器官功能衰竭,若不尽早治疗,可能导致较高的死亡率[7-8]。本研究中患者胡蜂蜇伤后诱导AKI的发生率为32.71%。因而,确定胡蜂蜇伤引起AKI的病理生理机制仍然是一个紧迫的问题。蜂毒的化学成分复杂,主要成分为多肽类的蜂毒肽、蜂毒明肽及肽401,酶类的磷脂酶A2、透明质酸酶,以及非肽非酶类的组胺、儿茶酚胺等[9]。胡蜂毒液中主要过敏原是聚乳酸1 (poly lactic acid 1,PLA1)和聚乳酸2(poly lactic acid 2,PLA2),蜇伤后抗原提呈细胞激活过敏原与IgE(immunoglobulin E,IgE)抗体相结合,释放白三烯和组胺类炎症介质,从而出现荨麻疹、瘙痒、低血压、心律失常、循环衰竭和喉头水肿等过敏反应[10]。
胡蜂蛰伤后大多患者在短时间内发生不同程度的过敏反应,因而患者入院时间可影响早期治疗效果。本研究经过单因素和多因素校正混杂因素后发现,蛰伤至就诊时长是导致AKI的独立危险因素。有研究认为蜂蛰伤后入院时间超过6 h为发生肾损伤的独立危险因素[11]。本研究经过趋势性分析发现入院时间超过9.7 h时诊断意义更大,可见入院时间可能决定胡蜂蛰伤的严重程度。因此,蜂蛰伤后应尽早到医院就诊,积极接受相关治疗,减少并发症的发生。
本研究发现,WBC在单因素分析中与AKI具有相关性,多因素回归分析也显示WBC是发生AKI的独立危险因素。说明WBC水平升高可能参与了胡蜂蜇伤诱导AKI的过程。有研究认为,胡蜂毒液促进WBC趋化,激活炎症细胞,导致炎症介质释放,WBC水平升高后,相应的血管内皮细胞损伤特异性标志物(血栓调节蛋白和血管性假血友病因子)也增高,器官受累程度与WBC升高水平具有相关性[12]。另研究认为,胡蜂蜇伤患者WBC增高程度与AKI呈显著正相关[8]。本研究趋势线分析结果也显示,胡蜂蜇伤患者WBC水平与发生AKI的危险呈正相关。
本研究显示,CK、Myo是胡蜂蛰伤发生AKI的影响因素,其水平与发生AKI的风险呈正相关。有研究认为,胡蜂毒素中溶血肽和PLA2具有肌毒和溶血活性,毒素可破坏骨骼肌和红细胞膜的磷脂,导致横纹肌溶解[13]。横纹肌损伤导致毛细血管通透性增加,使CK、Myo释放入血[14]。Myo使肾脏血管收缩造成肾小管损伤,产生肌红蛋白尿和血红蛋白尿,造成肾小管坏死,形成的色素管型进而引起AKI,主要表现为急性肾小管坏死、急性间质性肾炎、肾皮质坏死等[15]。
本研究发现,胡蜂蛰伤患者出现AKI组的ALT明显升高。ALT为肝功能损伤最敏感的标记物,而肝功能损伤可导致肾功能异常[16]。有研究证实,肝损伤后通过激活肾小管细胞凋亡和氧化机制诱导AKI的发生[17]。因此,AKI早期积极给予药物保肝治疗是必要的。
综上所述,胡蜂蛰伤患者的蛰伤至就诊时长、ALT、WBC、CK和Myo是预测AKI发生的敏感指标,联合诊断预测效能较高。胡蜂蛰伤患者AKI的发生率高,应早期加强多器官功能监测,积极预防或延缓AKI的发生。同时,由于本研究为回顾性研究,没有完整的临床特征记录,未来还需要前瞻性的随机对照研究,针对胡蜂蛰伤导致AKI的特点,探寻更有效的防治方法,以期改善患者预后。
