ICU中心静脉导管相关性血流感染的危险因素分析及干预措施
2022-01-05袁海蓉聂琴棋奉玉兰
袁海蓉 聂琴棋 奉玉兰
近年来随着重症医学的飞速发展,在重症监护病房(ICU)中,中心静脉导管的应用日益广泛,是危急重症患者实施营养支持、补液、监测容量等操作的关键手段[1-2]。且相关研究报道[3],中心静脉导管可有效避免静脉营养液外渗致外周静脉及局部皮肤的损伤,同时可有效减轻患者反复穿刺的痛苦,大幅度减少护士的工作量,已成为ICU必不可少的监测治疗通道。随着中心静脉置管的广泛应用,其相关并发症的发生率正呈逐年攀升趋势,其中中心静脉导管相关性血流感染是主要并发症,亦是医院感染的重要因素之一。ICU患者一旦发生导管相关性血流感染,不但延长住院时间,同时增加临床治疗的难度,从而对患者的预后转归产生不利影响[4-5]。因此,早期诊断导管相关性血流感染,明确高危因素,从而制定并实施针对性干预措施至关重要,亦是改善患者预后的关键。本研究探讨ICU中心静脉导管相关性血流感染的危险因素及干预措施,旨在为临床治疗提供数据支持,现报告如下。
1 资料与方法
1.1 一般资料
选取2018年3月-2020年9月我院ICU接受中心静脉置管的患者765例作为研究对象。纳入标准:(1)所有患者均行中心静脉置管;(2)年龄≥20岁;(3)均接受细菌培养检查;(4)均于ICU接受诊治。排除标准:(1)入组前即已存在或疑似感染;(2)ICU住院时间以及导管留置时间<48h;(3)正参与其他研究;(4)研究过程中退出或失访者。本研究与《赫尔辛基宣言》相关要求相符。其中,男性528例,女性237例;年龄34~87岁,平均(61.85±5.49)岁;高血压161例;糖尿病80例;心脑血管疾病114例;BMI 19~28kg/m2,平均(23.07±2.74)kg/m2。
1.2 方法
(1)基线资料采集:采用医院自制的基线资料调查表,主要内容涵盖性别、年龄、高血压、糖尿病、心脑血管疾病、体质量指数(BMI)、入院时APACHEⅡ评分。(2)治疗情况采集:通过医院病历系统进行回顾性调查,主要内容涵盖机械通气、泌尿道插管、穿刺次数、导管留置时间、应用多腔导管、静脉营养、应用广谱抗生素种类、ICU内置管。(3)分组方式:根据是否发生导管相关性血流感染分为感染组41例和无感染组724例。导管相关性血流感染判定标准主要参照美国感染病学会制定的相关指南[6]进行。
1.3 观察指标
分析两组基线资料以及治疗情况的差异,分析ICU中心静脉导管相关性血流感染危险因素。
1.4 统计学方法

2 结果
2.1 两组基线资料的比较,表1
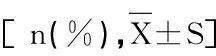

项目 感染组(n=41) 无感染组(n=724) χ2/t值 P值性别(男/女) 27/14 501/223 0.203 0.652年龄(岁) 69.32±5.22 60.13±4.28 13.208 0.000高血压 19(46.34) 142(19.61) 16.682 0.000糖尿病 9(21.95) 71(9.81) 6.112 0.013心脑血管疾病 13(31.71) 101(13.95) 9.648 0.002BMI(kg/m2) 23.01±2.85 23.08±2.75 0.158 0.874入院时APACHEⅡ评分 20.04±3.22 15.40±3.01 9.566 0.000
2.2 两组治疗情况的比较,表2
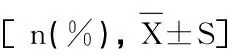

项目 感染组(n=41) 无感染组(n=724) χ2/t值 P值机械通气 39(95.12) 562(77.62) 7.054 0.008泌尿道插管 40(97.56) 635(87.71) 3.629 0.057穿刺次数(次) 4.02±1.24 2.15±0.57 18.689 0.000导管留置时间(d) 12.55±3.15 5.62±1.52 26.225 0.000应用多腔导管 22(53.66) 224(30.94) 9.181 0.002静脉营养 32(78.05) 346(47.79) 14.213 0.000应用广谱抗生素种类 2.01±0.34 1.22±0.13 33.122 0.000ICU内置管 23(56.10) 361(49.86) 0.604 0.437
2.3 ICU中心静脉导管相关性血流感染危险因素的多因素Logistic回归分析,表3
以ICU中心静脉导管相关性血流感染为因变量,赋值:感染=1,无感染=0。以年龄、高血压、心脑血管疾病、入院时APACHEⅡ评分、机械通气、导管留置时间、应用广谱抗生素种类为自变量。赋值:年龄、入院时APACHEⅡ评分、导管留置时间均为原值输入,其余自变量均以是=1,否=0。经多因素Logistic回归分析结果显示,年龄、高血压、心脑血管疾病、入院时APACHEⅡ评分、机械通气、导管留置时间、应用广谱抗生素种类为ICU中心静脉导管相关性血流感染的危险因素(P<0.05)。
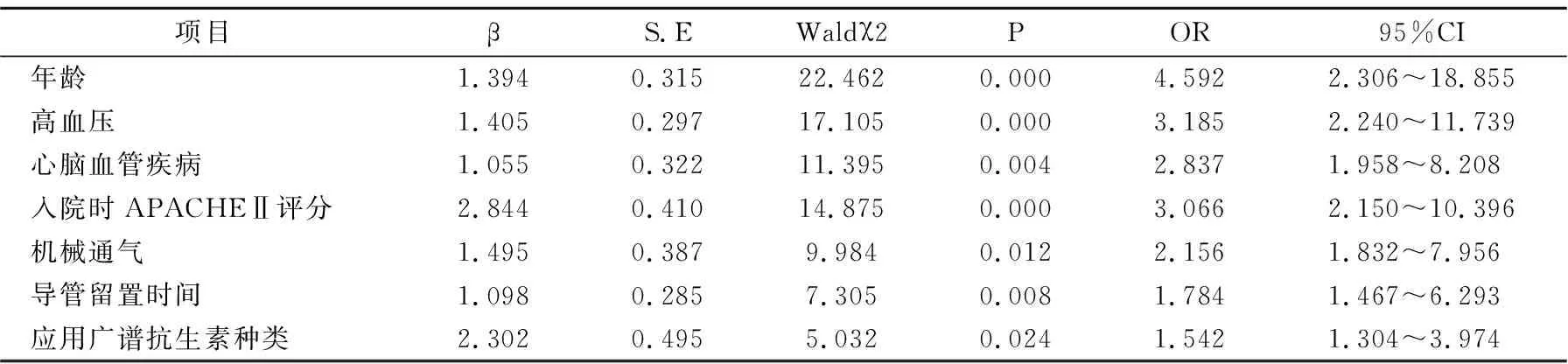
表3 ICU中心静脉导管相关性血流感染危险因素的多因素Logistic回归分析
3 讨论
ICU患者由于病情较为严重而处于昏迷状态,长期卧床导致锻炼的缺乏,从而普遍存在免疫功能低下的特点,加之ICU诊治过程中的侵入性操作相对较多,因此中心静脉导管置管广泛应用于ICU患者的治疗中[7-9]。中心静脉导管的长期留置可引发一系列并发症的发生,包括感染、血栓形成以及机械损伤等,其中导管相关性血流感染是ICU患者中心静脉导管置管过程中较为常见的一种并发症,不但延长患者的住院时间,增加住院费用,甚至对患者的预后转归产生极其不利的影响,已受到国内外的广泛关注[10-11]。
本研究多因素Logistic回归分析结果显示,年龄、高血压、心脑血管疾病、入院时APACHEⅡ评分、机械通气、导管留置时间、应用广谱抗生素种类为ICU中心静脉导管相关性血流感染的危险因素。其原因:可能随着年龄的不断增长,机体抵抗力以及免疫力随之下降,从而导致机体对病原菌的抵御能力降低,增加了感染的风险。而合并高血压以及心脑血管疾病的患者存在不同程度的生理功能障碍以及免疫力降低,在病原菌入侵时,更易发生感染[12-13]。入院时APACHEⅡ评分是临床广泛用于反映患者病情严重程度的工具,其分值越高预示患者病情越重,预后越差,不但可作为评估预后的客观指标,亦可作为医院感染的风险指标。机械通气属于有创操作,增加了患者与病原菌的接触机会,继而易引发感染。而随着导管留置时间的增加,血液中的血清蛋白以及纤维蛋白等物质极易沉积在导管表面,上述沉积物属于病原菌的理想培养基,发挥保护病原菌被免疫细胞以及抗菌药物杀灭的作用,从而促使大量的病原菌释放入血,最终使感染发生[14]。应用广谱抗生素种类的增加极易导致耐药菌株的产生,继而增加感染的几率。
根据ICU中心静脉导管相关性血流感染的危险因素,制定干预措施。(1)对原发疾病以及基础疾病开展积极治疗,并注重对重要器官功能的保护,同时按照患者的具体病情实施肠内外营养支持,提高机体免疫力。(2)置管部位尽量选取锁骨下,以远离感染源的穿刺部位为宜,尽量减少或避免聚氯乙烯以及多腔导管的应用。在病情允许的前提下,尽量缩短置管时间,针对需长期置管的患者,需定期应用维护包完成导管的维护或更换。(3)避免多种广谱抗生素的联合应用,应根据细菌血培养结果合理应用抗生素。(4)定期开展针对ICU医护人员的院感知识以及中心静脉置管操作培训,充分掌握置管适应证、无菌操作流程以及相关感染诊断标准等。(5)加强对患者病情以及感染的监测,定期评估患者病情以及置管情况,定期开展导管尖端处以及外周血的菌落培养。
综上所述,ICU中心静脉导管相关性血流感染的危险因素包括年龄、高血压、心脑血管疾病、入院时APACHEⅡ评分、导管留置时间、应用广谱抗生素种类及机械通气,临床工作中应针对上述危险因素进行干预,以达到降低感染风险发生的目的。
