持续腰大池引流在神经外科治疗中的应用
2022-01-04杨丽丰
杨丽丰
现如今,在神经外科诸多疾病的治疗中,持续腰大池引流的运用十分普遍,由于此技术操作比较方便快捷,安全性比较高[1,2],所以在相关疾病治疗中已经取得不错的治疗成效。为了验证在神经外科治疗中持续腰大池引流的临床应用价值,现将80 例神经外科患者的治疗过程与结果汇报如下。
1 资料与方法
1.1 一般资料 选取2020 年1~12 月本院80 例神经外科患者,男44 例,女36 例,年龄44~74 岁,平均年龄(59.34±5.12)岁。其中,10 例为难治性脑脊液漏:4 例属于开颅术后切口漏、6 例属于颅底骨折脑脊液漏;15 例为颅内感染:3 例属于脑肿瘤术后感染、4 例属于脑外伤术后感染、4 例属于脑出血术后感染、4 例属于脑脊液漏合并颅内感染;25 例为蛛网膜下出血:15 例属于创伤性、10 例属于动脉瘤性;30 例为脑室内出血。
1.2 方法 应用一次性硬膜外麻醉包,让患者保持侧卧位姿势,腰3~4 或腰4~5 间隙应用硬膜外套管针18 号穿刺于腰大池蛛网膜下腔部位,见到脑脊液流出后把软质硅胶管经针芯置于腰大池中5~8 cm,确保硅胶管头端指向患者骶尾部,当导管中有脑脊液流出之后将引流管固定好。导管尾部与无菌引流袋相连接,引流袋有能够调节流速的开关,确保引流袋高度和腋中线保持平行,以常压闭式方式进行引流。每日对患者的引流袋进行更换,同时要求医务工作者记录好患者脑脊液引流的量、性状,将其引流量控制在200~300 ml/d,另外取适量脑脊液作为样本进行生化检验,针对检验结果存在颅内感染的患者,需继续进行细菌培养、药敏试验。硅胶管留置时间因患者病情而异,一般情况下为5~14 d 左右[3]。
2 结果
80 例接受持续腰大池引流的患者,在引流过程中没有出现再出血、脑疝、继发性颅内感染等症状。10 例难治性脑脊液漏患者全部治愈,治疗总有效率达到100.00%,引流时间(10.32±2.12)d,死亡/并发症发生率为0;15 例颅内感染患者治愈14 例,治疗总有效率达到93.33%,引流时间(9.31±2.33)d,死亡/并发症发生率为6.66%;25 例蛛网膜下出血患者治愈24 例,治疗总有效率达到96.00%,引流时间(7.57±2.13)d,死亡/并发症发生率为4.00%;30 例脑室内出血患者积血均有效清除,治疗总有效率达到100.00%,引流时间(7.64±2.34)d,死亡/并发症发生率为0。见表1。
表1 80 例接受持续腰大池引流患者的治疗结果分析 [,n(%)]
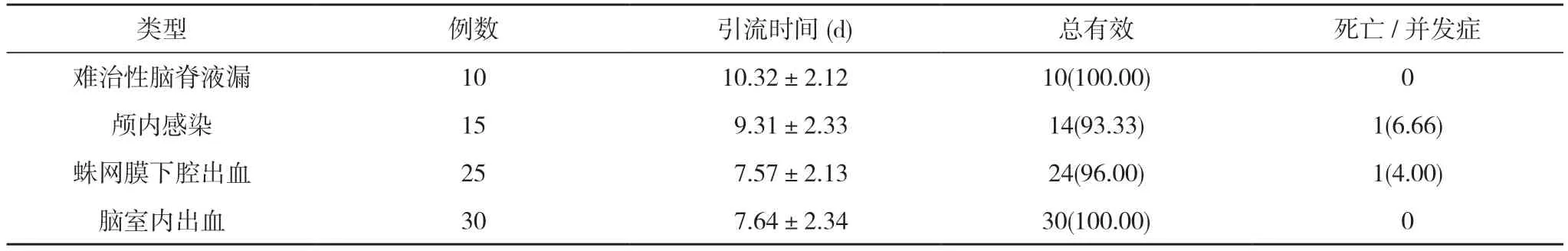
表1 80 例接受持续腰大池引流患者的治疗结果分析 [,n(%)]
3 讨论
持续腰大池引流就是基于体外持续引流蛛网膜下异常脑脊液[4],同时使颅内压处于较低的状态,达到有效治疗的效果。对神经外科疾病的临床治疗,如难治性脑脊液漏、颅内感染、蛛网膜下腔出血、脑室内出血等有着显著的疗效,由于其属于一种微创技术,操作较为简单方便,安全性比较高,术后恢复比较快,所以已经获得临床医师与患者的认可。除此之外,持续腰大池穿刺引流还能运用在颅底神经外科手术当中,在手术期间对脑脊液进行引流,能够使颅内压降低[5],缩小脑容积,降低对脑组织带来的牵引力,促进手术视野的充分暴露,为临床医师的手术操作带来便利,现已在神经外科治疗中运用较为普遍。
脑脊液漏主要以颅底骨折脑脊液鼻漏、耳漏、术后伤口脑脊液漏为主[6],属于神经外科的常见性病症,容易诱发颅内感染。在早期治疗阶段,主要通过抗生素、脱水降颅压、床头抬高等干预方式。当脑脊液漏患者接受7 d 以上的常规治疗依旧不见好转,可将其划分成难治性脑脊液漏疾病,需对患者运用持续腰大池引流,通过使硬脑膜漏口处于干燥状态,加快漏口位置肉芽组织的生长,能够促进漏口的愈合。引流之后当脑脊液漏停止,还能利用夹闭引流管继续观察48 h[7],依旧没有脑脊液漏情况下即可将导管拔除。如若脑脊液漏通过上述治疗14 d 左右依然没有任何好转,需通过手术修补漏口的方式。除此之外,针对手术后出现脑脊液漏的患者,需通过预防性置管方式使硬膜修复的可能性增加。本次临床研究结果表明,10 例难治性脑脊液漏患者全部治愈,治疗总有效率达到100.00%,引流时间(10.32±2.12)d,死亡/并发症发生率为0。
颅内感染作为神经外科较为多见的并发症之一,根据相关数据统计表现[8],颅内感染发生几率为2%~5%左右,而病死几率达到25%~40%。传统的颅内感染治疗方式主要运用反复腰穿释放脑脊液方式,因操作过程繁琐复杂,不但会使患者饱受病痛折磨,还不能持续引流炎性脑脊液,影响临床治疗效果。现如今,通过利用持续腰大池引流能够弥补传统治疗的缺陷,将感染的脑脊液持续引流到体外,并加快脑脊液的分泌,对于炎性脑脊液达到稀释与冲洗的作用,相较于传统的反复腰穿方式,该治疗效果更加明显。尤其针对重症颅内感染患者,也能联合应用鞘内注射抗生素的方式强化临床治疗效果[9],但是临床上对于鞘内用药剂量、用药安全性还存在许多争议,没有达成统一共识。当颅内感染患者病情逐渐恢复,脑脊液检验指标达到正常状态后即可将引流管拔除。本次临床研究结果表明,15 例颅内感染患者治愈14 例,治疗总有效率达到93.33%,引流时间(9.31±2.33)d,死亡/并发症发生率为6.66%。治愈患者脑脊液常规检验、生化指标检验均达到健康范围。
自发性蛛网膜下腔出血好发于颅内动脉瘤破裂出血,针对动脉瘤的临床治疗,一般应用开颅动脉瘤夹闭术、介入栓塞治疗方式[10],但是针对沉积于蛛网膜下腔与脑底池中的血液清除难度比较大,加之,在血性脑脊液的刺激下,联合血细胞破坏之后释放的5-羟色胺、内皮素,容易诱发脑血管痉挛。除此之外,血红蛋白及其活性物质还会对蛛网膜颗粒造成阻塞影响,在血液刺激下脑膜诱发脑膜炎性反应,使蛛网膜下腔出现粘连,以至于出现脑脊液循环吸收障碍,引发交通性脑积水。结合相关临床研究证实,尽早实施持续腰大池引流治疗干预方式,能够降低脑血管痉挛的发生几率,使得脑血管痉挛发生率由40%降低到15%左右[11],还能在一定程度上避免交通性脑积水的形成。然而,对于创伤性蛛网膜下腔出血运用持续腰大池引流也可达到相同的治疗效果。本次临床研究结果表明,25 例蛛网膜下出血患者治愈24 例,治疗总有效率达到96.00%,引流时间(7.57±2.13)d,死亡/并发症发生率为4.00%,当引流脑脊液逐渐清亮,经脑脊液常规检验指标处于正常后即可将引导管拔除。
根据有关临床研究发现[12],脑室内出血往往占自发性颅脑出血的30%~50%左右,而血肿能够自然吸收、消失的时间大约为12 d。因血肿能够诱发一定程度的继发性脑损害,所以临床上认为应尽快将脑室内积血清除,使脑脊液循环保持顺畅。对于脑室内出血除去常规的脑室外引流术,还能应用持续腰大池引流,在脑脊液的自然稀释、冲刷作用下能够将脑室内积血有效清除,将脑室内外引流时间缩短,减少患者因积血导致的刺激性高热等并发症发生。当引流脑脊液逐渐清亮,经过CT 检验为脑室系统积血,可将引流管拔除。本次临床研究结果表明,30 例脑室内出血患者积血均有效清除,治疗总有效率达到100.00%,引流时间(7.64±2.34)d,死亡/并发症发生率为0。
综上所述,在神经外科诸多疾病的治疗中持续腰大池引流的应用效果显著,因适用范围广,临床操作比较简单,创伤性小,能够使患者的治疗期限缩短,让患者尽早恢复健康,同时也为患者节约部分医疗费用,减轻患者的经济压力,特别针对危重型、耐受力比较差的患者,持续腰大池引流适用性更强,是一种安全性较高的治疗方法,有较高的推广价值。
