大脑中动脉联合静脉导管血流指数对妊娠期糖尿病胎儿宫内缺氧的预测价值
2022-01-04柯凤梅苏瑞芬税成愈张丽丽
柯凤梅, 苏瑞芬, 税成愈, 张丽丽
(1.湖北省恩施土家族苗族自治州中心医院妇产科, 湖北 恩施 445000 2.湖北省妇幼保健院产科, 湖北 武汉 430070)
妊娠期糖尿病(gestational diabetes mellitus,GDM)是指在妊娠前无血糖代谢异常现象,而在妊娠期间血糖升高的一组疾病[1]。随着生活方式和饮食结构的改变,GDM发病率呈逐年增高的趋势[2]。GDM患者由于体内血糖过高,可引起酮症酸中毒等并发症,使胎盘供氧能力下降,导致胎儿宫内缺氧[3]。胎儿发生宫内缺氧可引起神经系统损伤,导致胎儿产生不同程度的神经系统后遗症,如智力低下、脑瘫等。而缺氧严重则会导致宫内窒息发生,对胎儿影响很大[4]。故对GDM患者进行胎儿宫内缺氧的早期预测对减少不良妊娠结局具有重要意义。研究显示,胎儿发生宫内缺氧时,大脑中动脉(middle cerebral artery,MCA)和静脉导管(ductus venosus,DV)的血流阻力指标会发生明显变化,利用彩超检测孕晚期胎儿相关血流动力学指标,能够较早地预测胎儿宫内情况[5]。本研究旨在探讨MCA联合DV血流指数对GDM胎儿宫内缺氧的预测价值。
1 资料与方法
1.1一般资料:选取2019年7月至2020年7月于我院就诊且住院分娩的GDM胎儿宫内缺氧孕妇48例为病例组,纳入标准:符合GDM诊断标准[6];孕妇发生胎儿宫内缺氧情况;单胎妊娠;月经周期规律且末次月经明确;B超显示胎儿大小与孕周基本相符。排除标准:伴妊娠期肾病、心血管疾病等其他妊娠合并症;胎儿心血管畸形;存在明显脐带打结、绕腹、绕颈等情况;胎儿心律失常。选取同期健康单胎孕妇48例为对照组,均排除妊娠合并症。胎儿缺氧的诊断标准[7]:胎心率≥160次/min或≤110次/min,且持续10min以上无明显变化;胎动频繁、减少或消失;胎儿分娩后1min及5min Apgar评分≤7分;破膜后羊水Ⅱ~Ⅲ度污染。本研究均通过本院伦理审批,入组对象均知情同意。两组的一般资料均衡(P>0.05),具有可比性。见表1。
1.2方法:仪器为BLS-810V型彩色多普勒超声仪,探头频率为4MHz。所有孕妇禁食咖啡、酒等饮品,于待检区静坐15min后方可进行超声检查。所有孕妇检查时取仰卧位,全方位扫描胎儿头部、四肢、面部等及其附属物。MCA血流频谱的测定:选取胎儿双顶径作为测量切面,于此切面上朝向颅底方向对探头进行转动,直到显示前颅窝、中颅窝间蝶骨大翼,可见两条彩色搏动的血管就是MCA,在其中段对频谱进行测量。尽可能使取样线平行于动脉血流,夹角不超过20度,对搏动指数(PI)、阻力指数(RI)、收缩期峰值流速与舒张末期流速比值(S/D)等进行测量。DV血流频谱检测:在显示出清晰的DV后,于DV远心端测量频谱,血流参数同MCA。以上指标均连续测量4次取平均值。
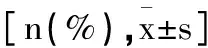
表1 两组一般资料比较

2 结 果
2.1Apgar评分:病例组胎儿生后Apgar评分为(6.12±0.57)分,明显低于对照组的(7.78±0.46)分,t=15.702,P<0.05。
2.2MCA血流动力学情况:病例组MCA的RI、PI及S/D值均显著低于对照组(P<0.05)。见表2。

表2 两组MCA血流参数比较
2.3DV血流动力学情况:相比对照组,病例组DV的RI、PI及S/D值均增高(P<0.05)。见表3。

表3 两组DV血流参数比较
2.4MCA与DV比值:相比对照组,病例组MCA与DV的相应比值均显著低于对照组(P<0.05)。见表4。
2.5GDM胎儿宫内缺氧相关因素的Logistic分析:将RIMCA/RIDV、PIMCA/PIDV和(S/D)MCA/(S/D)DV(以数值形式)纳入Logistic回归分析,结果显示,RIMCA/RIDV、PIMCA/PIDV和(S/D)MCA/(S/D)DV的比值比(odds ratio,OR)分别为1.385、1.602、1.480,均是GDM胎儿宫内缺氧的独立预测因素(P<0.05)。见表5。

表4 两组MCA与DV的相应比值比较
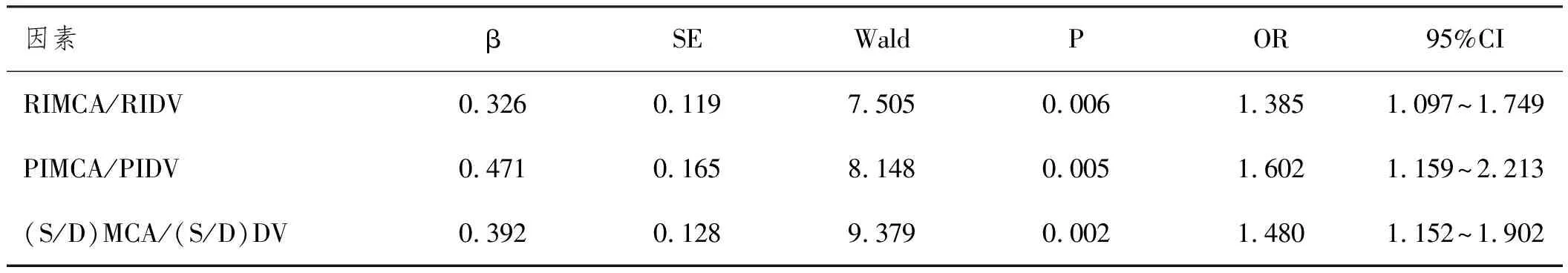
表5 GDM胎儿宫内缺氧相关因素的Logistic回归分析
2.6MCA联合DV血流指数预测GDM胎儿宫内缺氧的ROC曲线:ROC曲线分析显示,RIMCA/RIDV、PIMCA/PIDV、(S/D)MCA/(S/D)DV及三者联合(构建logistic回归预测模型)预测GDM胎儿宫内缺氧的曲线下面积(area under curve,AUC)分别为0.869、0.870、0.897和0.975,以三者联合的预测价值最大(灵敏度94.00%,特异度94.00%)。见表6、图1。
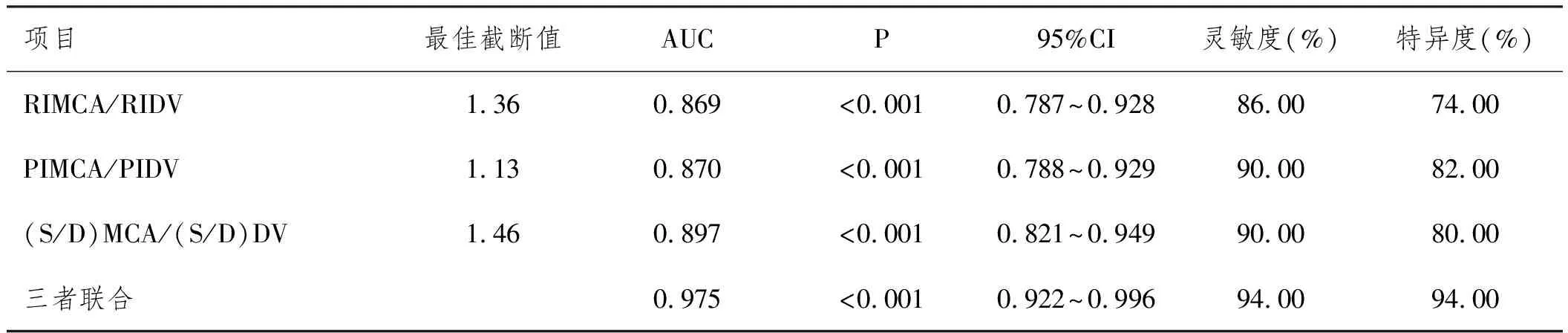
表6 MCA联合DV血流指数对GDM胎儿宫内缺氧的预测价值
图1 RIMCA/RIDV、PIMCA/PIDV、(S/D)MCA/(S/D)DV及三者联合预测GDM胎儿宫内缺氧的ROC曲线
3 讨 论
在我国,GDM具有较高的发病率,并呈逐年上升趋势。GDM可对母婴产生不良影响,如对于产妇来说,可增加患2型糖尿病风险;对于胎儿来说,可造成新生儿畸形、巨大儿,还会提高胎儿宫内缺氧率[8]。胎儿发生宫内缺氧可引起胎儿生长发育不良,胎儿脑和心肌严重甚至永久性损害,胎儿代谢性酸中毒突发胎死宫内等可能,重度的缺氧还可能引起胎儿呼吸运动过度,增加羊水吸入风险,出生后可出现缺血缺氧性脑病、吸入性肺炎、颅内出血和脑水肿等。本研究显示,病例组胎儿生后Apgar评分低于对照组胎儿,提示GDM对新生儿有明显不良影响。因此,寻找快速、准确的检测指标,早期预测产前胎儿宫内缺氧状态并进行及时干预至关重要。研究指出,彩色多普勒超声诊断仪能够实时显示血管内血流状况,利用该仪器检测胎儿MCA与DV的血流动力学指标可直接反映胎儿-胎盘及脑循环状态[9]。
胎儿大脑具有较为丰富血流灌注,是缺氧敏感的重要器官,MCA为胎儿大脑半球动脉内径最宽、血液供应最丰富的血管,其血流参数可直接反映脑循环动态变化情况,因此对胎儿宫内缺氧具有预测价值[10]。胎儿发生宫内缺氧时,彩超上主要表现为舒张期血流速度提升,RI、PI及S/D值降低。对于严重低氧血症,胎儿MCA极度扩张,导致血流量很大,RI、PI及S/D值明显下降。本研究中,相比对照组,病例组MCA的RI、PI及S/D值显著降低,提示GDM可造成胎儿MCA血流阻力减小,血流速度增大,这可能使得胎儿宫内缺氧的风险增高。GDM患者血糖升高,则使胎儿过多地将多余糖分贮存起来而消耗更多的氧,最终导致胎儿缺氧。此外,GDM孕妇血糖处于较高水平,部分血糖可能穿透胎盘而抵达胎儿体内,造成胎儿处于高血糖环境,可能引起胎儿肺发育不良,导致呼吸困难症状。在胎儿出现宫内缺氧时,胎儿体内会出现“脑保护效应”,以保证心脑等脏器的正常供氧量,超声表现为舒张期RI、PI及S/D值降低,血流速度增高。而在在实际应用中,由于孕晚期胎动频繁、取样部位及探头扫查方向等因素的影响,依靠MCA单一指标判断缺氧准确率较低。
DV是脐静脉及下腔静脉的重要的连接血液通路,为胎儿期特有血管,具有运输高含氧量血,供应胎儿颅脑和心肌的重要作用。DV不仅可以在胎儿正常生长时提供必需含氧血,而且在胎儿发生病理改变时,可对全身血液进行再分配。研究发现,胎儿发生宫内缺氧时,主要表现为右心改变和右心舒张期改变,通过DV参数可有效预测胎儿宫内状态[11]。本研究结果显示,病例组DV的RI、PI及S/D值均显著高于对照组(P<0.05),这可能是由于胎儿缺氧时,孕妇的血管阻力增高,导致胎儿心脏负荷增大,从而引起DV的相关参数发生了改变。另外,本研究进一步分析发现,病例组MCA与DV血流指数比值均显著低于对照组,三者联合的诊断效能最大(AUC为0.975,灵敏度94.00%,特异度94.00%),提示MCA联合DV血流指数比值可以进一步判断胎儿缺氧程度,提高诊断可靠性。动脉血流出现异常后,由于机体代偿作用,可在一定时间内维持胎儿不受到损伤的征象,因此单纯血流指数并不能实时地反映胎儿宫内缺氧情况。而使用MCA与DV血流指数比值可排除基数对预测结果的影响,具有较高的特异性及敏感性。胎儿宫内缺氧时DV血流阻力指标增大,MCA阻力指标减小,二者的比值具有可比性,与单项指标相比更具有可靠性。
综上所述,GDM胎儿宫内缺氧可影响MCA与DV的血流动力学,通过彩色多普勒检测可实时监测胎儿血循环情况,了解GDM胎儿MCA与DV血流变化,可为预测胎儿宫内情况提供可靠依据。
