慢性泪囊炎患者泪囊长轴与骨性鼻泪管夹角的研究
2021-12-31王素贞王宁利
王素贞,王 杰,王宁利,莫 亚
•KEYWORDS:chronic dacryocystitis; computed tomography dacryocystography; bony nasolacrimal duct; lacrimal sac; lacrimal sac-BNLD angle
0引言
慢性泪囊炎是眼科临床常见的感染性眼病[1],多与泪道狭窄、阻塞有关,主要临床表现有溢泪、溢脓、结膜充血等[2]。如治疗延误,可能继发角膜炎、角膜溃疡[3]、角膜穿孔、眼内炎等[4]。鼻泪管是泪道引流系统的重要组成结构,包括骨性鼻泪管及膜性鼻泪管。骨性鼻泪管是指由泪囊窝向下至下鼻道的骨性管道,其上端和泪囊相接[5],骨性鼻泪管与泪囊间存在一定的夹角,该夹角的大小对鼻泪管阻塞的发生可能有一定的影响[6]。本研究旨在通过CT泪道造影(computed tomography dacryocystography,CT-DCG)测量泪囊长轴与骨性鼻泪管间的夹角,并探讨这一夹角与慢性泪囊炎的相关性。
1对象和方法
1.1对象回顾性收集2016-01/2019-03于我院眼科就诊的四川地区慢性泪囊炎患者218例248眼,其中男42例49眼,女176例199眼,男女比例为1∶4.19,女性患者明显多于男性;年龄20~84(平均52.42±11.67)岁,其中男性患者平均年龄52.64±12.25岁,女性患者平均年龄52.03±11.27岁,男女患者年龄差异无统计学意义(t=0.207,P=0.476);左眼125眼(50.4%),右眼123眼(49.6%),发病眼别差异无统计学意义(χ2=2.021,P=0.203)。纳入标准:符合2014年修订版眼科临床诊疗指南中关于慢性泪囊炎的诊断标准:(1)病史:有明确的流泪或流脓病史;(2)症状:患者出现流泪或流脓症状;(3)体征:挤压泪囊区见脓性分泌物溢出,或泪囊区隆起;(4)辅助检查:行泪道冲洗不通畅,且伴脓性分泌物返流。排除标准:(1)不符合上述诊断标准者;(2)患者不愿进行泪道CT造影检查,对碘海醇过敏及高敏体质的患者;(3)睑板腺功能障碍、结膜松弛等原因引发功能性流泪的患者;(4)患有全身系统性疾病,情况欠佳者。本研究已经过本院伦理委员会审查批准。
1.2方法患者及其家属均对相关检查知情同意。所有患者均进行双侧泪道冲洗,直至未再溢出脓性分泌物。之后,泪道注射30%(300mgI/mL)碘海醇注射液,并立即进行CT泪道检查。CT扫描图像上传后,在PACS工作站上对鼻泪管的结构图进行三维重建,于冠状位上观察鼻泪管、泪囊及其周围组织结构,并在两位CT室医生的指导下分别测量患眼和正常眼泪囊长轴与骨性鼻泪管夹角(以下简称为夹角,图1)。
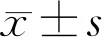
2结果
2.1患眼和正常眼夹角的比较本组患者双眼泪囊长轴与骨性鼻泪管夹角为1.1°~62.7°(平均23.65°±10.04°),其中患眼248眼夹角为23.55°(17.30°,29.90°),正常眼188眼夹角为20.05°(15.40°,28.35°),患眼夹角明显大于正常眼,差异有统计学意义(Z=-2.079,P=0.038)。
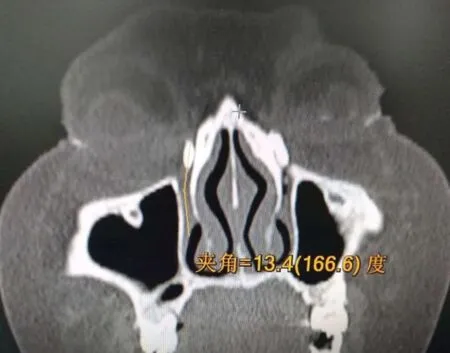
图1 泪囊长轴与骨性鼻泪管冠状面之间的夹角。

表1 不同年龄段患者双眼夹角比较 [M(P25,P75),°]
2.2不同性别患者夹角的比较女性患者双眼夹角为23.20°(16.50°,29.30°),男性患者双眼夹角为22.40°(16.40°,29.90°),差异无统计学意义(Z=-0.285,P=0.776)。女性患者患眼199眼夹角为24.60°(17.75°,31.00°),正常眼153眼夹角为21.15°(15.10°,27.35°),患眼夹角明显大于正常眼,差异有统计学意义(Z=-2.462,P=0.014)。男性患者患眼49眼夹角为21.45°(14.60°,26.40°),正常眼35眼夹角为23.60°(18.70°,31.50°),两者差异无统计学意义(Z=-0.695,P=0.487)。此外,不同性别患者患眼夹角比较,差异无统计学意义(Z=-1.801,P=0.072)。
2.3不同年龄患者夹角的比较根据年龄将患者分为20~40岁组、41~60岁组、61~84岁组,三组之间患眼、正常眼夹角比较,差异均无统计学意义(P=0.164、0.282)。各年龄段患者患眼与正常眼夹角比较,20~40岁组、61~84岁组差异无统计学意义(P=0.713、0.514),而41~60岁组患眼夹角大于正常眼,差异有统计学意义(P=0.028),见表1。
3讨论
慢性泪囊炎多见于中老年妇女,随着人口老龄化的加剧,发病人数有逐年上升趋势[7]。该病的发生与人体较狭长、纤细、弯曲的泪道关系密切,炎症刺激或外伤、异物进入等均可引发泪道黏膜上皮局部破损、肉芽组织增生,导致泪道管径狭窄或阻塞,使得泪液和分泌物引流不畅,停滞于泪囊内滋生细菌而发病[8]。当慢性泪囊炎患者的全身抵抗力下降时,还可能会引发其急性发作,甚至导致蜂窝组织炎的发生,并发败血症,严重危及生命,因此积极防治慢性泪囊炎至关重要。
泪囊及鼻泪管是泪道引流系统的重要组成结构,详细且全面了解泪囊、鼻泪管及周围组织的结构形态对于临床诊治泪道阻塞性疾病至关重要。随着影像学技术的飞速发展,CT-DCG、磁共振泪道水成像、泪道内窥镜、泪道超声生物显微镜等新的检查方法出现,弥补了传统检查手段对泪道引流系统各部分细微结构及其邻近组织结构等不能清晰显影的缺陷,并有逐渐取代传统检查的趋势。然而,因受医疗水平、经济发展水平等多重因素的制约,泪道超声生物显微镜检查无法在基层医院广泛开展。此外,该检查方式虽然可以清晰显示泪道系统的软组织结构,但是对于骨性泪道系统的显影效果却不理想。磁共振泪道水成像检查仅对软组织结构显影清晰,而对骨性泪道结构不显影,并且检查时间较久,不方便门诊常规操作检查。泪道内镜检查不能显示泪道管壁的厚度以及泪道邻近组织的结构。相较于以上检查方式,CT检查设备则较为普及,泪道CT造影能够多平面重组,多方位观察泪囊、鼻泪管形态的变化,也能较清晰地显示泪道及其周围组织情况[9],此外其操作步骤简便、安全性高、费用较低,比较容易学习和掌握,且可重复性较强。
一直以来,鼻泪管结构都被认为是泪道阻塞性疾病发展的一个重要促成因素,其形态变化可导致泪液流动阻力增加[10]。目前多数研究针对鼻泪管长度、管径、管径横截面积、管径体积等进行研究,但结论仍存在争议。根据泪道系统解剖结构可知,泪囊呈一裂隙状膜样囊,位于眼眶内侧壁前下方的泪囊窝内,其颞侧和泪小管或者泪总管相连接,下方则与鼻泪管相延续,泪囊与鼻泪管之间夹角过大也可能导致泪液流动阻力增加、泪液引流不畅。国外有学者研究发现,女性泪囊与鼻泪管间夹角较男性偏大,这可能与女性鼻泪管阻塞性疾病发病率较高相关[11];还有学者研究鼻泪管阻塞性疾病时发现鼻泪管-鼻底夹角偏小更容易引发鼻泪管阻塞,而鼻泪管-鼻底夹角与泪囊-鼻泪管夹角存在显著相关性[10]。
本研究发现,慢性泪囊炎女性患者患眼泪囊长轴与骨性鼻泪管夹角较正常眼大,41~60岁年龄段患者患眼泪囊长轴与骨性鼻泪管夹角较正常眼大,差异均有统计学意义(P<0.05),推测鼻泪管与泪囊间较大的夹角可能是中老年妇女慢性泪囊炎的一个发病因素。但Bulbul等[12]对39例鼻泪管阻塞患者及36例正常人的鼻泪管与泪囊夹角进行研究发现无明显差异。分析可能与研究人群的样本量、年龄、种族和区域差异有关。有报道称泪囊与鼻泪管间的夹角与受试者鼻型有关,提示受种族及年龄影响[13]。本研究也发现女性鼻泪管与泪囊的夹角较男性偏大,女性患者双眼夹角为23.20°(16.50°,29.30°),男性患者双眼夹角为22.40°(16.40°,29.90°),但两者不具有统计学差异;同样发现女性患者患眼夹角与男性患者无统计学差异,但女性患者患眼夹角24.60°(17.75°,31.00°)还是大于男性患者[21.45°(14.60°,26.40°)]。既往针对泪囊-鼻泪管夹角的研究较少,本研究结果尚不能完全确定是由于过大的泪囊-鼻泪管夹角引发泪道系统引流不畅,日久导致慢性泪囊炎发病,也有可能是由于泪道阻塞性疾病日久导致泪囊形态发生变化,其与骨性鼻泪管夹角随之改变。
慢性泪囊炎的发病与泪囊-鼻泪管夹角的大小有一定的相关性,泪囊长轴与骨性鼻泪管间较大的夹角可能是中老年妇女慢性泪囊炎发病的一个因素。目前,有多种微创手术用于泪道阻塞性疾病的诊断和治疗,如激光泪道成形术、鼻内窥镜下鼻腔泪囊造口术或鼻泪管支架置入术等[12]。手术过程中,泪道探针或引流管通过鼻泪管引流系统管腔时形成的穿孔即假通道是一种严重的并发症,会导致手术效果不佳,即使是在功能性鼻泪管阻塞的情况下,也常常无法安全地在泪囊和鼻泪管的连接处插入导管和探针,泪囊-鼻泪管夹角的存在加大了插管的难度,增加了假通道形成的风险。预先知道这一点,当术中遇到阻力时,可以及时适当调整导管或探针的方向,可见术前评估泪囊-鼻泪管夹角非常重要。在临床诊断和治疗泪道阻塞性疾病时,详细了解及掌握患者泪囊、鼻泪管及鼻腔形态至关重要,同时还需考虑鼻泪管黏膜组织病变[14]以及鼻窦疾病引起的鼻泪管狭窄或阻塞,以便选择合适的治疗方式,预防并发症发生,获得较好的疗效。希望本研究结果可以为慢性泪囊炎发病因素的探索提供新的思路,以便临床更好地防治本病。
