余杭地区人乳头瘤病毒感染情况及风险因素调查
2021-12-29徐建成
徐建成,沈 毅
(1.浙江大学 公共卫生学院,浙江 杭州 310058;2.杭州华硕医学检验实验室有限公司,浙江 杭州 311106)
人乳头瘤病毒(human papilloma virus,HPV)作为常见的DNA双链病毒,包含一百多类亚型,且多种亚型均可特异性地感染机体皮肤或者黏膜鳞状上皮细胞,可直接引发宫颈上皮等位置出现良恶性病变。宫颈癌作为源自宫颈位置的恶性肿瘤,是妇科常见疾病,其患病率约占妇科恶性肿瘤的第二位,受到医疗界重点关注[1-2]。临床指出[3],HPV持续性感染是引发宫颈癌的主要因素,而大部分患者的HPV均属于一过性感染,仅少数可发展成维持性,且容易进展成宫颈癌。近年来,我国宫颈癌的患病率日渐升高,成为危害女性机体健康与生存质量的主要疾病之一[4]。临床虽然已有报道证实宫颈癌的发生与发展均与HPV感染存在密切关联[5],但其在本地感染情况尚无相关报道。本研究调查了解余杭地区女性的HPV感染情况,并分析其风险因素,现报道如下。
1 资料与方法
1.1 资料来源 选择杭州市余杭地区2019年9月—11月进行HPV检测的334 500名女性作为观察对象,所有观察对象或家属均自愿参与本次调查,均为余杭地区常住人口,且存在性生活史,中途未有退出者;排除月经期、妊娠期或者哺乳期女性,排除存在宫颈手术、放化疗史、HPV感染治疗史或者激素治疗史及合并自身免疫性疾病、肿瘤疾病、精神方面疾病、免疫抑制状态或严重心脑血管疾病者[6]。
1.2 检测方法 所有观察对象均接受薄层液基细胞检查、HPV反向点杂交法检测。收集观察对象宫颈脱落细胞,并要求其在收集前24 h之内无性生活,72 h之内阴道未接受冲洗或者上药。选择专用宫颈毛刷在观察对象的宫颈外口进行标本收集,随后将其置于专用的细胞保存液的采集管,放在4℃冰箱内待检。将标本转移至微量离心管内,以13 000 r/min速度进行离心10 min,去除上层清液,滴入细胞裂解液50 uL,悬浮沉淀,在100℃条件下加热10 min,以13 000 r/s速度离心,10 min后,保存上层清液。
HPV基因扩增与反向点杂交依据试剂盒说明书要求进行操作,利用PCR扩增HPV衣壳蛋白基因,并实施基因分型,PCR反应条件设置成50℃15 min,95℃变性10 min,94℃30 s,42℃90 s,72℃30 s,重复40次,72℃5 min,随后妥善固定PCR产物,对各类HPV分型探针的硝酸纤维素膜条实施变性与液相杂交,同时给予洗涤、显色,依照杂交点的分型探针类别来评估HPV感染,并明确其基因亚型。
1.3 观察指标 收集检测对象的一般资料,包括年龄、居住地、文化程度、体质量、孕次、产次、流产史、性伴侣个数、首次性生活年龄、避孕方式、饮酒史、吸烟史;记录所有女性的HPV检测结果,分析不同HPV亚型感染情况,比较不同年龄女性的HPV检测结果。

2 结果
2.1 HPV检测结果及HPV亚型感染情况 本次进行HPV检测的334 500名女性中,HPV阴性者330 733例,占比98.87%;阳性者3 767例,占比1.13%。观察3 767例HPV阳性者的亚型感染情况分布,HPV52的阳性数较多,共581例(15.42%),明显高于其他亚型,差异有统计学意义(P<0.05)。见表1。
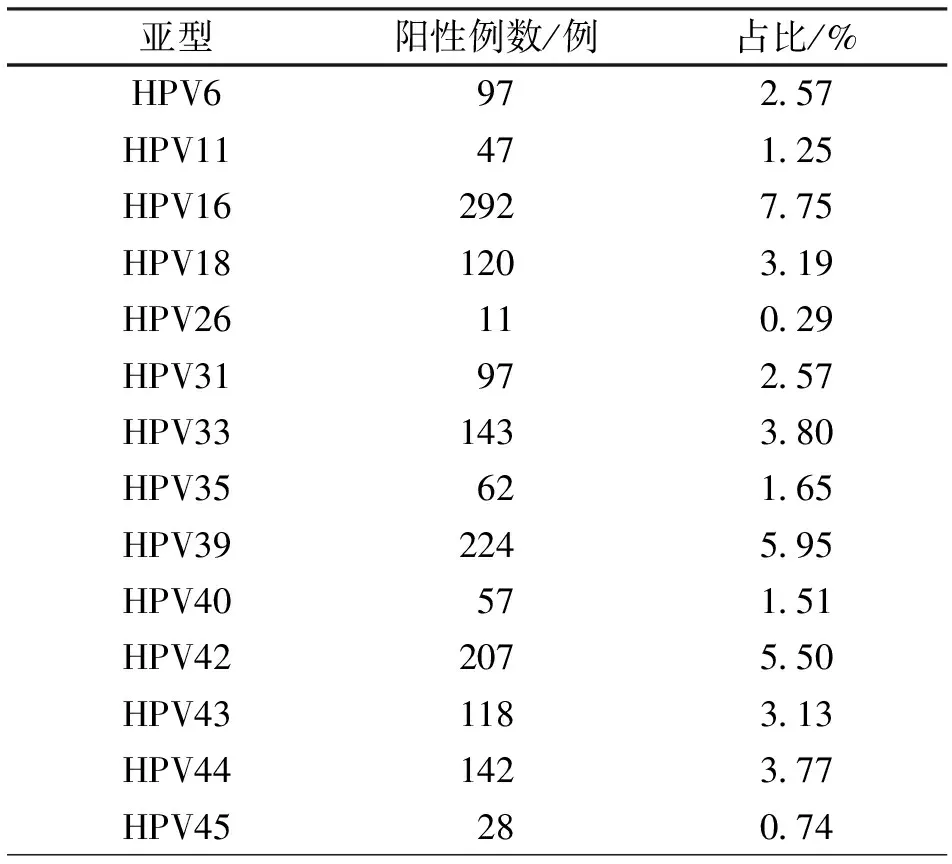
表1 HPV亚型感染情况分布(n=3 767)Table 1 Distribution of HPV subtype infection (n=3 767)
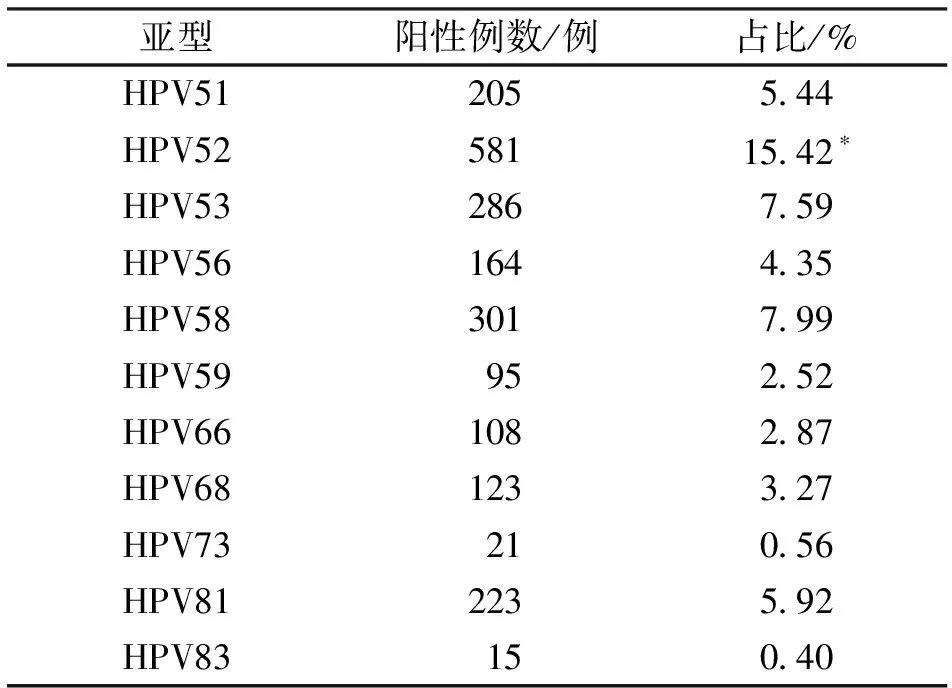
表1(续)
2.2 检测对象一般资料 HPV检测的334 500名女性中25岁及以下16 575例,26~55岁282 585例,55岁以上34 025例,年龄不详1 315例;文化程度:初中及以下102 524例,高中114 892例,大专及以上117 084例;体质量51~67 kg,平均(60.23±1.24)kg。比较HPV阳性者与阴性者的一般资料,结果显示2者在孕次、饮酒上差异无统计学意义(P>0.05),但在居住地、产次、流产史、性伴侣个数、首次性生活年龄、吸烟、避孕方式上差异有统计学意义(P<0.05)。见表2。

表2 HPV阳性者与阴性者的一般资料比较(n=334 500,例)Table 2 Comparison of general data between HPV positive and HPV negative patients (n = 334 500,cases)
2.3 不同年龄的HPV感染情况 55岁以上女性的HPV 阳性率(1.99%)高于25岁及以下(1.65%)、26~55岁(0.99%)和年龄不详者(0.84%),差异均有统计学意义(P<0.05)。
2.4 HPV感染的风险因素分析 将表2中有统计学差异的变量带入Logistic回归方程计算,发现居住地、产次、流产史、性伴侣个数、首次性生活年龄、吸烟、避孕方式是HPV感染的风险因素(P<0.05)。见表3。
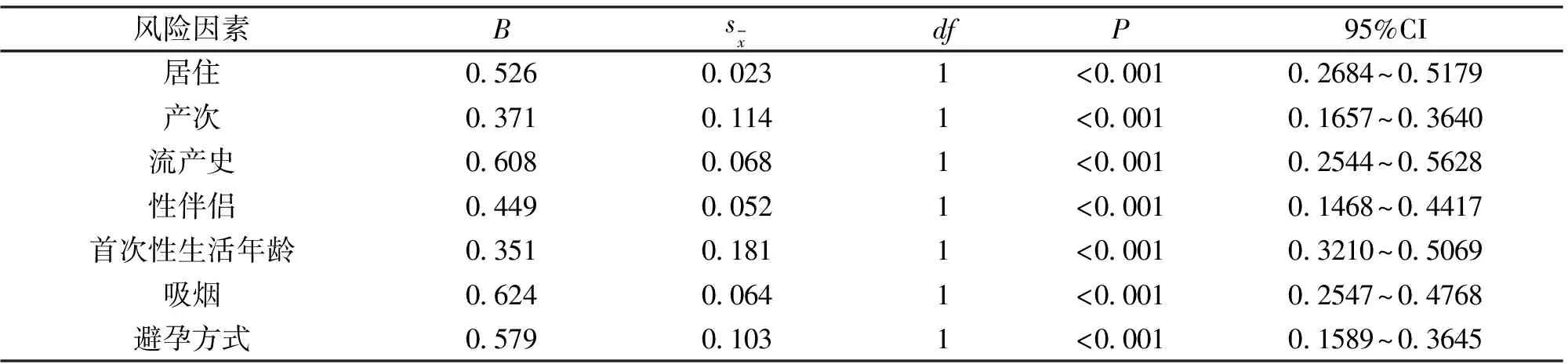
表3 HPV感染的风险因素分析Table 3 Analysis of risk factors of HPV infection
3 讨论
宫颈癌在女性生殖系统肿瘤中的患病率仅次于乳腺癌,而HPV感染在宫颈癌、宫颈上皮内瘤变的发生与发展中具有重要意义,因此尽早掌握HPV感染因素成为关键[7]。相关数据显示[8],宫颈癌患者中高危型HPV阳性率高达100%,而高级别宫颈上皮内瘤变中HPV的阳性率也达到97%左右,进而证实早期诊断HPV感染在宫颈癌的预防中十分必要。
HPV主要感染机体的上皮组织,并存在较高的宿主特异性,尤其是对特异位置上皮细胞的亲和力极强[9-11]。由于宫颈癌的癌前病变通常来源于宫颈移行带,且多发生在鳞状上皮相交位置的鳞状化生期间,另外生殖道致病性HPV可感染宫颈的移行带上皮[12]。故HPV已成为临床公认的致瘤性病毒之一。HPV基因型种类较多,且多种基因序列已经完全测序。HPV 6、11等均属于低危型HPV,容易引发上皮细胞疣样病变;而HPV 16、18、52、58等均属于高危型HPV,长时间反复感染可造成宫颈癌[13-15]。本文结果显示,检测女性中HPV阳性者占比1.13%,以HPV52的阳性数最多(15.42%),证实余杭地区HPV 52的感染率较高,应受到重点关注,及时制定有效措施,控制疾病传播。有研究显示[16],HPV 16、18、52、58属于感染概率较高的亚型,也成为宫颈癌中常见的亚型。大部分女性受到HPV感染后,可在两年之内自行清除,仅少数可出现持续性感染[17]。与低危型相较而言,高危型HPV亚型的感染能力更为显著,与本文结果较为相似,本次调查的阳性者中以HPV52的阳性数较多,应受到临床重点关注。
有研究表明,HPV感染途径以性接触传播为主,其中性活跃女性的HPV感染风险较高。随后临床发现高危型HPV感染率呈现年龄分布特点,通常在15~24岁女性中,HPV感染出现第一个高峰;第二个高峰则是35~54岁,但低危型HPV感染并不存在显著的年龄差异。从本文中看到,25岁及以下、55岁以上女性的HPV 阳性率较高。分析认为可能是因为年轻女性性行为较早,或者存在多个性伴侣,对性知识了解甚少等因素有关;而55岁以上女性的HPV阳性率较高的原因是老年女性的抵抗能力明显衰退,从而使其出现持续性HPV感染[18-19]。
本研究结果还显示:HPV阳性者与阴性者在居住地、产次、流产史、性伴侣个数、首次性生活年龄、吸烟、避孕方式上差异有统计学意义,且上述因素均是HPV感染的风险因素。分析原因可能为:①农村地区医疗、经济较为落后,且文化程度普遍较低,导致女性对HPV感染的相关知识了解较少,因此其阳性风险较高。②疾病传播的途径为性传播,性生活开始年龄越早,感染HPV的概率越高。③性行为活跃的女性,往往有多个性伴侣,性伴侣感染HPV后可造成女性反复或者持续性感染。④存在流产史的女性,其宫颈可能完全显露,且宫颈细胞化生,牵连宫颈黏膜受损,增加宫颈病变的概率,同时流产可能造成机体雌激素与孕激素水平发生变化,减低免疫能力,提升HPV感染的风险。⑤口服避孕药中通常包含雌激素,可对宫颈上皮进行刺激,导致异常增生。而避孕套能够成为屏障,有效切断HPV的感染。⑥烟草代谢中存在大量尼古丁、亚硝胺等,可直接损坏宫颈黏膜上的免疫细胞介导网络,并促进DNA受损,增快宫颈移行带细胞分裂以及增生速度,直接降低女性宫颈柱状上皮的免疫能力,从而增加HPV感染的概率。
综上所述,余杭地区HPV阳性检出率为1.13%,且风险因素较多,应重点关注25岁及以下、55岁以上女性的筛查管理,同时加强对HPV感染相关知识的宣传力度,从而有效降低HPV感染率与宫颈癌的患病率,为女性机体健康提供保障。
