放射治疗联合安罗替尼治疗非小细胞肺癌伴脑转移瘤疗效观察
2021-12-23宋海涛孟令新
沈 莲,宋海涛,孟令新
(1.日照市第二人民医院肿瘤科,山东 日照 276800;2.日照市人民医院肿瘤科,山东 日照 276826)
肺癌是世界上最常见的恶性肿瘤之一,非小细胞肺癌(non-small cell lung cancer,NSCLC) 约占所有肺癌的80%~85%[1]。晚期NSCLC伴脑转移发生率为40%~50%,患者预后差,生存时间短,治疗方式以放射治疗、化学治疗、靶向治疗及免疫治疗为主,但总体治疗效果不理想[2]。安罗替尼是中国 2018 年 5 月批准上市的自主研发的新型小分子多靶点抗癌药物,具有抗肿瘤血管再生和抑制肿瘤细胞增殖的作用[3],还可延迟恶性肿瘤发生转移的时间[4],用于治疗晚期NSCLC疗效确切,成为晚期NSCLC靶向治疗的首选[5]。JIANG等[6]首次证明了安罗替尼对脑转移具有较好的控制作用,且颅内的控制作用与颅外效果一致。国内外多项研究结果表明,放射治疗是脑转移瘤患者主要的非手术治疗方法,其对颅内转移病灶控制良好,能快速缓解患者症状,改善部分神经功能障碍以及精细动作的协调性,使患者的生活质量和神经认知功能均有所恢复[7-10]。因此,对于NSCLC伴脑转移瘤的患者来说,口服安罗替尼维持治疗,同时对肺癌脑转移瘤局部采取放射治疗(包括适形放射治疗和调强放射治疗)成为很多患者和医生的选择[11]。为进一步探讨放射治疗联合安罗替尼治疗NSCLC伴脑转移瘤的疗效及安全性,本研究对48 例 NSCLC 伴脑转移瘤患者的临床和随访资料进行了回顾性分析,现将结果报道如下。
1 资料与方法
1.1 一般资料选择 2017 年 5 月至2020 年 1月日照市人民医院收治的晚期 NSCLC 伴脑转移瘤患者48例为研究对象,所有患者经临床病理学、影像学诊断确诊。病例纳入标准:(1)经病理组织学及影像学诊断为NSCLC伴脑转移;(2)血常规、凝血及心、肝、肾功能等检查符合治疗要求;(3)至少有1个在影像学上可测量的临床观察病灶;(4)所有患者至少行2个疗程安罗替尼治疗并行疗效评价;(5)卡氏(karnofsky,KPS)评分≥60 分;(6)预计患者生存期>3个月;(7)患者均签署治疗同意书。排除标准:(1)驱动基因阳性者;(2)有出血倾向、药物控制不理想的高血压以及24 h尿蛋白定量>1.0 g者;(3)脑血管疾病或精神障碍、意识不清不能配合临床治疗患者。根据治疗方法将患者分为观察组(n=20)和对照组(n=28)。对照组:男 18 例,女 10 例;年龄 46 ~ 75 岁,中位年龄64.5岁;KPS评分:70~80 分20例,80~90分 4例,≥90分4例;病理类型:腺癌24例,其他4例;转移瘤数目:1个7例,2个4例,3个及以上17例。观察组:男 13 例,女7 例;年龄 42 ~ 74 岁,中位年龄61.0岁;KPS评分:70~80 分14例,80~90分 4例,≥90分2例;病理类型:腺癌17例,其他3例;转移瘤数目:1个6例,2个3例,3个及以上11例。2组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究获医院医学伦理委员会审核批准。
1.2 治疗方法2组患者的脑转移瘤均给予放射治疗,具体操作为:患者做好头部热塑膜固定后,采用飞利浦PHILIPS Brilliance Big Bore 16排大孔径CT采集定位图像,并传至EclipseV13.0治疗计划系统,由放射治疗医师勾画出靶区位置,物理师做出相应的放射治疗计划,采用美国瓦里安直线加速器EX-408-6MVX线进行 CT 模拟定位后对3个及以下病灶的脑转移瘤使用立体定向放射治疗(stereotactic body radiation therapy,SBRT)或动态调强放射治疗;4 个及以上病灶的脑转移瘤使用全脑放射治疗,后期局部采用适形或者动态调强放射治疗加量,肿瘤区总量45~50 Gy。在此基础上,观察组患者同期给予安罗替尼(正大天晴药业集团股份有限公司,国药准字 H20180004)12 mg,口服,每日1次,治疗 2 周后停药 1 周,21 d 为1个疗程。采用美国国家癌症研究所常见药物毒性反应分级标准4.0版(common terminology criteria for adverse events,CTCAE 4.0)进行不良事件分级,如患者出现Ⅲ或Ⅳ级不良反应,允许调整剂量至每日10 mg 或 8 mg。对照组患者同期给予培美曲塞联合卡铂化学治疗方案:第1天,培美曲塞(江苏豪森药业集团有限公司,国药准字 H20051288)500 mg·m-2静脉滴注;第2天,卡铂(齐鲁制药有限公司,国药准字 H10920028),根据药/时曲线下面积=5的原则进行给药,静脉滴注,21 d为1个疗程。2组患者均至少完成2个疗程的治疗。化学治疗前均给予常规抗过敏、止吐等预处理治疗。若患者出现客观证据证明疾病进展、治疗过程中出现不可耐受的毒性反应或患者拒绝进一步治疗时,则中止化学治疗;每2个疗程进行1次影像学评估。
1.3 观察指标(1)近期疗效:患者完成2个疗程治疗后根据实体瘤疗效评价标准1.1版(response evaluation criteria in solid tumors 1.1,RECIST 1.1[12]进行疗效评估(胸部和头部病灶同时观察)。完全缓解(complete response,CR):实体瘤病灶完全消失,胸部和头部病灶直径均减少至 10 mm 以下;部分缓解(partial response,PR):胸部和头部病灶直径之和较基线水平减少超过 30%;疾病稳定(stable desponse,SD):实体病灶直径之和减小的程度介于 PR 和 PD 之间;疾病进展(progressive disease,PD):以所有测量的实体瘤病灶直径之和的最小值为参照,胸部和头部病灶直径之和相对增加超过 20%,或其绝对值增加至少 5 mm或出现 1 个或多个新病灶。根据疗效计算患者的客观缓解率(objective response rate,ORR)和疾病控制率(disease control rate,DCR),ORR =(CR例数+PR例数)/ 总例数×100%;DCR=(CR例数+PR例数+SD例数)/ 总例数×100%。 (2)生存疗效评估:通过患者的无进展生存期(progress free survival,PFS)和发现脑转移瘤后总生存期(overall survival,OS)来评估患者的生存情况。(3)不良反应发生情况:观察患者治疗期间胃肠道恶心呕吐、肝功能异常、高血压、血液系统等不良反应的发生情况。根据CTCAE 4.0评估患者的不良反应(分为Ⅰ~Ⅳ级)。
1.4 统计学处理应用 SPSS 18.0软件进行统计学分析,计数资料以例数和百分率表示,组间比较采用χ2检验;采用Kaplan-Meier法绘制生存曲线,Log-rank法进行生存率曲线统计学检验;P<0.05为差异有统计学意义。
2 结果
2.1 近期疗效观察组患者CR 3例,PR 4例,SD 10例,PD 3例,ORR为35.00%(7/20),DCR为85.00%(17/20);对照组患者CR 2例,PR 4例,SD 9例,PD 13例,ORR为21.43%(6/28),DCR为53.57%(15/28)。观察组患者的DCR显著高于对照组,差异有统计学意义(χ2=3.868,P=0.049);2组患者的ORR比较差异无统计学意义(χ2=0.509,P=0.475)。
2.2 生存疗效随访时间为1.4~20.0个月。截至随访结束,48例患者均已死亡。观察组和对照组患者的中位PFS分别为3.7个月和2.3个月,观察组患者的中位PFS显著长于对照组,差异有统计学意义(P=0.036)。观察组和对照组患者的中位OS显著分别为5.5个月和3.8个月,观察组患者的中位OS显著长于对照组,差异有统计学意义(P=0.014)。

图1 2组患者的RFS生存曲线Fig.1 Survival curve of patients in PFS in the two groups
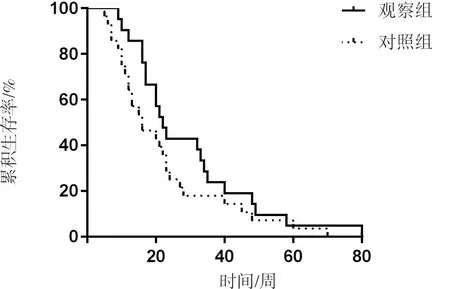
图2 2组患者的OS生存曲线Fig.2 Survival curve of patients in OS in the two groups
2.3 不良反应观察组患者服用安罗替尼后出现的主要不良反应为高血压(5例)、腹泻(2例)、蛋白尿(3例)、手足皮肤反应(2例);其中Ⅰ级不良反应8例(66.7%),包括高血压4例、腹泻1例、蛋白尿2例、手足皮肤反应1例;Ⅱ级不良反应4例(33.3%),包括高血压1例、腹泻1例、蛋白尿1例、手足皮肤反应1例。观察组中4例(20.0%)患者的服药剂量从12 mg下调至10 mg,在剂量下调或对症治疗后,所有不良反应得到控制。对照组患者出现的主要不良反应为高血压(2例)、腹泻(2例)、蛋白尿(1例)、手足皮肤反应(2例);其中Ⅰ级不良反应5例(71.4%),包括腹泻2例、蛋白尿1例、手足皮肤反应2例;Ⅱ级不良反应2例(28.6%),均为高血压。对照组和观察组患者的不良反应发生率分别为 25.00%(7/28)、60.00%(12/20);对照组患者不良反应发生率显著低于观察组,差异有统计学意义(χ2=5.976,P=0.015)。
3 讨论
NSCLC为常见的肺癌临床病理类型,疾病发展后期会以脑转移的形式向远处转移,肺癌脑转移发生率为40%~50%,主要症状表现为头痛、肢体无力、偏瘫、行为和精神改变、认知障碍、癫痫、共济失调、失语、一侧感觉丧失、视神经乳头水肿等等,患者预后较差,自然平均生存时间为1~2个月,有症状脑转移患者的中位OS短于无症状患者[13]。脑转移瘤的传统治疗策略包括手术治疗、全脑放射治疗、SBRT和立体定向放射治疗、糖皮质激素或单独全身治疗,临床上通常根据患者的具体病情采用多种手段综合治疗[14],但哪种治疗方案效果最佳仍未达成共识[15]。
GOMEZ 等[16]在一项多中心、随机、对照、2期临床研究中,将49例Ⅳ期NSCLC患者随机分为局部巩固治疗组(化学治疗联合SBRT放射治疗)25例和单纯维持性治疗组24例,比较2组患者的生存期及不良反应,结果显示,局部巩固治疗组患者的中位PFS明显长于单纯维持性治疗组(11.9个月vs.3.9个月),且2组患者的不良事件相似,均无Ⅳ级不良事件或因治疗而死亡患者。李俊等[17]将60例确诊的脑转移瘤患者随机分为观察组与对照组各30例(其中观察组中肺癌患者18例,对照组中肺癌患者17例),对照组患者采用全脑放射治疗方案,观察组患者采用SBRT联合分子靶向药物(吉非替尼)治疗,结果显示,观察组与对照组患者治疗有效率分别为83.3%、26.7%,观察组患者治疗有效率显著高于对照组。姜力豪等[18]评估了放射治疗剂量和靶向维持治疗对Ⅳ期NSCLC患者预后的影响,结果显示,较高放射剂量和靶向维持治疗均可明显改善患者的预后。
化学治疗是NSCLC患者的主要治疗方式,很多患者治疗初期效果显著,但随着治疗时间的延长,癌细胞显示出强大的耐药性,导致化学治疗疗效下降。另外,化学药物的毒副作用以及非特异性影响,也限制了其在临床的应用[19]。在临床试验中,安罗替尼作为一种新型的选择性靶向药物酪氨酸激酶抑制剂,在晚期 NSCLC的治疗中已证实具有显著疗效,能够明显提高DCR,延长患者的PFS、OS,与文献报道结果一致[20-24]。
许多临床研究显示,安罗替尼在治疗晚期肺癌的疗效及安全性上具有明显优势,能够显著延长患者的生存期[25-26]。HAN等[27]报道,安罗替尼已在2018-05-10被国家药品监督管理局获批新增适应证“三线治疗NSCLC”,推荐作为晚期NSCLC患者三线及以上的治疗方案;其作用机制主要是抑制对成纤维细胞生长因子受体1-酪氨酸激酶抑制剂获得性耐药的 NSCLC细胞[28],其不仅能抑制肿瘤血管的生成,还能抑制肿瘤细胞分裂和转移。另有研究发现,安罗替尼可以通过血脑屏障,对颅脑转移瘤有效,其联合放射治疗可提高NSCLC伴脑转移患者的ORR及DCR,且不良反应发生率较低[29]。
本研究中,观察组患者在放射治疗的同时选择靶向药物安罗替尼全身维持治疗,对照组患者同期给予培美曲塞联合卡铂化学治疗方案,结果显示,观察组患者能获得较高的DCR,2组患者间ORR比较差异无统计学意义。在NSCLC伴脑转移瘤患者的治疗中,局部放射治疗(尤其是SBRT)与化学治疗、靶向治疗等通过不同形式的联合能够有效提高恶性肿瘤患者的临床疗效及生活质量,改善患者的预后。
在毒副作用方面,安罗替尼的主要不良反应是高血压、蛋白尿、口腔黏膜炎、消化道出血、蛋白尿、手足综合征、乏力等。本研究中,观察组患者的总不良反应发生率显著高于对照组,主要表现为高血压及蛋白尿、腹泻,多为Ⅰ~Ⅱ级,且无治疗相关性死亡发生,说明放射治疗联合安罗替尼未明显增加严重的不良反应。本研究中其他不良反应如手足皮肤反应的发生率差异无统计学意义,表明患者总体耐受较好,与文献报道基本相符[30],证实安罗替尼可以作为晚期NSCLC脑转移患者的治疗方案。HAN 等[31]将晚期NSCLC患者分为2组,分别采用安罗替尼和安慰剂进行治疗,结果显示,安罗替尼能够明显提高DCR、ORR,延长患者的PFS、OS,具有更广泛和更显著的抗肿瘤效果,且未出现无法预测的不良事件。CHENG等[32]将安罗替尼作为三线治疗方案用于复发性小细胞肺癌的治疗,结果显示,安罗替尼组患者的PFS较安慰剂组延长了3~4个月,疾病进展风险降低了81%,且不良事件经过对症处理患者均可耐受。
综上所述,放射治疗联合安罗替尼治疗晚期 NSCLC伴脑转移患者较放射治疗联合卡铂化学治疗方案的近期疗效显著,生存疗效PFS和OS明显提高,且不良反应发生率较低。但目前关于安罗替尼治疗晚期 NSCLC伴脑转移患者的相关研究数量较少,上述结论有待更多高质量的大样本研究予以确定。
