颅内血肿微创清除术治疗高血压脑出血的效果
2021-12-09朱恭铭
朱恭铭
(睢宁县中医院神经外科,江苏 徐州 221200)
高血压是一种常见的心血管疾病,前期症状不明显,若不及时治疗则会引发记忆力下降、主动脉夹层、阿尔茨海默病等并发症,严重者会引起心肌梗死、脑出血等致残、致死率较高的疾病。脑出血是指脑实质病理性出血,高血压是其常见的危险因素,当出血达到一定量时,则会影响到患者的生命安全。高血压脑出血的治疗方式主要为药物治疗、手术治疗和中医治疗等,其中手术治疗包括微创和开颅血肿清除手术、脑室引流术、去骨瓣减压术等。开颅血肿清除手术手术时间稍长,损伤较大,且术后早期脑水肿症状较为严重,脑部功能短时间内无法恢复,进而对患者的神经功能恢复和生活质量造成很大的影响[1]。颅内血肿微创清除术是目前临床应用比较广泛的治疗方式,可用于治疗脑部不同部位的出血,通过穿刺引流的方式减少患者的创伤,所需恢复时间短,致死、致伤率较低[2]。本研究旨在探讨颅内血肿微创清除术对高血压脑出血患者的临床疗效、神经功能的影响及安全性,现报道如下。
1 资料与方法
1.1 一般资料 选取2018年4月至2021年1月于睢宁县中医院接受治疗的40例高血压脑出血患者的临床资料进行回顾性分析,按照治疗方法的不同分为开颅组(20例)和微创组(20例)。其中开颅组患者中男性13例,女性7例;年龄40~77岁,平均(52.71±8.98)岁;出血量30~65 mL,平均(48.56±3.52)mL;出血部位:脑叶出血6例,基底节外测区出血5例,基底节内测区出血5例,小脑出血4例。微创组患者中男性10例,女性10例;年龄41~75岁,平均(53.87±9.03)岁;出血量32~64 mL,平均(47.96±2.43) mL;出血部位:脑叶出血5例,基底节外测区出血7例,基底节内测区出血3例,小脑出血5例。两组患者一般资料对比,差异无统计学意义(P>0.05),组间具有可比性。诊断标准:参照《中国脑出血诊治指南(2014)》[3]中的相关诊断标准。纳入标准:符合上述诊断标准者;年龄40~80岁者;既往无脑出血病史者;脑部出血量≥30 mL者;舒张压>90 mmHg(1 mmHg=0.133 kPa),收缩压>140 mmHg 者等。排除标准:因创伤、肿瘤等所致脑出血者;凝血功能障碍者;脑干功能衰竭者等。本研究经院内医学伦理委员会批准。
1.2 手术方法 给予开颅组患者开颅血肿清除手术治疗,患者采取平卧位,全身麻醉,根据血肿位置,于枕下一旁行正中切口,使用钻孔扩大骨窗,剪开硬脑膜,切开小脑皮层进行彻底止血,经充分止血后留置引流管,并关闭颅脑,术后1周内根据患者临床表现拔除引流管。微创组患者接受颅内血肿微创清除术治疗,根据血肿位置,指导患者采取仰卧位或侧卧位,使用CT进行扫描定点,确定穿刺平面、方向和穿刺入针长度,麻醉成功后,用手钻在限位器下钻穿颅骨,锁骨器锁定骨孔防止颅骨板障出血并固定穿刺方向,破膜针刺破硬膜后,更换钝圆头针芯,钝性穿刺针扩充通道至血肿中心,拔出钝头穿刺针,置入带侧孔的14号引流管至血肿腔,缓慢、低压抽吸血肿,阻力增大时,用肝素生理盐水冲洗血肿部位,待流出液体呈清亮色停止,完毕后固定引流管并局部缝合包扎。两组患者术后均进行抗感染、保持电解质平衡等内科治疗,且于术后随访3个月。
1.3 观察指标 ①比较两组患者术后3周临床疗效。参照《中国脑出血诊治指南(2014)》[3]中的相关标准进行疗效评估,其中显效:患者的斯堪的纳维亚卒中量表(SSS)[4]评分改善在90%以上。有效:SSS评分改善18%~90%。无效:SSS评分改善<18%。总有效率=(显效+有效)例数/总例数×100%。②比较两组患者术前、术后24 h血清神经元特异性烯醇化酶(NSE)、P物质(SP)及铁蛋白(SF)水平。采集两组患者术前、术后24 h空腹外周静脉血5 mL,以3 000 r/min的转速离心15 min,取血清,采用酶联免疫吸附实验法检测NSE水平;采用免疫透射法检测SP水平;采用放射免疫法检测SF水平。③比较两组患者神经功能损伤、生活质量及神经功能恢复情况。分别于术前、术后3周采用SSS量表,术前、术后3个月采用Barthel指数(BI)[5]、改良Rankin量表(MRS)[6]评估两组神经功能损伤、生活质量及神经功能恢复情况,SSS评分总分为52分,分数越高表示患者的神经功能受损程度越轻;BI总分为100分,分数越高提示患者生活质量越高; MRS总分为5分,分数越低表示患者神经功能恢复越好。④比较两组患者并发症发生情况。在手术期间和术后观察并记录两组患者脑血管痉挛、动脉瘤破裂、脑水肿、脑梗死、颅内感染、严重肺部感染等并发症发生情况。
1.4 统计学方法 应用SPSS 21.0统计软件分析数据,计数资料以[例(%)]表示,行χ2检验;计量资料以(±s)表示,行t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效 术后3周,微创组患者的临床总有效率为85.00%,显著高于开颅组的55.00%,差异有统计学意义(P<0.05),见表 1。
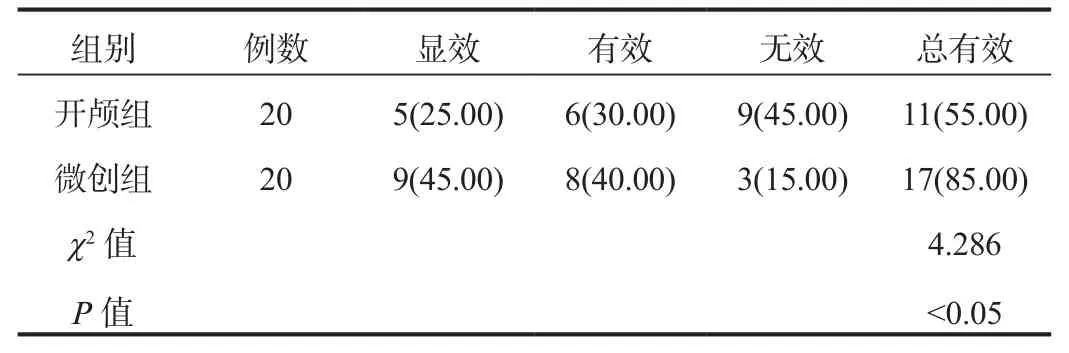
表1 两组患者临床疗效比较[例(%)]
2.2 NSE、SP及SF水平 与术前比,术后24 h两组患者血清NSE、SF水平均显著降低,且微创组显著低于开颅组,两组患者SP水平均显著升高,且微创组显著高于开颅组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者NSE、SP及SF水平比较( ±s)
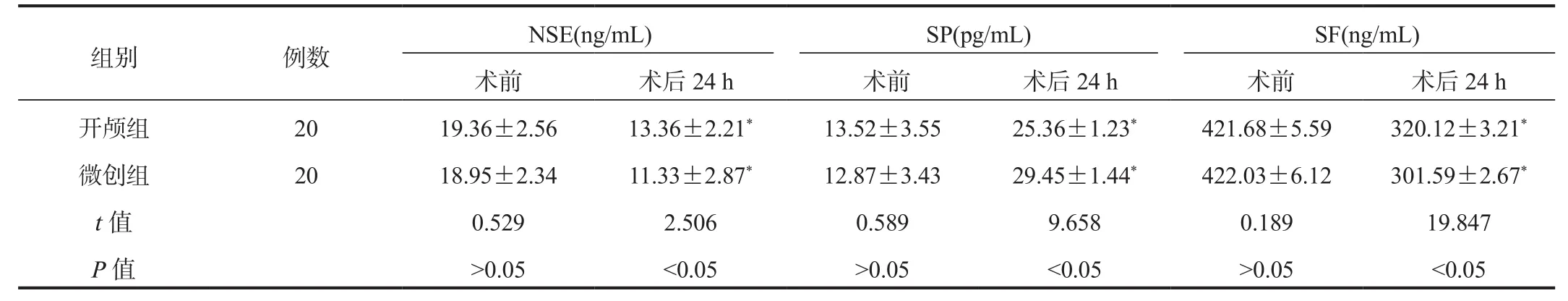
表2 两组患者NSE、SP及SF水平比较( ±s)
注:与术前比,*P<0.05。NSE:神经元特异性烯醇化酶;SP:P物质;SF:铁蛋白。
组别 例数 NSE(ng/mL) SP(pg/mL) SF(ng/mL)术前 术后24 h 术前 术后24 h 术前 术后24 h开颅组 20 19.36±2.56 13.36±2.21* 13.52±3.55 25.36±1.23* 421.68±5.59 320.12±3.21*微创组 20 18.95±2.34 11.33±2.87* 12.87±3.43 29.45±1.44* 422.03±6.12 301.59±2.67*t值 0.529 2.506 0.589 9.658 0.189 19.847 P值>0.05<0.05>0.05<0.05>0.05<0.05
2.3 神经功能恢复情况 与术前比,术后3周两组患者SSS 评分均升高,且微创组高于开颅组;与术前比,术后3个月两组患者BI评分均升高,且微创组高于开颅组;与术前比,术后两组患者MRS评分均降低,且微创组低于开颅组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者神经功能缺损、生活质量及神经功能恢复情况比较( ±s ,分)
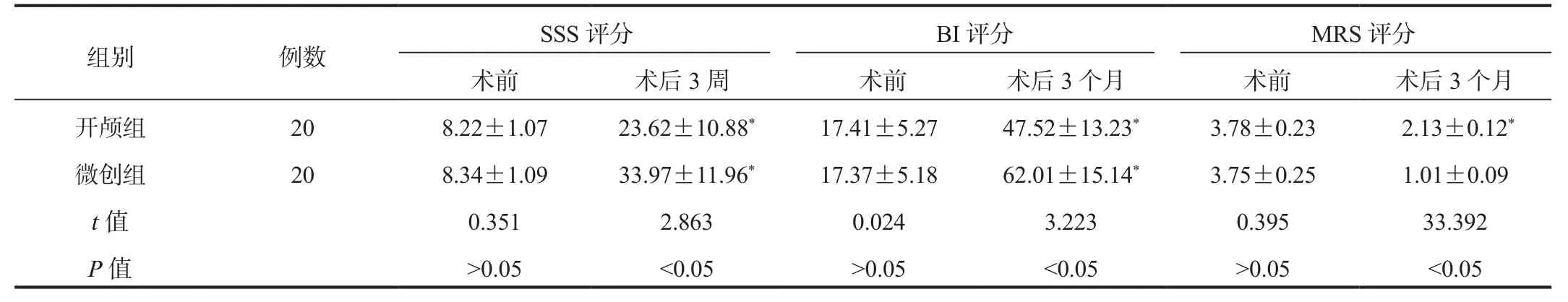
表3 两组患者神经功能缺损、生活质量及神经功能恢复情况比较( ±s ,分)
注:与术前比,*P<0.05。SSS:斯堪的纳维亚卒中量表;BI:Barthel指数;MRS:改良Rankin量表。
组别 例数 SSS评分 BI评分 MRS评分术前 术后3周 术前 术后3个月 术前 术后3个月开颅组 20 8.22±1.07 23.62±10.88* 17.41±5.27 47.52±13.23* 3.78±0.23 2.13±0.12*微创组 20 8.34±1.09 33.97±11.96* 17.37±5.18 62.01±15.14* 3.75±0.25 1.01±0.09 t值 0.351 2.863 0.024 3.223 0.395 33.392 P值>0.05<0.05>0.05<0.05>0.05<0.05
2.4 并发症 手术期间、术后微创组患者脑血管痉挛、脑水肿、严重肺部感染的发生率均显著低于开颅组,差异均有统计学意义(均P<0.05);两组患者动脉瘤破裂、脑梗死、颅内感染发生率比较,差异均无统计学意义(均P>0.05),见表 4。
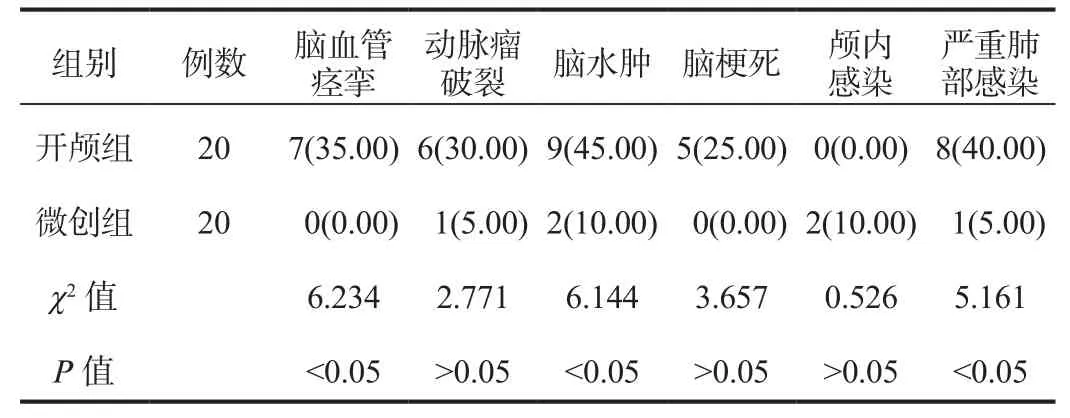
表4 两组患者并发症发生情况比较[例(%)]
3 讨论
高血压脑出血发病迅速,由于血肿的占位效应导致颅内压增高,脑干受损,从而易导致患者出现脑疝,且致死率较高。传统开颅血肿清除术可在直视下彻底清除血肿和坏死脑组织,但其对患者产生的创伤大,且恢复速度较慢,因此对于老年患者应用率较低[7]。
颅内血肿微创清除术无需打开骨窗,且经头颅CT扫描定位较为准确,可保证引流管在置入过程中避开重要血管与神经,对患者神经元损害较小,术中所应用的血肿液化技术也可提高血凝块的引流速度,减少对脑组织的进一步损伤;另外微创清除术手术时间较短,可有效降低颅内感染风险,避免对患者的预后造成不良影响[8]。脑出血会导致患者出现头痛、腿无力及偏瘫等情况,丧失精细运动功能和协调能力;同时,脑出血会使脑神经元受到损伤,影响患者的日常生活,SSS评分、BI评分、MRS评分分别从神经功能损伤、日常生活活动的功能状态及神经功能恢复情况等方面对患者进行评估,可更全面了解患者的恢复情况[9]。本研究结果显示,术后3周微创组患者的临床总有效率、SSS及术后3个月BI评分均显著高于开颅组;术后3个月MRS评分显著低于开颅组;手术期间与术后微创组患者脑血管痉挛、脑水肿、严重肺部感染发生率显著低于开颅组,提示颅内血肿微创清除术治疗高血压脑出血可有效提高临床效果,促进患者神经功能的恢复,提高日常生活能力,且术后的并发症较少,安全性更高,与叶富跃等[10]研究结果一致。而本研究中两组患者动脉瘤破裂、脑梗死、颅内感染发生率比较,差异均无统计学意义,可能与本研究所纳入样本量较少有关。
NSE是神经元损伤的敏感标志物,其水平异常则提示脑组织神经元被破坏;SP是一种广泛分布于细神经纤维内的神经肽,当高血压脑出血患者有脑部缺氧或水肿的情况发生时,其水平可呈明显降低趋势;SF可作为评判神经胶质受损的指标,当患者发生高血压脑出血时,其水平呈高表达状态[11]。颅内血肿微创清除术属于微创手术,手术过程中在直视下清除血肿,避免盲目穿刺,在产生较小创伤的情况下将血肿清除,减少对其余脑组织的破坏,有效恢复脑组织的功能,降低脑损伤的概率,从而减少神经细胞的死亡,更有助于患者神经功能的恢复[12]。本研究结果显示,术后24 h,微创组患者血清NSE、SF水平均显著低于开颅组,血清SP水平显著高于开颅组,提示颅内血肿微创清除术治疗高血压脑出血可有效减少神经细胞的死亡,减轻对脑组织的损伤。
综上,颅内血肿微创清除术能降低对高血压脑出血患者大脑的损伤,促进神经功能的恢复,治疗效果较常规开颅血肿清除术好,且安全性更高,但本研究所纳入样本量较少,还需临床进一步开展深入研究。
