地塞米松联合以助产士为主导的产后出血预防流程在高危妊娠产妇中的应用
2021-12-09邓丽娟汪治兴张浩宇徐艳君
邓丽娟,汪治兴,张浩宇,徐艳君
(中山市陈星海医院产科,广东 中山 528415)
产后出血是产妇产后死亡的主要原因,高危产妇由于羊水过多、前置胎盘、多胎妊娠等导致其产后出血风险较正常产妇更高,对母婴健康造成严重威胁。卡前列素氨丁三醇可有效促进子宫平滑肌收缩而达到止血的效果,在预防产妇产后出血方面具有一定价值,但其单一用药效果不佳[1]。地塞米松是一种人工合成的皮质类固醇,可增强血管和子宫平滑肌的收缩力,有效促进子宫收缩,预防产后出血,但目前其对高危妊娠产妇的应用效果尚未明确[2]。以助产士为主导的产后出血预防流程可对产妇分娩过程中可能发生的出血风险进行量化分析,并对此制定相应的措施,从而有效避免产后出血预防流程中的各种安全隐患[3]。基于此,本研究采用地塞米松联合以助产士为主导的产后出血预防流程对高危妊娠产妇进行治疗和干预,旨在探讨其临床应用效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2018年5月至2021年5月中山市陈星海医院收治的102例高危妊娠产妇,按照随机数字表法分为对照组(51例)和观察组(51例)。对照组产妇年龄20~36岁,平均(28.13±2.04)岁;孕周34~42周,平均(38.10±1.02)周;孕次1~5次,平均(3.08±0.25)次。观察组产妇年龄21~35岁,平均(27.92±2.19)岁;孕周34~42周,平均(37.93±1.00)周;孕次1~5次,平均(3.09±0.19)次。两组产妇一般资料相比,差异无统计学意义(P>0.05),组间具有可比性。纳入标准:符合《中华妇产科学(临床版)》[4]中高危妊娠的相关诊断标准者;单胎妊娠者;无语言交流障碍者;分娩成功者等。排除标准:合并肝肾功能障碍者;先天性生殖道畸形者;有药物过敏史者等。产妇及其家属对本研究知情同意并签署知情同意书,且本研究经院内医学伦理委员会审核并批准。
1.2 治疗方法 对照组产妇给予卡前列素氨丁三醇注射液(常州四药制药有限公司,国药准字H20094183,规格:1 mL∶250 μg)进行治疗,自然分娩产妇于分娩后经臀部肌肉注射,剖宫产产妇分娩后经宫体肌肉注射,注射剂量均为250 μg。观察组产妇在对照组的基础上采用注射用地塞米松磷酸钠(重庆莱美药业股份有限公司,国药准字H20052450,规格:5 mg/支)进行止血治疗,卡前列素氨丁三醇注射液用法用量与对照组一致,同时静脉推注10 mg地塞米松。两组产妇产后均观察24 h。
1.3 干预方法 两组产妇分娩期间均采用医疗失效模式与效应分析(HFMEA)模式优化的以助产士为主导的产后出血预防流程进行干预。①成立多学科专家小组:成立由产科、麻醉科、干预部为主的多学科专家小组。②制定产后出血预防流程:对产妇进行产前检查、患者阴道分娩禁忌证评估、产后出血高危因素评估、入室、产程准备工作、中转剖宫产准备、产后出血急救等。小组开会讨论产后出血预防流程中存在的风险进行评估,找出流程中现有和潜在的失效模式(即安全隐患)与可能导致的结果,对其制定相应的防范措施。③产后出血预防流程优化:加强高危妊娠的识别和筛查,尤其身材矮小、耐受性差、产程过长、患有妊娠期合并症的产妇,需加强产程管理,避免产程过长或过短;根据基于HFMEA模式的产后出血预防流程失效模式总结结果,对产后出血预防流程优化如下:由小组成员对其相关科室成员进行助产士培训,明确各助产人员职责,每月汇总产后出血案例与处理经验;将产时出血量的评估由目测改为计量,准确评估出血量;胎儿娩出脐动脉搏动消失后才可剪短脐带,除非胎儿窒息需要及时抢救;对于高危妊娠产妇,除使用宫缩剂促进子宫收缩外,还应给予经腹子宫按摩;产后产妇因虚弱、伤口疼痛、镇痛麻醉等多种因素的影响可能发生尿潴留,因此应增加产妇尿液出入量的记录,对于入量多而出量不足的产妇及时进行导尿,预防尿潴留的发生。
1.4 观察指标 ①临床疗效。产后24 h根据《中华妇产科学》[4]中的相关标准,将治疗效果分为显效(用药后15 min内产妇子宫明显收缩,出血止血良好)、有效(用药后15~30 min内产妇子宫收缩良好,出血量减少)和无效(用药30 min后子宫仍不收缩,出血量不减少)。总有效率=(显效+有效)例数/总例数×100%。②生命体征。于产前、给药时及产后0.5 h采用心电监护仪检测产妇收缩压(SBP)、舒张压(DBP)及心率(HR)。③产后出血量及休克指数(SI)[5]。统计两组产妇产后2 h内及产后2~24 h内出血量,采用称重法进行计算,胎儿娩出后于产妇臀下放置一次性纸垫,分别于产后2、24 h对纸垫进行称重,采用称重法统计出血量,1.05 g=1 mL血液;SI根据失血量进行评估,代偿性:失血量<1 000 mL;轻度:1 000 mL ≤失血量<1 500 mL;中度:1 500 mL ≤失血量<2 000 mL;重度:失血量≥2 000 mL。④凝血功能。产前、产后24 h抽取产妇静脉血5 mL,抗凝后,采用全自动凝血分析仪检测全血纤维蛋白原(FIB)、D-二聚体(D-D)水平及凝血酶原时间(PT)。⑤不良反应。统计观察期间两组产妇不良反应发生情况,包括恶心呕吐、腹泻、面部潮红、胸闷等。
1.5 统计学方法 应用SPSS 22.0统计软件分析数据,计数资料与计量资料分别使用[例(%)]与(±s)表示,分别行χ2与t检验;多时间点计量资料比较,采用重复测量方差分析。以P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效 产后24 h,观察组产妇临床总有效率显著高于对照组,差异有统计学意义(P<0.05),见表1。
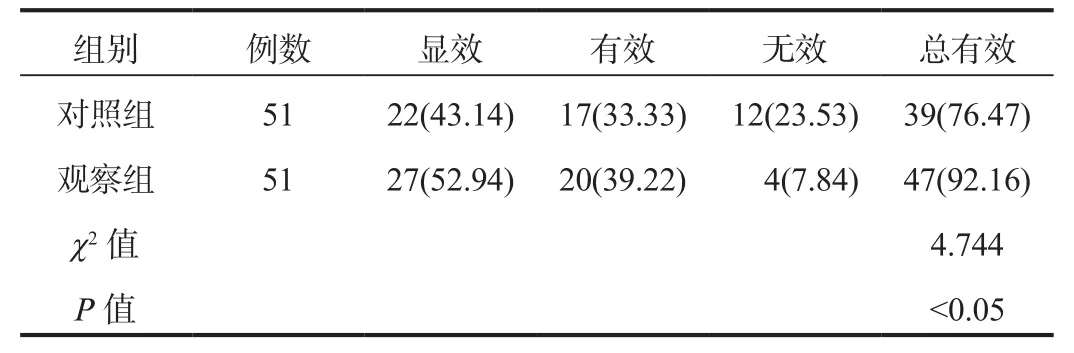
表1 两组产妇临床疗效比较[例(%)]
2.2 生命体征 与产前比,给药时至产后0.5 h 两组产妇SBP、DBP均呈先降低后升高趋势,HR均呈逐渐升高趋势,但各时间点两组患者SBP、DBP、HR水平比较,差异均无统计学意义(均P>0.05),见表2。
表2 两组产妇生命体征比较( ±s)
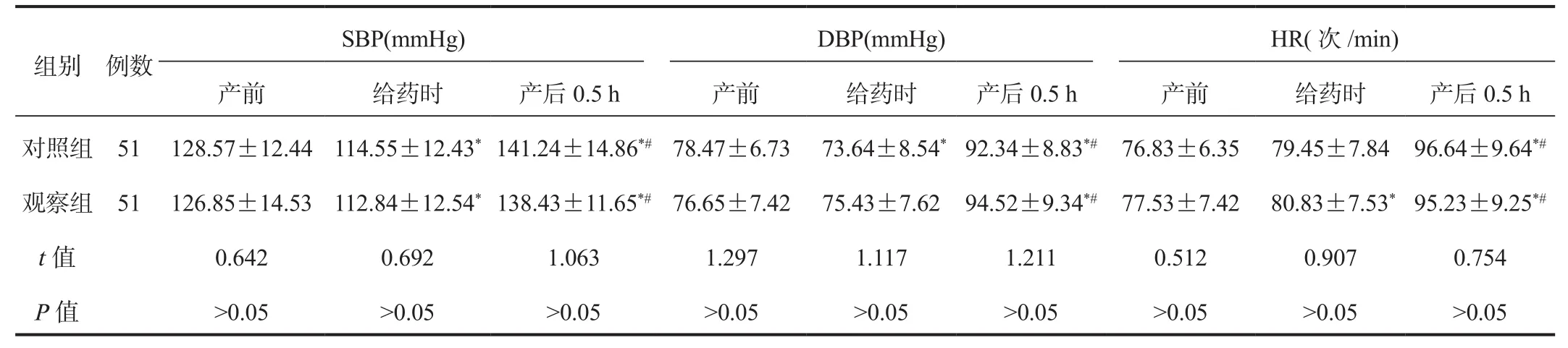
表2 两组产妇生命体征比较( ±s)
注:与产前比,*P<0.05;与给药时比,#P<0.05。SBP:收缩压;DBP:舒张压;HR:心率。1 mmHg=0.133 kPa。
SBP(mmHg) DBP(mmHg) HR(次/min)产前 给药时 产后0.5 h 产前 给药时 产后0.5 h 产前 给药时 产后0.5 h对照组 51 128.57±12.44 114.55±12.43*141.24±14.86*#78.47±6.73 73.64±8.54*92.34±8.83*# 76.83±6.35 79.45±7.84 96.64±9.64*#观察组 51 126.85±14.53 112.84±12.54*138.43±11.65*#76.65±7.42 75.43±7.62 94.52±9.34*# 77.53±7.42 80.83±7.53*95.23±9.25*#t值 0.642 0.692 1.063 1.297 1.117 1.211 0.512 0.907 0.754 P值>0.05>0.05>0.05>0.05>0.05>0.05>0.05>0.05>0.05组别 例数
2.3 产后出血量及SI 与产后2 h内比,产后2~24 h内两组产妇出血量均显著降低,且产后2 h内与2~24 h内观察组产妇出血量均显著低于对照组,差异均有统计学意义(均P<0.05);而两组产妇SI代偿性、轻度、中度、重度产妇占比比较,差异均无统计学意义(均P>0.05),见表3。
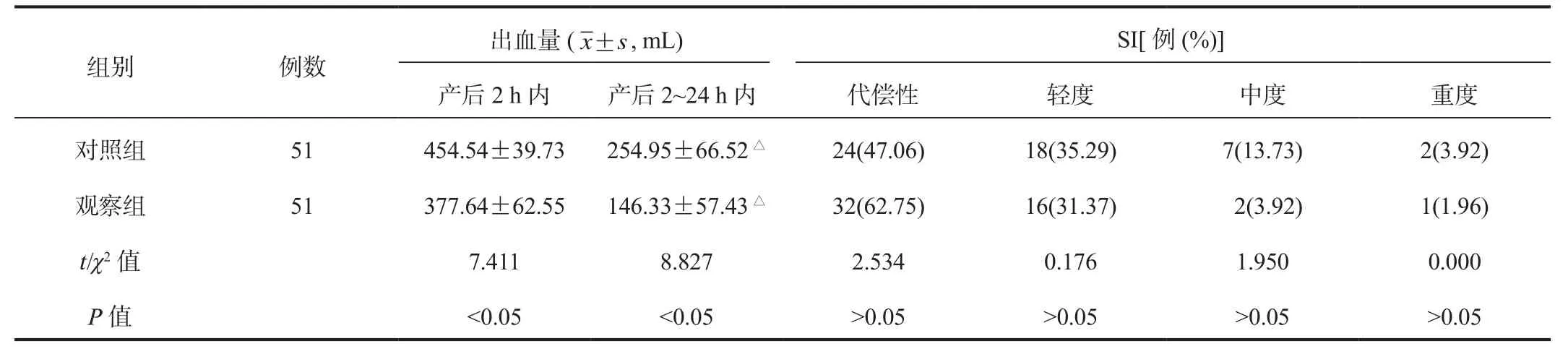
表3 两组产妇产后出血量及SI比较
2.4 凝血功能 与产前比,产后24 h两组产妇FIB、D-D水平均显著降低,且观察组显著低于对照组;与产前比,产后24 h两组产妇PT均显著缩短,且观察组显著短于对照组,差异均有统计学意义(均P<0.05),见表4。
表4 两组产妇凝血功能指标比较( ±s)
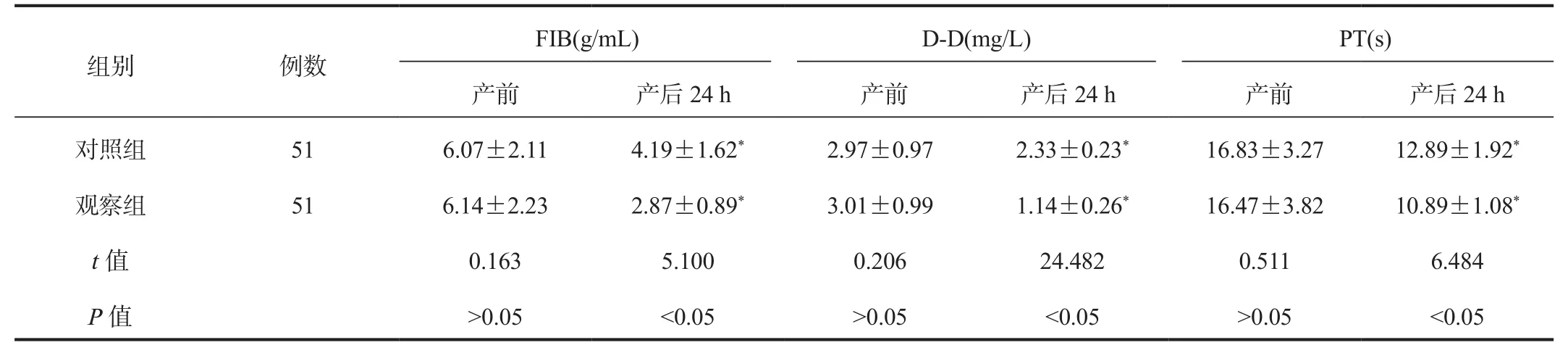
表4 两组产妇凝血功能指标比较( ±s)
注:与产前比,*P<0.05。FIB:纤维蛋白原;D-D:D-二聚体;PT:凝血酶原时间。
FIB(g/mL) D-D(mg/L) PT(s)产前 产后24 h 产前 产后24 h 产前 产后24 h对照组 51 6.07±2.11 4.19±1.62* 2.97±0.97 2.33±0.23* 16.83±3.27 12.89±1.92*观察组 51 6.14±2.23 2.87±0.89* 3.01±0.99 1.14±0.26* 16.47±3.82 10.89±1.08*t值 0.163 5.100 0.206 24.482 0.511 6.484 P值>0.05<0.05>0.05<0.05>0.05<0.05组别 例数
2.5 不良反应 观察期间观察组产妇恶心呕吐发生率显著低于对照组,差异有统计学意义(P<0.05);而两组产妇腹泻、面部潮红、胸闷发生率比较,差异均无统计学意义(均P>0.05),见表 5。
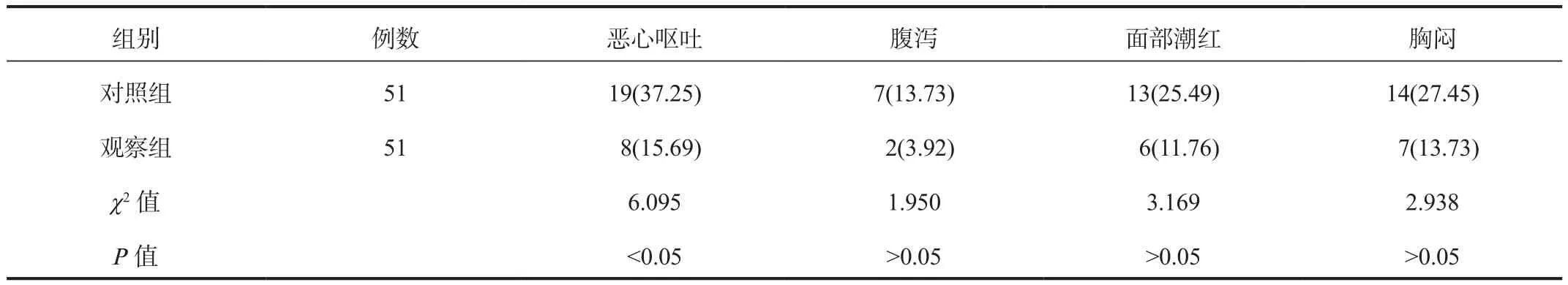
表5 两组产妇不良反应发生率比较[例(%)]
3 讨论
高危妊娠使得产妇产后出血的风险大大增加,相关统计研究结果显示,约80%产妇产后出血发生在分娩后2 h内,而宫缩乏力是产后出血的主要原因,因此及时恢复子宫肌层收缩能力,通过肌束间的收缩力压迫血管可有效缓解或避免产后出血[6]。卡前列素氨丁三醇可通过提高细胞内钙离子浓度而促进子宫平滑肌收缩,从而达到预防产后出血的目的,但其用药后不良反应较多,使得产妇产后负担加重[7]。
地塞米松可促进内质网中钙离子释放,提高细胞内钙离子活性和水平,增强子宫、阴道平滑肌收缩作用,进而促进子宫收缩恢复,预防产后出血,且地塞米松主要通过肌内注射,主要作用于阴道或子宫肌层而较少进入血液循环,因此其不会对血压、HR造成太大影响,同时可在一定程度上缓解恶心呕吐、腹泻等不良反应[8]。而以助产士为主导的产后出血预防流程可通过预判产后出血高危人群、优化产后出血预防流程中的安全隐患及优化急救流程、出血量的计算等,及时采取相应的应对措施,进而有效预防高危妊娠产妇产后出血的发生,降低高危妊娠产妇生理或心理应激,避免生命体征指标产生较大波动,同时有助于缓解各种不良生理反应[9]。本研究结果显示,产后24 h,观察组产妇临床总有效率显著高于对照组,同时产后2 h内及2~24 h内出血量、观察期间恶心呕吐发生率显著低于对照组,且两组产妇SI代偿性、轻度、中度、重度产妇占比,产后0.5 h内两组产妇SBP、DBP、HR水平比较,差异均无统计学意义,表明地塞米松联合以助产士为主导的产后出血预防流程可有效降低高危妊娠产妇产后出血量,预防产后出血,疗效显著,且不会对高危妊娠产妇生命体征造成较大影响,安全性良好。
临床上常用FIB、D-D及PT评价产妇凝血功能,其中FIB是血浆中含量最高的凝血因子,其在正常人体内含量较低;D-D是交联纤维蛋白在纤溶酶作用下产生的特异性降解产物,其水平高低与体内继发性纤溶活性强度呈正比;PT则可反映机体外源性凝血功能障碍,其时间延长,表明机体凝血功能障碍。地塞米松能够通过改善血管内皮通透性,降低血液黏度,从而促进患者机体纤维蛋白原浓度、血小板数量等增加,促进患者凝血,减小高危妊娠产妇产后出血的风险[10]。以助产士主导的产后出血预防流程可通过做好产前工作降低产妇心理应激,同时可通过降低产妇分娩过程中出血量,产后及时输血等辅助药物治疗改善产妇凝血功能[11]。本研究中,产后24 h,观察组产妇全血FIB、D-D水平均显著低于对照组,且PT显著短于对照组,进一步说明地塞米松联合以助产士为主导的产后出血预防流程可有效改善高危妊娠产妇凝血功能,预防产后出血。
综上,地塞米松联合以助产士为主导的产后出血预防流程可有效降低高危妊娠产妇产后出血量,改善产妇凝血功能,从而预防产后出血,疗效显著,且不会对高危妊娠产妇生命体征造成较大影响,安全性较高,值得临床推广。
