外周血粒淋比(NLR)和衍生粒淋比(dNLR)对大动脉粥样硬化型脑梗死出血转化的预测价值研究
2021-12-08张拥波
杨 毅,张拥波
(首都医科大学附属北京友谊医院神经内科,北京 100050)
急性缺血性脑卒中(acute ischemic stroke,AIS)是一种常见的致残率和死亡率较高的神经系统疾病,好发于中老年人。根据TOAST 分型可将AIS分为大动脉粥样硬化(large-artery atherosclerosis,LAA)、心源性栓塞(cardio-embolism,CE)、小动脉闭塞(small-artery occlusion,SAO)、其他明确病因(stroke of other determined,ODC)[1]。根据CISS分型可将大动脉粥样硬化缺血性脑卒中分为动脉到动脉栓塞、原位血栓形成、灌注不足和穿支动脉粥样斑块[2]。大动脉粥样硬化型脑梗死(acute ischemic stroke with large-artery atherosclerosis,AISLAA)是亚洲人群中最常见的一种脑梗死亚型,该型临床症状较重,病情进展快,预后差[3]。出血转化(hemorrhagic transformation,HT)为脑梗死后继发颅内出血,发生率约为10%,常常提示预后不佳[3]。众所周知,炎症反应和免疫状态是影响脑梗死发展的重要因素,中性粒细胞与淋巴细胞比值(neutrophil-to-lymphocyte ratio,NLR)和衍生中性粒细胞与淋巴细胞比值(derived neutrophil-tolymphocyte ratio,dNLR)作为新型炎症标志物,目前尚无NLR 和dNLR 与AIS-LAA 患者HT 的研究报道,本研究旨在探讨NLR 和dNLR 对AISLAA 患者HT 的预测价值,可以有效、及时采取合理干预措施,避免HT 发生。现报道如下。
1 资料与方法
1.1 研究对象
选取2020 年10 月至2021 年2 月首都医科大学附属北京友谊医院神经内科住院的AIS-LAA 患者151 例,根据HT 发生的情况分为HT 组19 例和non-HT 组132 例。
1.2 纳入与排除标准
纳入标准:(1)AIS 诊断依据2018 年中国急性缺血性脑卒中诊治指南的相关标准,并经影像学证实[4];(2)患者自症状出现3 d 内就诊,入院后即刻行头CT、血常规、血生化等检查,入院3 d 内完善头MRI,头颈MRA 或CTA 检查,若突发神经系统症状改变,即刻完善头CT。
排除标准:(1)首诊头CT 提示脑出血;(2)感染、自身免疫性疾病、肿瘤、肝功能异常、肾功能异常、血液系统疾病。根据HT 将所有患者分为HT 组19 例,non-HT 组132 例。本研究经首都医科大学附属北京友谊医院伦理委员会审核批准。
1.3 方法
收集临床资料及实验室检查指标,观察指标比较两组患者一般资料(年龄、性别、高血压病史、糖尿病病史、高脂血症病史、脑卒中病史、吸烟史、饮酒史、入院时NIHSS 评分、入院时收缩压)、入院后治疗(抗血小板治疗、抗凝治疗、溶栓治疗)、LAA 机制分型、实验室检查指标(白细胞计数、中性粒细胞计数、淋巴细胞计数、NLR、dNLR)。其中NLR=中性粒细胞计数/淋巴细胞计数;dNLR=中性粒细胞计数/(白细胞计数 -中性粒细胞计数)。用多因素Logistic 回归分析及ROC 曲线评价NLR、dNLR 对AIS-LAA 患者HT的预测价值。
1.4 统计学处理
应用SPSS 23.0 统计学软件进行数据分析,符合正态分布的连续变量以平均数±标准差()表示,通过独立t检验分析;非正态分布的连续性变量在表格中通常以中位数(四分位数间距)表示;计数资料分析采用χ2检验;多因素Logistic回归分析AIS-LAA 患者HT 影响因素;ROC 曲线评价NLR、dNLR 对AIS-LAA 患者HT 的预测价值。以P<0.05 为差异有统计学意义。
2 结果
2.1 2 组患者一般资料和实验室检查指标比较
HT 组患者入院时NHISS 评分、入院时收缩压高于non-HT 组,HT 组接受溶栓治疗的患者多于non-HT 组,HT 组淋巴细胞计数、NLR 及dNLR 高于non-HT 组(P<0.05),见表1。
表1 2 组患者基线资料和实验室检查数据[()/n(%)/[M(P25,P75)]Tab.1 Baseline characteristics and laboratory examination data in 2 groups of patients [()/n(%)/[M(P25,P75)]
*P <0.05。
2.2 多因素Logistic 分析
因变量为是否发生脑梗死出血转化,0=未发生脑梗死出血转化,1=发生脑梗死出血转化。自变量纳入准则为:根据纳入样本的基线信息(表1),2 组具有统计学差异的因素,即入院时收缩压、入院时NIHSS 评分、是否接受溶栓治疗。自变量赋值:0=未接受溶栓治疗,1=接受溶栓治疗。以上结果提示,NLR 和dNLR 可能是AISLAA 患者HT 的独立影响因素(P<0.05),见表2。

表2 多因素Logistic 回归分析NLR、dNLR 和大动脉粥样硬化所致脑梗死后出血转化的相关性Tab.2 Multivariate analysis for the association between NLR,dNLR and HT in AIS-LAA
2.3 ROC 曲线分析
NLR 预 测AIS-LAA 患 者HT 的AUC 为0.71[95% CI(0.63-0.78),P=0.004],NLR 的cut-off值为4.61,灵敏度63.16%,特异度80.3%;dNLR预 测AIS-LAA 患 者HT 的AUC 为0.75 [95% CI(0.67-0.82),P<0.001],dNLR 的cut-off 值 为2.78,灵敏度63.16%,特异度83.3%,见图1、表3。

表3 NLR 和dNLR 对大动脉粥样硬化所致脑梗死出血转化的预测价值Tab.3 Comparison of predictive power between dNLR and NLR
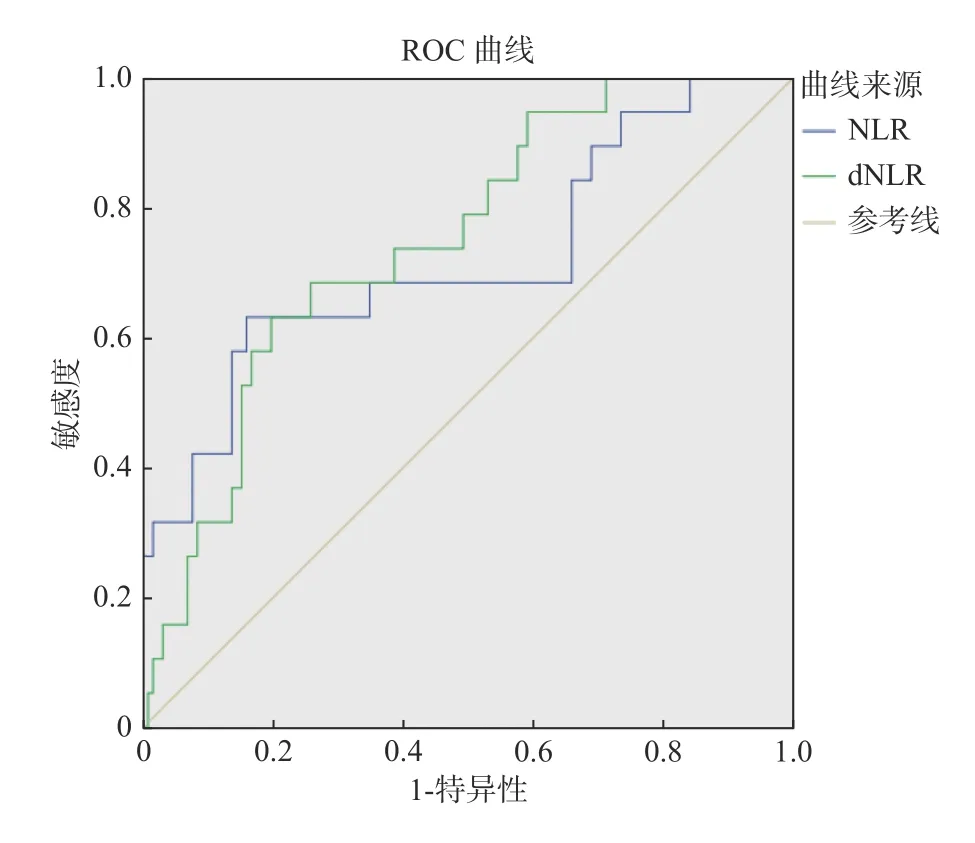
图1 NLR、dNLR 预测大动脉粥样硬化所致脑梗死患者出血转化的ROC 曲线Fig.1 Predictive value of NLR and dNLR for HT in AISLAA
3 讨论
急性脑梗死出血转化是急性脑梗死患者的常见并发症,也是脑梗死预后不良的重要因素,其发生率为30.0%~76.1%[5]。亚洲人脑梗死后出血转化发生率显著高于西方人群且西方人群中心源性栓塞所致脑梗死占比更高[3]。当AIS 发生时,外周免疫及炎性细胞被激活并进入缺血脑组织对脑梗死预后发挥双重作用[6−7]。本研究通过中性粒细胞和淋巴细胞计数寻找大动脉粥样硬化所致脑梗死后出血转化的预测因素,为改善脑梗死预后提供线索。
本研究为回顾性临床研究,结果提示:伴随入院时NIHSS 评分和收缩压升高,出现脑梗死后出血转化更易发生。其原因可能是AIS 后局部脑组织血氧供应不足,大量神经细胞死亡,血管扩张,加重脑水肿,使AIS 症状加重,增高HT 的发生风险。与此同时,当AIS 发生时,机体反应性致血压升高形成脑缺血组织内高灌注趋势,血脑屏障功能受到进一步损伤,加重脑梗死后出血转化。一项Meta 研究表明,心房颤动所致栓子脱落堵塞血管是AIS 患者发生出血转化的独立影响因素,NLR 是心源性栓塞所致脑梗死患者出血转化的独立影响因素[8]。同时,AIS 后接受溶栓治疗和血管内治疗的AIS 患者较易出现脑梗死后出血转化,溶栓使缺血性脑组织受到再灌注损伤,进一步加重炎性反应及血脑屏障功能障碍,红细胞外渗,引起血管源性水肿导致出血转化[7]。然而,中国急性脑梗死患者中大动脉粥样硬化是导致AIS 的主要因素,炎症反应是大动脉粥样硬化的病理基础[9],所以研究炎症反应对大动脉粥样硬化所致脑梗死后出血转化尤为重要。
本研究结果显示:HT 组淋巴细胞计数低于non-HT 组,HT 组NLR 及dNLR 高 于non-HT 组且具有统计学差异,NLR 和dNLR 是AIS-LAA后HT 的独立影响因素,表明炎症反应参与大动脉粥样硬化所致急性脑梗死后出血转化的发生发展。一项脑梗死后出血转化的尸检研究发现,中性粒细胞在脑梗死区域大量募集,局部基质金属蛋白酶9(matrix metalloproteinase-9,MMP-9)增加,基底层IV 型胶原降解,血脑屏障破坏导致出血转化[10]。动脉粥样硬化可以使颅内血管发生慢性的炎症反应,当AIS-LAA 发生时,炎症反应加剧,中性粒细胞合成并释放细胞因子MMP-9,这些因子通过降解血管周围脊膜蛋白影响血管基底膜,破坏血脑屏障完整性导致HT 发生[11]。此外脑梗死可诱导中性粒细胞活化产生弹性蛋白酶、髓过氧化物酶,与组蛋白、DNA 形成中性粒细胞胞外网状陷阱(NETs),从而破坏血脑屏障[12-13]。有研究表明,卒中后血小板活化,血小板p-选择素集合T 淋巴细胞的p-选择素糖蛋白配体或CD162因子使炎症细胞粘附于细胞内皮上促进血栓炎症反应,破坏血管通透性诱发出血转化[14]。当AIS发生时,皮质醇激素水平升高导致淋巴细胞减少,加剧神经细胞死亡[15]。
NLR 和dNLR 可反映机体免疫功能和炎性状态,是新型炎症治疗。NLR 已广泛应用于脑梗死、心肌梗死及肿瘤的生存期预测中,dNLR 仅应用于肿瘤患者生存时间的预测,目前尚没有两者在大动脉粥样硬化所致脑梗死出血转化的研究。本研究结果显示,dNLR 预测AIS-LAA 患者HT 的AUC 为0.75,dNLR 的cut-off 值为2.78,灵敏度63.16%,特异度83.3%;NLR 预测AIS-LAA 患者HT 的AUC 为0.71,NLR 的cut-off 值为4.61,灵敏度63.16%,特异度80.3%。本研究结果与既往研究结果一致。有大量研究表明,急性缺血性脑卒中患者NLR 越高,提示HT 发生风险越高[16−18]。然而笔者的研究表明,虽然NLR 和dNLR可能为大动脉粥样硬化所致急性缺血性脑梗死出血转化的独立影响因素,但dNLR 具有更高的灵敏度和特异度,且数据可取性更为便捷。
综上所述,NLR 和dNLR 可能是AIS-LAA 患者HT 的独立影响因素,且dNLR 具有更高的灵敏度和特异度。通过二者的预测,可积极预防高风险患者,从而有助于降低AIS-LAA 患者致残率和致死率。本研究存在一定的局限性:首先,本研究是单中心回顾性分析且样本量较小,统计时存在偏倚,笔者将在今后的工作中进一步验证结果;其次,本研究仅分析入院时NLR 和dNLR 指标,需动态观察两者变化,更客观的阐述二者与HT 之间的关系。
