先天性视盘小凹的多模影像学特征分析
2021-12-07乔芯蕊周娜磊马景学史俊芳戴丽刘影李镱航史金鑫安建斌
乔芯蕊 周娜磊 马景学 史俊芳 戴丽 刘影 李镱航 史金鑫 安建斌
河北医科大学第二医院眼科,石家庄 050000
先天性视盘小凹(optic disc pits,ODPs)是一种罕见的先天缺陷性疾病,属于空洞性视盘异常的一种。ODPs于1882年由Wiethe[1]首次报道,其特征是视盘上的单侧灰白色局部空洞,多见于视盘颞下方,这种缺陷的发生原因可能是神经外胚叶的胚裂闭合不全或闭合过程受到干扰所致[2],Kranenburg[3]报道该病的发病率约为1/11 000,无性别差异。通常情况下,先天性ODPs是无症状的,多在体检时被发现,但其继发的黄斑病变可以导致中心视力的严重下降,这种病变包括黄斑区浆液性视网膜脱离、黄斑区囊样水肿、黄斑区视网膜劈裂、视网膜色素变性等,国外有研究者将这种病变称为视盘小凹黄斑病变(optic disc pit maculopathy,ODP-M)[4]。目前多数文献仅对先天性ODPs的光相干断层扫描(optical coherence tomography,OCT)特征进行报道,但OCT检查无法明确视网膜内液体来源,也无法对疾病预后进行推测。结合多种影像学特征,对先天性ODPs进行全方位分析有助于探讨疾病的发生机制及确定临床治疗方案。本研究拟对先天性ODPs患者的多模影像学特征进行分析总结。
1 资料与方法
1.1 一般资料
采用横断面研究方法,连续纳入2009年1月至2020年1月就诊于河北医科大学第二医院眼病中心并确诊为先天性ODPs的患者38例38眼,其中男20例20眼,占52.6%,女18例18眼,占47.4%;年龄16~57岁,平均(37±11)岁;均为单眼发病,左眼17眼,右眼21眼;无自觉症状者9例,平均年龄(25±1)岁,均为体检时发现,自觉视力下降者29例,平均年龄(40±10)岁,其中24例自诉视力下降的同时伴有视物变形。本研究遵循《赫尔辛基宣言》,并经河北医科大学第二医院伦理委员会批准(批文号:2021-P011),所有受检者均签署知情同意书。
1.2 方法
1.2.1眼科常规检查 采集所有患者病史,采用国际标准对数视力表测量最佳矫正视力(best corrected visual acuity,BCVA),采用喷气式眼压计(日本Nidek公司)测量眼压,采用裂隙灯显微镜(德国Zeiss公司)行眼前节检查,采用检眼镜行扩瞳眼底检查,采用眼底照相机(日本Kowa公司)对患者双眼进行眼底照相,获取视网膜及视盘形态。
1.2.2频域OCT检查 采用频域OCT(spectral domain-OCT,SD-OCT)(德国海德堡公司)对所有患者进行检查,嘱患者下颌置于下颌托并睁大双眼,一侧眼凝视仪器内指示灯,若患者因视力较差无法配合,则采用外固视灯引导,以视盘和黄斑为中心进行水平扫描、垂直扫描及放射状扫描,均行普通模式扫描及加强深度扫描,检测ODPs内部的筛板情况、视网膜内液体分布情况、视网膜层间改变、神经上皮脱离与ODPs间的关系。所有检查均由同一位经验丰富并对ODPs有深入了解的医师完成。
1.2.3红外成像、眼底自发荧光、荧光素眼底血管造影和吲哚菁绿血管造影检查 采用Spectralis HRA(德国海德堡公司)获取所有ODPs患者眼底自发荧光(fundus autofluorescence,FAF)、红外成像、荧光素眼底血管造影(fundus fluorescein angiography,FFA)、吲哚菁绿血管造影(indocyanine green angiography,ICGA)图像。检查前详细询问患者变态反应史,并告知操作风险以及可能出现的不良反应,取得患者及其家属同意后进行药物变态反应性试验,10 min后,询问患者身体状况并观察试敏处皮肤有无变态反应,并且准备好抢救设备及药物以防止出现严重变态反应;患者双眼充分扩瞳,下颌置于颌托中,通过肘前静脉于5 s内注射5 ml造影剂(含质量分数10%荧光素钠稀释液2 ml和0.3 mg/kg吲哚菁绿蒸馏水溶液3 ml),先采集FAF及红外成像图片,随后采集动脉前期、动脉期、静脉期和后期患者4个象限的FFA、ICGA图片,观察ODPs患者,尤其是ODP-M患者的眼底造影各时期特点以推测视网膜下液体来源。选取位置与图像质量较好的影像学检查结果进行分析。所有检查均由同一位经验丰富并对ODPs有深入了解的医师完成。
2 结果
2.1 患者视力及眼底照相特征
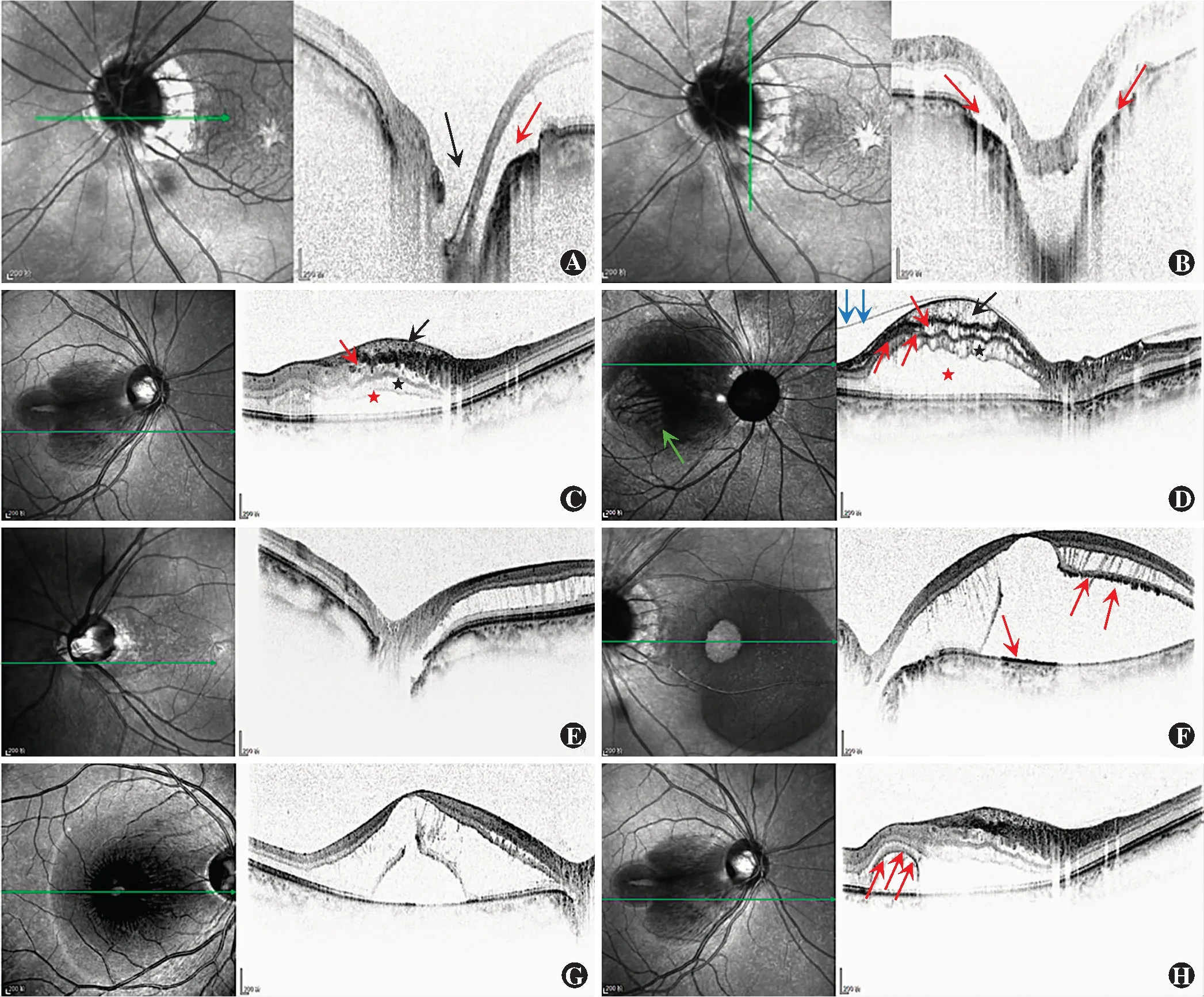
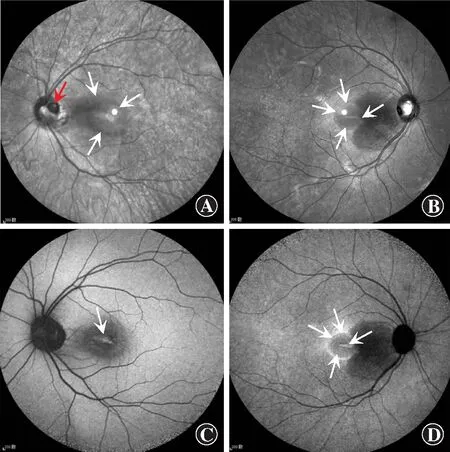
38例患者就诊时BCVA为0.02~0.8,其中BCVA≤0.1者9眼,0.1 图1 先天性ODPs患者双眼眼底图像 患者左眼视盘颞下方可见类圆形灰白色凹陷,孤立存在,大小约1/6视盘直径(黑色箭头)。黄斑中心凹反光消失,乳斑间可见边界清或不清的暗红色隆起,大小约为3个视盘直径(白色箭头)。与健侧眼相比,患眼视盘稍大 A:右眼 B:左眼Figure 1 Fundus photographs of both eyes of congenital ODPs patients A circular gray-white pit (black arrow) below the temporal optic disc,isolated,size of about 1/6 papilla disc was found in the left eye.The reflection of the fovea disappeared,and blurry dark red bumps (white arrows) with clear or unclear boundaries were found between optic disc and macula,size of about 3 papilla discs.Compared with the right eye,the optic disc of the left eye was slightly larger A:Right eye B:Left eye SD-OCT检查示所有先天性ODPs患者病变区域筛板结构不完整,为无组织反射的暗区,暗区多呈漏斗形,边缘陡峭,裂隙通向视神经深部(图2A,B)。29例ODP-M患者患眼均存在不同程度的视网膜内液和视网膜下液,所有患眼外核层均存在液体,其中27眼内核层存在液体,占93%,13眼神经节细胞层存在液体,占45%,4眼内界膜下存在液体,占14%(图2C,D)。29例ODP-M患者中,21眼存在外层视网膜劈裂,视网膜劈裂层均可见与ODPs裂隙相通的光学腔隙(图2A,B),其中11眼同时存在内层视网膜劈裂,16眼同时存在视网膜板层孔,未见单独存在内层视网膜劈裂的患眼(图2E~G)。29例ODP-M患者中,27眼存在神经上皮脱离,均伴有不同程度的视网膜内液或视网膜劈裂,未见单独存在神经上皮脱离的患眼,其中18眼神经上皮下可见点线状高反射信号且视网膜色素上皮层、椭圆体带反射信号减弱或缺失(图2H);不存在神经上皮脱离的2眼均伴有视网膜内液,且液体均存在于外核层。29例ODP-M患者中,16眼存在玻璃体部分后脱离(图2D),但均未见玻璃体黄斑牵拉。所有ODP-M患者内界膜完整、连续,均未见与玻璃体腔相通的裂隙。不伴有ODP-M的ODPs患者后极部视网膜未见明显异常。患者基本情况及OCT特征见表1。 图2 先天性ODPs患眼SD-OCT图像 A~B:ODPs病变区域筛板结构不完整,为无组织反射的暗区,呈边缘陡峭的漏斗形(黑色箭头),视网膜劈裂患者的劈裂处可见与ODPs的裂隙相通的光学腔隙(红色箭头) C~D:视网膜外核层(红色星号)、内核层(黑色星号)、神经节细胞层(红色箭头)、内界膜下(黑色箭头)同时存在液体,其中D图中可观察到玻璃体部分后脱离(蓝色箭头)及睫状视网膜动脉(绿色箭头) E:外层视网膜劈裂 F:外层视网膜劈裂合并板层孔,神经上皮下可见点线状高反射信号(红色箭头)且视网膜色素上皮层、椭圆体带反射信号减弱或缺失 G:外层视网膜劈裂、内层视网膜劈裂合并板层孔 H:神经上皮脱离伴有不同程度视网膜内液或视网膜劈裂的患者神经上皮下可见点线状高反射信号(红色箭头)且视网膜色素上皮层、椭圆体带反射信号减弱或缺失Figure 2 SD-OCT images of eyes with congenital ODPs A-B:Incomplete structure of the lamina in the ODPs lesion area,a dark area with no tissue reflection was found,showing a funnel shape with steep edge (black arrow).An optical lacuna (red arrow) communicating with the fissure of optic disc pit could be found in the retinal split layer C-D:Liquid was found in outer nuclear layer (red star),inner nuclear layer (black star),ganglion cell layer (red arrow),and under the inner limiting membrane (black arrow) simultaneously.Posterior vitreous detachment (blue arrow) and ciliary retina artery (green arrow) were found in picture D E:Retinoschisis in outer nuclear layer F:Retinoschisis was found in outer nuclear layer with lamellar hole.Dot-like high reflectance signal could be observed under the neuroepithelial layer,and reflectance signal of the retinal pigment epithelium and ellipsoid zone was weakened or disappeared G:Retinoschisis with lamellar hole was found in outer nuclear layer and inner nuclear layer H:Neuroepithelial detachment with various degrees of intraretinal fluid or retinal cleavage was found.Dot-like high reflection signal (red arrow) could be seen under the neuroepithelium,and the reflection signal of retinal pigment epithelium and ellipsoid zone was weakened or disappeared 2.3患者红外成像及FAF检查特征 红外成像结果显示,所有ODPs患者视盘颞侧存在圆形或类圆形低反射区域,ODP-M患者后极部均显示边界清晰或不清晰的低反射区域,与病变范围一致,12眼低反射区内及边缘存在线样高反射信号(图3A,B)。蓝光FAF检查结果显示,27例ODP-M患者患眼后极部存在与病变范围一致的低荧光区域,其余2例症状结构改变轻微,FAF检查未见明显结构改变(图3C)。红外FAF检查结果显示27例ODP-M患者患眼后极部存在与病变范围一致的低荧光区域,其中18眼低荧光区域中心存在颗粒状、线状或片状高荧光区(图3D)。 表1 先天性ODPs患者基本情况及OCT特征Table 1 Demography and OCT characteristics of congenital ODPs patients病例性别年龄(岁)患眼BVCA患眼OCT特征ONLONL+INLONL+GCLONL+ILMLRSRF1女250.5+-----2女270.8------3女160.12+++-++4男340.25++--++5男290.4++---+6女470.2++--++7男540.12+++-++8男440.2++--++9男390.4++---+10女260.6------11女570.08++++++12男430.3++--++13女210.8------14女250.6------15男270.4++---+16男260.6------17女350.4++---+18女460.3++--++19男560.12+++-++20女450.3++--++21男380.8------22男490.1+++-++23男550.01++++++24男420.2++--++25女220.8------26女350.4++---+27女460.08+++-++28女180.25++--++29男490.1+++-++30男500.08++++++31男460.06+++-++32女350.12+++-++33男260.4++---+34男470.01++++++35男430.1+++-++36女230.6------37女250.5+-----38男290.6------ 注:+:存在液体和组织结构变化;-:不存在液体和组织结构变化;ODPs:视盘小凹;OCT:光相干断层扫描;BCVA:最矫正视力;ONL:外核层;INL:内核层;GCL:神经节细胞层;ILM:内界膜;LR:视网膜劈裂;SRF:视网膜下积液 Note:+:with structural changes and liquids;-:no structural changes and liquids;ODPs:optic disc pits;OCT:optical coherence tomography;BCVA:best corrected visual acuity;ONL:outer nuclear layer;INL:inner nuclear lay-er;GCL:ganglion cell layer;ILM:inner limiting membrane;LR:layer retinos-chisis;SRF:subretinal fluid 图3 先天性ODPs患眼红外成像及FAF图像 A:红外成像图像示患眼视盘颞上方存在类圆形低反射区域(红色箭头),后极部均显示边界不清的低反射区域,与ODP-M病变区域一致 B:红外成像图像示部分患眼低反射区内及边缘存在线样高反射信号(白色箭头) C:蓝光FAF图像示患眼后极部视网膜存在与ODP-M病变范围一致的低荧光区域,低荧光区域中心存在片状高荧光区(白色箭头) D:红外FAF图像示患眼后极部视网膜存在与ODP-M病变范围一致的低荧光区域,部分患者低荧光区域中心及边缘存在颗粒状、线状或片状高荧光区(白色箭头)Figure 3 Infrared and FAF images of eyes with congenital ODPs A:A circular low-reflection area (red arrow) above the optic disc was found,and the low-reflection area with unclear boundaries in the posterior pole was consistent with the ODP-M lesion area B:In some patients,there were linear high reflection signals (white arrows) in the low-reflection area and at its edge C:Blue FAF showed a hypofluorescent area in the posterior retina consistent with the lesion area,and at the center of the low fluorescence there was a patchy high fluorescent area (white arrow) D:Infrared FAF showed a hypofluorescent area in the posterior retina,which was consistent with the lesion area.Granular,linear or platy hyperfluorescent area (white arrows) at the center and edge of the hypofluorescent area was found in some patients FFA检查结果显示,38例患眼ODPs凹陷部位的动脉期造影均呈现局限性低荧光状态,ODPs底部未见血管充盈(图4A);静脉期造影可见荧光素钠沿视盘颞侧外渗(图4B);造影晚期在视盘颞侧边缘形成边界不清的强荧光弧(图4C,D)。29例ODP-M患者中,伴有神经上皮脱离的27眼造影晚期在黄斑病变区域可见高荧光,未见视盘颞侧渗漏的荧光素钠向黄斑区移动(图4D),9例无自觉症状患者患眼造影晚期未见强荧光。ICGA显示,38例先天性ODPs患者患眼ODPs凹陷部位呈现局限性低荧光区,ODPs底部未见血管充盈,与FFA显示结果一致,但未见吲哚菁绿染料沿视盘边缘渗漏(图4E)。伴有神经上皮脱离的27眼ICGA图像中可见病变区呈高荧光状态,与FFA的高荧光区域相对应(图4G),未见吲哚菁绿染料由小凹部位向黄斑区移动。38例先天性ODPs患者患眼中4眼FFA检查发现睫状视网膜动脉(图4A)。 图4 先天性ODPs患眼FFA图像 A:FFA动脉期ODPs呈现局限性低荧光状态,ODPs底部未见血管充盈(白色箭头),可见睫状视网膜动脉(红色箭头) B:FFA静脉期可见荧光素钠沿视盘颞侧外渗(红色箭头) C:FFA晚期在视盘颞侧边缘形成边界不清的强荧光弧,不伴ODP-M患者黄斑区未见明显异常 D:FFA晚期在视盘颞侧边缘形成边界不清的强荧光弧,伴ODP-M病变区域可见高荧光,未见视盘颞侧渗漏的荧光素钠向黄斑区移动 E~F:先天性ODPs患眼FFA图(E图)和ICGA图(F图)示ODPs凹陷部位呈现为局限性低荧光区(红色箭头),ODPs底部未见血管充盈,未见吲哚菁绿染料沿视盘边缘渗漏 G~H:ODP-M患眼FFA图(G图)和ICGA图(H图)示病变区呈高荧光状态,但ICGA显示病变区范围较FFA略大(红色箭头)Figure 4 Fundus fluorescence angiography images of eyes with congenital ODPs A:In arterial phase,ODPs showed limited low fluorescence with no blood vessel filling at the bottom (white arrow),and ciliary retinal arteries (red arrow) were visible B:In the venous phase,extravasation of sodium fluorescein dye along the temporal side of the optic disc could be seen (red arrow) C:In the late stage of FFA,a strongly fluorescent arc with unclear boundary was formed on the temporal edge of the optic disc,and no obvious abnormality was found in the macular area of patients without ODP-M D:In the late stage of FFA,a strongly fluorescent arc with unclear boundary was formed on the temporal edge of the optic disc with hyperfluorescence in the ODP-M lesion area,and sodium fluorescein leakage from the temporal side of the optic disc was not found moving to the macula E-F:In the ICGA image (picture F),the depression of the optic disc presented a limited hypofluorescent area (red arrow),which was consistent with the area displayed in FFA image (picture E).There was no blood vessel filling at the bottom of the pit,and no indocyanine green dye leakage was found along the edge of the optic disc G-H:In the ICGA image (picture H),the lesion area of ODP-M patients was highly fluorescent (red arrow),which corresponded to and was slightly larger than the highly fluorescent area of FFA image (picture G) 先天性ODPs是一种罕见的视盘发育异常疾病。从组织学上分析,ODPs是发育不良的视网膜所形成的“疝”,经筛板的缺损部位“疝入”蛛网膜下腔,其内充满胶质和玻璃体粘多糖[5]。故彩色眼底照相显示ODPs为类圆形灰白色凹陷,这与SD-OCT所观察到的筛板组织缺损,深达视神经深层相符。 本研究中SD-OCT检查结果显示,ODP-M患眼中视网膜内液体均存在于外核层,占100%,其次是内核层、神经节细胞层和内界膜下,分别占93%、45%和14%,未发现单独存在视网膜劈裂、视网膜板层孔或神经上皮脱离的患眼。Imamura等[6]研究结果显示,44%的患眼视网膜内液体存在于神经节细胞层,13%存在于内界膜下,与本研究观察到的结果大致相同,然而,该研究中仅94%的患眼视网膜内液体存在于外核层,并非所有ODP-M患眼均出现外核层积液,这与本研究的结果不符,可能与本研究纳入的病例存在偏倚有关,需要扩大样本量进一步研究。本研究发现,ODP-M患眼外核层均可见与ODPs的裂隙相通的光学腔隙,与Uzel等[7]研究结果相同,故推测由于外核层结构疏松,液体最先由腔隙进入外核层,随后单向或双向移动,进入内层视网膜间隙或神经上皮层下并聚积,引起内层视网膜水肿、劈裂或神经上皮脱离,并随着时间的推移,液体积累,逐渐形成视网膜板层孔,这也解释了本研究中未发现有单独存在视网膜劈裂、视网膜板层孔或神经上皮脱离病例的原因。本研究中有2例液体单独存在于外核层的患者,这进一步印证了液体首先进入外核层的观点。由于早期少量液体单独存在于外核层且并未完全累及黄斑区,对患者视力影响较小,导致患者未能及时就诊,从而影响液体单独存在于外核层病例的发现。 ODP-M是引起先天性ODPs患者视力下降的主要原因,其中浆液性视网膜脱离对患者的视力影响明显。研究结果显示,25%~75%ODPs患者会出现后极部视网膜浆液性盘状脱离[8-10]。本研究中伴有浆液性视网膜脱离的患者占所有ODPs患者的71%,因包含了无症状患者,所以比例可能接近于真实水平,这与Bonnet等[8]的研究结果相符合。曾有研究者认为ODP-M的形成与玻璃体液化导致玻璃体条索牵拉有关,浆液性视网膜脱离风险高的部位是玻璃体条索牵拉明显部位[11],但本研究中SD-OCT图像显示,所有ODP-M患者均不伴有玻璃体条索牵拉,并且有1例患者玻璃体切割术+激光光凝+硅油填充术术后视盘颞侧出现新病灶,且随时间推移新病灶逐渐扩大,说明ODP-M的形成与玻璃体液化导致的玻璃体牵拉并无直接关系。ODP-M的发病年龄多在20岁以后,以30~50岁人群居多,本研究中ODP-M患者发病的平均年龄为44岁,虽然符合玻璃体液化的年龄段,但存在玻璃体部分后脱离的患者仅16例,这也证明了ODP-M的形成与玻璃体液化导致的牵拉无关。Christoforidis等[12]通过电子显微镜对ODP-M患眼进行连续病理切片观察发现,并非所有患眼均能观察到玻璃体条索牵拉。所以推测玻璃体条索牵拉并非形成ODP-M的必要因素,但其可能会加速ODP-M的发展及视力恶化。 目前,有研究者认为玻璃体液是ODP-M患者视网膜内液体的来源,其可能通过穿透内界膜进入层间[13-14]。然而,本研究中SD-OCT图像显示,所有ODP-M患者内界膜完整、连续,均未发现与玻璃体腔相通的裂隙,结合ODP-M患者筛板不完整及视网膜内液体均存在于外核层的影像学特征,本研究推测玻璃体液可能是从视盘筛板的缺损部位流入,然后通过腔隙进入视网膜外核层,最后由于液体单向或双向运动进入视网膜神经上皮下,而并非直接通过内界膜进入。此外,本研究中玻璃体切割术后的ODP-M患者再次出现了视网膜下液体。Brown等[15]研究发现,向先天性ODPs牧羊犬玻璃体内注射印度墨水后可在视网膜下液观察到墨水颗粒。Bonnet等[8]研究显示,眼内硅油可移位至颅内。这些研究均支持玻璃体腔、蛛网膜下腔和视网膜层间可能是通过ODPs筛板的缺损部位相互沟通的。该推论为ODPs的治疗提供了方向,即通过手术对视盘筛板缺损部位进行封堵联合激光光凝拦截流出途径可能会取得较好的治疗效果。 SD-OCT图像显示,部分伴有神经上皮脱离患者神经上皮下可见点状高反射信号且RPE层、椭圆体带反射信号减弱或缺失,这种点状高反射信号在红外成像中表现为高反射区域,在红外FAF图上表现为高荧光区域,其可能是由于神经上皮脱离导致光感受器外节的脱落、异常吞噬和沉积,及长时间脱离导致的大分子蛋白渗出附着于神经上皮下,呈现为高荧光[16-18]。神经上皮下沉积物越多,SD-OCT图像中点状高反射信号越多,红外FAF图中自发荧光越强。这种表现并无统一的形状,但可以用来评估病程的长短。 本研究结果发现,ODPs患者的FFA早期呈现局限性低荧光状态,晚期可见荧光素染料沿视盘颞侧边缘渗漏,并形成强荧光弧,可作为ODPs患者FFA的特征性表现。此外,在ODP-M患者FFA及ICGA的晚期图像中可发现脱离的视网膜下有染料积存,但沿视盘边缘渗漏的荧光素并未向黄斑区移动,所以推测积存的染料可能来源于ODPs底部血管及脉络膜血管的渗漏[19]。 本研究中通过FFA和ICGA在全部ODPs患者中共检测到4例睫状视网膜动脉患者,占11%。Bloch等[20]研究认为ODPs是先天性发育异常疾病,多伴随视网膜血管异常,其中睫状视网膜动脉的患病率约为18%,高于本研究,这可能与本研究纳入的样本量较小有关。 随着技术的发展,越来越多的影像学设备进入临床工作中,多模影像学分析对疾病的病理机制探索、诊断及治疗提供了巨大的帮助。ODPs做为一种罕见的先天异常性疾病,早期临床上由于缺乏对该疾病影像学特征的认识,所以经常存在误诊和漏诊的情况。本研究阐述了ODPs多模影像的特征表现,为临床中该疾病与其他引起黄斑水肿疾病的辨别及诊断提供了指导,并对其临床表现的成因进行了分析,加深了对于ODPs的理解。多模影像图像总结分析结果显示,SD-OCT有助于ODPs的早期诊断,眼底照相、FAF、FFA、ICGA能清楚地显示ODPs的结构缺损特点,通过SD-OCT、FFA、ICGA结果可对ODP-M的液体来源进行辩证判断,有助于疾病发病机制的研究及临床治疗方案的确定,且通过多模影像学观察可以综合考量该疾病的发展进程,对患者预后进行推测。然而,出于对患者的成本-效益比考虑,SD-OCT可用于患者早期诊断及随访观察,降低ODPs带来的视力损害。由于ODPs发病率较低,本研究纳入样本时间跨度较大,早期患者未接受微视野及OCT血管成像等新型检查手段,所以本研究未纳入该结果,这也是本研究的局限性之一。未来我们会继续对ODPs的多模影像学特征进行研究,从多角度对ODPs进行分析理解,探讨疾病的本质。 利益冲突所有作者均声明不存在利益冲突
2.2 患者SD-OCT检查特征

2.4 患者FFA及ICGA检查特征

3 讨论
