探讨阻塞性睡眠呼吸暂停低通气综合征与肺栓塞的病理机制及预后策略
2021-11-30陈晨
陈晨
(黑龙江省第三医院,北安,164000)
近年来,我国阻塞性睡眠呼吸暂停低通气综合征(Obstructive Sleep Apnea Hypopnea Syndrome,OSAHS)的发生率呈现逐年上涨的趋势,该疾病的主要特征为患者在睡眠期间内反复出现上呼吸道阻塞,引发机体出现间歇性血氧与睡眠碎片化的不良情况。当前诸多研究证实,未经过治疗的OSAHS已成为造成静脉血栓栓塞的独立高危因素,其中包含肺栓塞(Pulmonary Embolism,PE)及深静脉血栓的形成[1]。OSAHS促进血栓栓塞发生,致病机制包含了血流淤滞、交感神经系统活化、血液高凝性等。当前也有研究表明[2],OSAHS为PE首次发作或者再次复发的高危因素,且OSAHS也可能和急性肺栓塞预后不良存在极大关联性。为了全面探讨OSAHS和PE的病理机制、预后策略以及临床特点,本文选取我院呼吸内科收治的OSAHS合并PE的患者60例作为观察对象,探讨OSAHS与PE的病理机制、预后策略以及临床特点,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2019年6月至2020年6月黑龙江省第三医院呼吸内科收治的OSAHS合并PE的患者60例作为观察组,另外选取同期的OSAHS未合并PE的患者60例作为对照组,所有受试者均依照卫健委最新发布的相关诊断标准,完成判定工作。观察组中男36例,女24例;对照组中男32例,女28例。一般资料经统计学分析,差异无统计学意义(P>0.05),具有可比性。本研究经过我院伦理委员会批准并经患者及其家属知情同意。
1.2 纳入标准 1)患者符合OSAHS与PE诊断标准;2)自愿参加;3)临床资料完整。
1.3 排除标准 排除其他器官器质性病变、法定传染病、肝肾功能严重不全、临床资料缺失、家属拒绝参加调查、晚期癌症、精神疾患等。
1.4 研究方法 抽取所有患者的临床资料,主要内容包含受试者是否吸烟、性别、年龄、体质量指数(Body Mass Index,BMI)、是否合并原发性高血压等;临床指标包含静息状态下维持吸氧时动脉血氧分压(Arterial Partial Pressure of Oxygen,PaO2)、动脉二氧化碳分压(Arterial Partial Pressure of Carbon Dioxide,PaCO2)、是否合并下肢DVT、肺动脉收缩压等。本实验应用美国GE公司所生产的心脏彩超设备,对受试者肺动脉收缩压加以检查。患者吸烟年数和每日吸烟数量乘积为吸烟指数。
1.5 观察指标 分析所有受试者基本资料、临床治疗方法、动脉血气分析最终结果、肺栓塞累及肺段数目、是否合并DVT和肺动脉收缩压等情况,分析2组患者治疗效果对比情况。
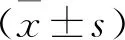
2 结果
2.1 2组患者的临床情况比较 观察组的吸烟指数及体质量指数显著高于对照组,静息状态时观察组的PaO2显著低于对照组,且栓塞累及肺段数目显著多于对照组,2组比较差异均有统计学意义(P<0.05)。2组的PaCO2处于35~40 mm Hg(1 mm Hg=0.133 kPa),2组的高血压、DVT及肺动脉高压率比较,差异无统计学意义(P>0.05)。见表1。
2.2 2组患者的治疗效果比较 2组患者均使用低分子肝素序贯华法林抗凝治疗,对照组治疗有效率为93.33%,观察组治疗有效率为95.00%,2组患者的治疗有效率比较,差异无统计学意义(P>0.05)。见表2。
3 讨论
相关研究表明,在发生静脉血栓栓塞的患者群体中,合并中度或重度OSAHS的概率明显比其他群体更高[3],在该群体中,造成OSAHS疾病发生的机制相当复杂。就OSAHS与PE病理机制方面来看,主要为:1)血液处于高凝状态;2)交感神经激活及血管内皮受损;3)血小板活化:间歇性缺氧会加大血小板反应性及诱导凝血蛋白的表达,从而进一步影响到血小板的功能,而血小板对于止血及血栓形成发挥着重要作用,血小板反应性会对血液黏稠度造成影响;4)血流瘀滞:当OSAHS患者处于低氧状态下,会刺激肾脏,进而产生并释放促红细胞生成素的增加,引发血液内红细胞数目增加,令血液变黏稠,另外其也加大了红细胞间黏附作用[4]。
综上所述,合并OSAHS的PE病患年龄偏低,病情严重。对于这些患者需要为其开展CPAP联合抗凝治疗,用以缓解患者病情。
