罗沙司他对初始透析患者肾性贫血的疗效及血红蛋白的影响
2021-11-26郑长新刘先鸿
郑长新 刘先鸿 李 拉
福建省宁德市闽东医院肾内科 (福建 宁德 355000)
血液透析(hemodialysis)是治疗肾功能异常的有效方法,通过模拟肾脏滤过功能,可清除体内多余水分、尿毒症毒素及代谢废物,调节水、电解质及酸碱平衡,改善患者生存质量,延长患者生存期[1]。受到疾病的影响,血液透析患者免疫力低下,透析治疗期间易引起红细胞代谢异常、促红细胞生成不足,并发肾性贫血(renal anemia),从而增加心血管疾病发生风险[2]。因此,对初始透析患者治疗期间,选择合适的药物,改善患者血常规水平,减轻肾性贫血症状,是临床关注的重点[3]。既往治疗血液透析引起的肾性贫血,多采用补充铁剂、人促红细胞生成素、输血等治疗方案,但用药后患者效果不一且易产生氧化应激反应,甚至出现促红细胞生成素抵抗,影响治疗效果[4]。国内外研究发现,罗沙司他为低氧诱导因子-脯氨酰羟化酶抑制剂(HIF-PHI),对肾性贫血有较强的调控作用[5]。因此,本文探讨初始透析患者应用罗沙司他对肾性贫血的疗效,旨在为透析患者肾性贫血确定最佳的治疗方案。
1 资料与方法
1.1 一般资料选择宁德市闽东医院2019年4月至2021年2月收治的64例初始透析肾性贫血患者,根据随机数字表法,分为研究组(32例)和对照组(32例)。对照组:男18例,女14例;年龄38~66岁,平均年龄(49.62±5.73)岁;疾病类型:慢性肾小球肾炎8例,高血压肾病15例,糖尿病肾病4例,梗阻性肾病5例;肾性贫血病程1~10个月,平均肾性贫血病程(4.684±2.24)个月。研究组:男16例,女16例;年龄37~68岁,平均年龄(48.97±5.95)岁;疾病类型:慢性肾小球炎10例,高血压肾病14例,糖尿病肾病3例,痛风性肾病5例;肾性贫血病程1~9个月,平均肾性贫血病程(4.63±2.11)个月。对比两组年龄、疾病类型、肾性贫血病程等资料,差异无统计学意义(P>0.05)。本研究符合院内医学伦理要求,且获得批准。
纳入标准:均为初次接受血液透析;经血常规、肾功能检查,符合肾性贫血诊断标准[6];无药物过敏史;患者及家属知情同意。
排除标准:合并肿瘤、红细胞再生障碍等因素引起的肾性贫血;合并药物过敏者;合并非首次接受血液透析者;合并严重感染或肝脏严重损害者。
1.2 方法两组患者均给予规律的血液透析治疗,4h/次,每周3次,每周一次HDF。
(1)对照组:透析治疗期间给予重组促红细胞生成素(沈阳三生制药有限责任公司;国药准字S20010001;10000IU),下皮注射,每周100~150IU/kg,分2~3次给药,给药期间观察红细胞压积(HCT)水平,4周后调整用药剂量。8周后评估疗效。
(2)研究组:在对照组基础上,加用罗沙司他胶囊(珐博进(中国)医药技术开发有限公司;国药准字H20180024;50mg×3粒)治疗,口服,100~120mg/次,3次/周。14d后评估疗效。
1.3 评价指标
1.3.1 血常规 治疗前、治疗14d后,空腹抽取患者静脉肘血4mL,离心取上清液,-4℃冷藏待测。美国贝克曼全自动生化分析仪CX9(福州永丰盛医疗器械有限公司)测定血红蛋白(Hb)、血清铁蛋白(SF)、HCT水平。测定方法:酶联免疫吸附试验(ELISA)。检测试剂盒购自同一公司,按照说明书操作。
1.3.2 血清生化指标 使用1.3.1中冷藏上清液,于治疗前、治疗8周后,测定C-反应蛋白(CRP)、血肌酐(Scr)、血尿素氮(BUN)水平。
1.3.3 不良反应 包括高钾血症、谷丙转氨酶(ALT)升高、腹部不适等。
1.3.4 疗效评价[7]显效:肾性贫血症状改善,血常规指标恢复正常,血清生化指标明显改善;有效:肾性贫血症状有所缓解,血常规指标较治疗前改善率居于15%~35%间,血清生化指标有所改善;无效:上述标准均未达到,贫血加重。显效+有效=治疗总有效。
1.4 统计学方法SPSS 20.0软件分析数据,计数资料用(%)表示,行χ2检验,计量资料用(±s)表示,行t检验,P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者血常规指标对比治疗14d后,两组Hb、HCT均较治疗前上升,SF较治疗前下降;组间数据比较,研究组Hb、HCT浓度更高,差异有统计学意义(P<0.05);研究组SF浓度更低,差异有统计学意义(P<0.05),见表1。
表1 两组患者血常规指标对比(±s)
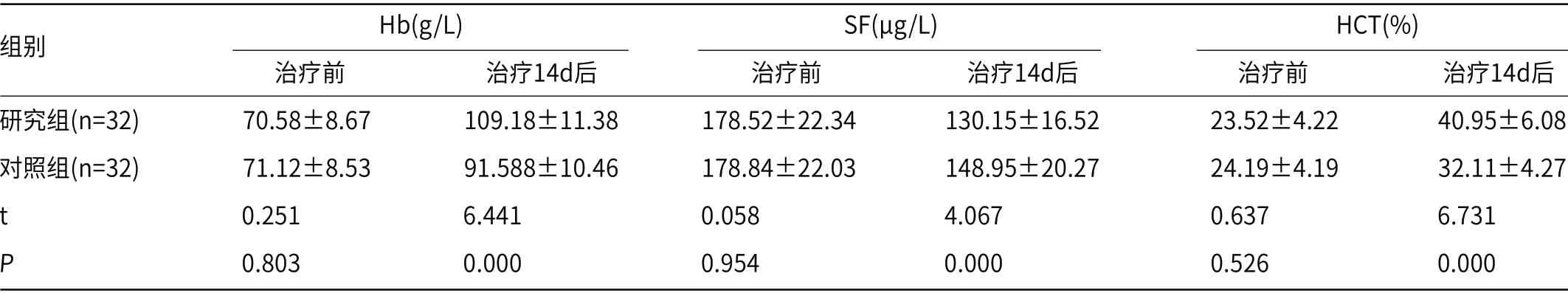
表1 两组患者血常规指标对比(±s)
组别 Hb(g/L) SF(μg/L) HCT(%)治疗前 治疗14d后 治疗前 治疗14d后 治疗前 治疗14d后研究组(n=32) 70.58±8.67 109.18±11.38 178.52±22.34 130.15±16.52 23.52±4.22 40.95±6.08对照组(n=32) 71.12±8.53 91.588±10.46 178.84±22.03 148.95±20.27 24.19±4.19 32.11±4.27 t 0.251 6.441 0.058 4.067 0.637 6.731 P 0.803 0.000 0.954 0.000 0.526 0.000
2.2 两组患者血清生化指标对比治疗14d后,两组CRP、Scr、BUN浓度均较治疗前下降;组间数据比较,研究组CRP、Scr、BUN浓度更低,差异有统计学意义(P<0.05),见表2。
表2 两组患者血清生化指标对比(±s)
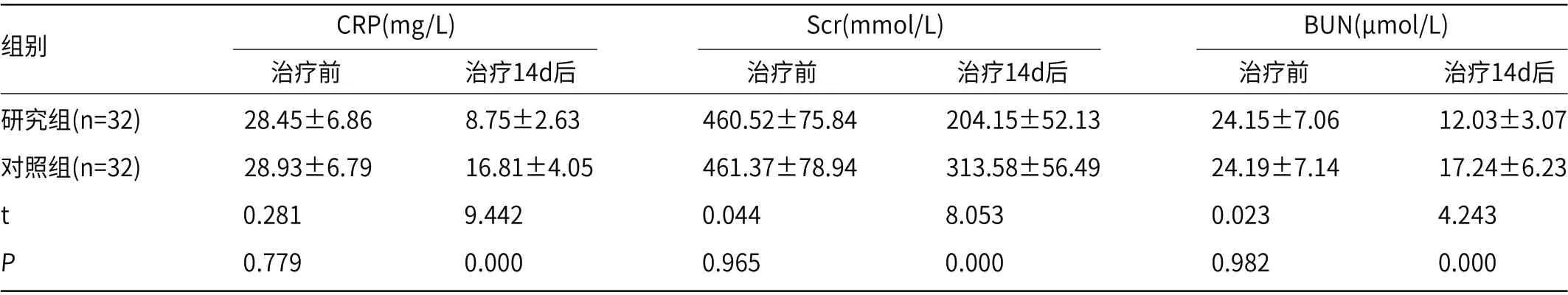
表2 两组患者血清生化指标对比(±s)
组别 CRP(mg/L) Scr(mmol/L) BUN(μmol/L)治疗前 治疗14d后 治疗前 治疗14d后 治疗前 治疗14d后研究组(n=32) 28.45±6.86 8.75±2.63 460.52±75.84 204.15±52.13 24.15±7.06 12.03±3.07对照组(n=32) 28.93±6.79 16.81±4.05 461.37±78.94 313.58±56.49 24.19±7.14 17.24±6.23 t 0.281 9.442 0.044 8.053 0.023 4.243 P 0.779 0.000 0.965 0.000 0.982 0.000
2.3 两组患者治疗效果对比研究组的治疗总有效率为90.63%,略高于对照组(75.00%),差异无统计学意义(P>0.05),见表3。

表3 两组患者治疗效果对比[n(%)]
2.4 两组患者用药不良反应发生率对比研究组的不良反应发生率为6.26%,与对照组相比,差异无统计学意义(P>0.05),见表4。
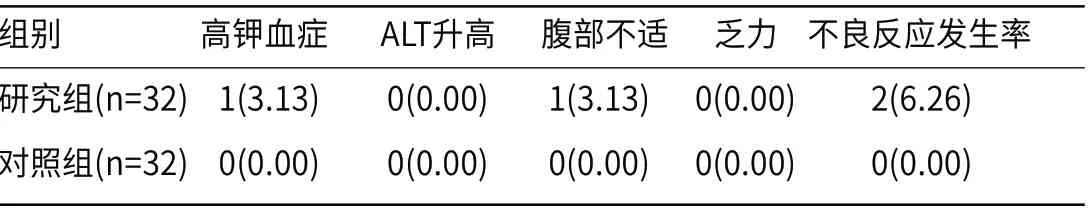
表4 两组患者用药不良反应发生率对比[n(%)]
3 讨 论
肾性贫血在血液透析患者中发病率较高,而治愈率却不到30%[8]。肾性贫血可引起肾功能丧失,贫血程度与肾功能减退程度密切相关。肾性贫血长期存在,可引起凝血功能下降、血小板功能受损,严重者可引起贫血性心脏病,加大心力衰竭及死亡风险。因此,临床应提高对透析患者肾性贫血的重视。既往认为,促红细胞生成素分泌不足为肾性贫血发生的主要原因[9]。故临床治疗应以促进红细胞生成为主。药物治疗为肾性贫血的常用治疗方案,常用的药物有重组人促红细胞生成素、铁剂、低氧有道因子-脯氨酰羟化酶抑制剂等。临床研究发现,重组人促红细胞生成素治疗肾性贫血效果较好,可提高红细胞反应性,维持红细胞正常寿命,刺激红细胞生成,但临床仍有部分患者应用重组人促红细胞生成素后,其血红蛋白无法恢复正常水平[10]。因此,临床考虑一种联合治疗方案,以优化肾性贫血治疗效果,改善预后。
本研究结果显示,治疗14d后,研究组Hb、HCT浓度较对照组高,研究组SF、CRP、Scr、BUN浓度较对照组低,研究组的治疗总有效率为90.63%,略高于对照组(75.00%),与既往研究[11]类似,提示对初始透析患者肾性贫血,应用罗沙司他治疗,优势突出。分析原因,考虑与罗沙司他的药理机制有关:⑴通过抑制低氧诱导因子α、β亚基活性,改善氧感应通路,促进红细胞生成,改善铁剂代谢活性;⑵口服后可结合红细胞前体细胞受体,抑制脯氨酰羟化酶PHD1、PHD2、PHD3活性,加速红细胞成熟,诱导促红细胞生成素(EPO)水平上升;⑶通过刺激红细胞生成,增强机体对低氧环境的适应能力,抑制低氧诱导细胞降解,提高铁调素水平;⑷增强巨噬细胞活性,促进血红素氧合酶转录,提高铁利用效率,多途径调控铁调素水平,加速铁循环,进而增加机体血红蛋白水平[12];⑸改善肝功能,增强肝细胞对铁调素的分泌作用,促进铁调素与细胞转铁蛋白结合,加快转铁蛋白降解,抑制铁释放,提高机体循环铁含量,进而改善贫血症状。在用药安全性方面,研究组的不良反应发生率为6.26%,主要表现为高钾血症、腹部不适,经对症处理后不良反应消失,提示罗沙司他是一种安全的治疗方案。但本研究所选样本量较少,研究时段较短,研究结果有一定局限性,且观察指标有限,有待下一步深入研究验证。
综上所述,始透析患者应用罗沙司他治疗肾性贫血,效果确切,可有效提高血红蛋白水平,改善血清生化指标,且用药安全性高。
