老年肺癌根治术中脑组织氧饱和度与术后神经认知障碍的相关性研究
2021-11-24赵德彩孙玉红
赵德彩,孙玉红,刘 伟
(亳州市人民医院麻醉科,安徽 亳州 236800)
术后神经认知障碍(postoperative neuro-cognitive dysfunction,PNCD)是老年患者常见的术后并发症,发生率为9%~46%,且其发生率会随年龄增长而增加[1-2]。PNCD以术后新发记忆、语言、注意力等多个维度认知功能障碍为特征,严重影响患者的术后康复及生活质量。近年来,有研究认为PNCD与阿尔兹海默症密切相关,并发PNCD的患者远期阿尔兹海默症发病风险可能也会增加[3-4]。因此,了解PNCD出现的影响因素并早期进行干预或者规避,可能是临床降低PNCD发生率的可靠途径。术中脑组织氧饱和度(cerebral tissue oxygen saturation,SctO2)是反映脑组织氧供和氧耗平衡状态的重要指标,神经元氧供缺乏是患者神经元损伤、认知功能下降的最直接原因之一,而SctO2可因术中神经元氧供平衡变化而迅速改变[5-6]。已有研究发现SctO2与心脏瓣膜置换术后早期认知功能障碍密切相关[7]。目前关于术中SctO2与老年肺癌根治术患者PNCD的相关性尚不明确,本文以此为切入点展开讨论,旨在为后续PNCD的风险筛查、早期干预措施等提供更多参考。
1 资料与方法
1.1 临床资料
选取2017年12月至2020年12月在我院接受肺癌根治术的老年患者120例。纳入标准:①术中病理确诊为非小细胞肺癌,符合根治性手术指征;②年龄60~80岁;③无严重术中并发症发生;④术前简易智能检查量表(mini-mental state examination,MMSE)[8]评分>24分;⑤配合治疗及随访。排除标准:①合并严重心、肝、肾功能不全或自身免疫性疾病等可能影响手术效果的疾病;②合并其他原发性恶性肿瘤;③有脑梗死、脑出血、脑外伤史;④合并脑血管畸形、脑肿瘤;⑤有抑郁症、精神分裂症等精神病史;⑥有酒精或者药物滥用史。本研究符合《世界医学协会赫尔辛基宣言》相关要求,并通过本院医学伦理委员会审核批准(20170156),患者本人同意参与此次研究并自愿签署知情同意书。
1.2 麻醉方法
所有入组患者均采用全身麻醉,入室后常规监测心电图、有创血压、指端血氧饱和度、BIS指数。麻醉诱导为咪达唑仑0.04 mg/kg、丙泊酚1.5~2.5 mg/kg、舒芬太尼0.3~0.4 μg/kg、罗库溴胺0.6 mg/kg。肌松符合要求后进行气管插管,连接呼吸机并选择机械通气模式,潮气量6~8 mL/kg、呼吸频率12~14次/分、呼气末正压5~10 cmH2O、呼气末二氧化碳35~45 mmHg。麻醉维持采用丙泊酚、瑞芬太尼血浆靶控输注,间断性静脉推注顺式罗库溴铵维持肌松,术中维持BIS在40~60。术后采用患者自控镇痛,配方为舒芬太尼2 μg/kg,托烷司琼0.2 mg/kg,加生理盐水至100 mL,负荷量0.5 mL,背景剂量2 mL/min,锁定时间15 min。
1.3 SctO2测定及PNCD诊断标准
麻醉开始前用乙醇棉球轻拭患者前额皮肤,将SctO2检测仪的2枚传感器分别粘贴于左右前额,动态监测SctO2,于麻醉前、麻醉后手术开始前、手术开始30 min、手术开始60 min分别测定患者的SctO2水平。PNCD的诊断符合第5版神经障碍手册(DSM-5)中《神经认知障碍诊断标准的围术期认知功能损害》中的相关定义[9]。
1.4 分组及临床资料收集
根据PNCD的发生情况,将患者分为PNCD组和非PNCD组。收集并分析2组患者的临床资料,包括性别、年龄、BMI、美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级、受教育年限、术前MMSE评分、合并症(高血压、糖尿病、高脂血症)、生活习惯(吸烟、饮酒)、麻醉时间、手术时间及术前实验室检查结果[空腹血糖、超敏C反应蛋白(high-sensitivity C-reactive protein,hs-CRP)],将差异有统计学意义的指标纳入Logistic回归模型,分析患者出现PNCD的独立危险因素。
1.5 统计学方法
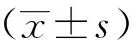
2 结果
2.1 患者PNCD发生情况及围术期SctO2水平比较
120例患者中有19例(15.83%)出现PNCD。2组患者麻醉前、麻醉后手术开始前SctO2水平比较,差异无统计学意义(P>0.05)。PNCD组患者手术开始30 min、手术开始60 min的SctO2水平低于非PNCD组,差异有统计学意义(P<0.05),见表1。
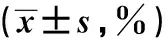
表1 患者围术期SctO2水平比较
2.2 术中SctO2水平对老年肺癌根治术患者出现PNCD的预测价值
ROC曲线显示,手术开始30 min SctO2水平预测患者出现PNCD的最佳截断值为63.29%,曲线下面积为0.812(95%CI:0.718~0.906),灵敏度、特异度分别为71.43%、65.22%;手术开始60 min SctO2水平预测患者出现PNCD的最佳截断值为62.35%,曲线下面积为0.822(95%CI:0.722~0.923),灵敏度、特异度分别为76.84%、69.57%(图1)。
2.3 患者出现PNCD的单因素分析
2组患者的性别、BMI、ASA分级、受教育年限、术前MMSE评分、高血压、糖尿病、高脂血症、吸烟、饮酒、空腹血糖比较,差异无统计学意义(P>0.05);年龄、麻醉时间、手术时间、hs-CRP、手术开始30 min及60 min SctO2比较,差异有统计学意义(P<0.05),见表2。

a:手术开始30 min;b:手术开始60 min
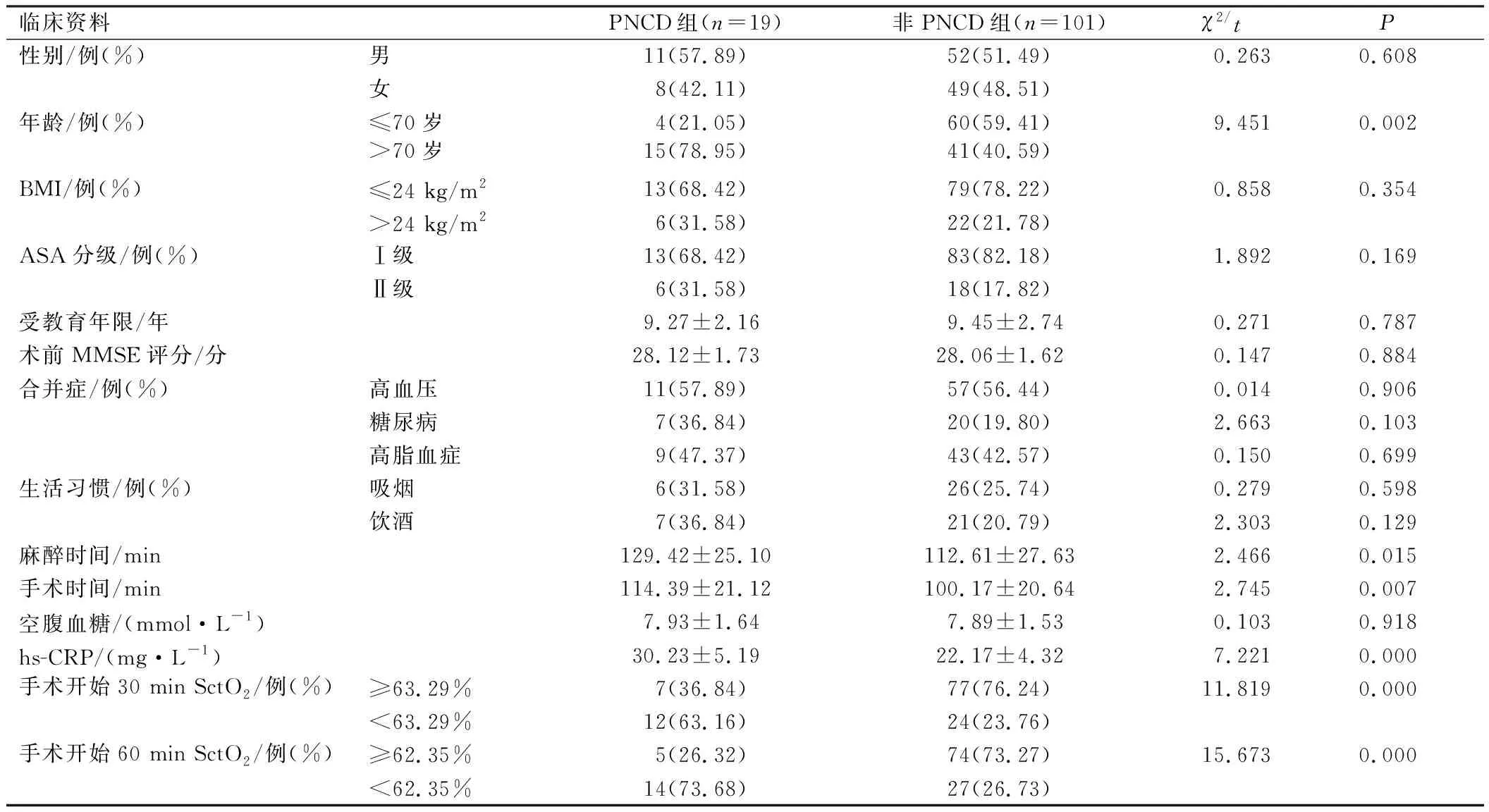
表2 患者出现PNCD的单因素分析
2.4 患者出现PNCD的多因素分析
以患者出现PNCD情况作为因变量(0=非PNCD,1=PNCD),将单因素分析中具有统计学差异的指标作为自变量纳入Logistic回归模型,结果显示,年龄>70岁、麻醉时间及手术时间较长、hs-CRP水平较高、手术开始30 min SctO2<63.29%、手术开始60 min SctO2<62.35%是患者出现PNCD的独立危险因素(P<0.05),见表3。
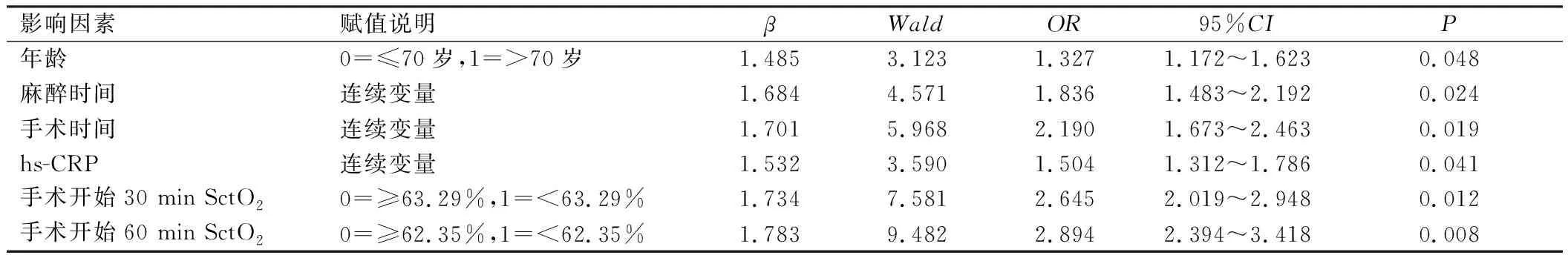
表3 患者出现PNCD的多因素分析
3 讨论
PNCD是老年患者行外科手术后恢复情况不佳的主要原因之一,已有研究指出,术前轻度认知功能障碍的患者PNCD发生率较高[10-11]。本研究选择术前认知功能健全(MMSE评分>24分)的老年患者作为研究对象,探讨PNCD的发生情况及其与术中SctO2水平的相关性,结果显示,120例肺癌根治术患者中19例出现PNCD,发生率为15.83%,与既往文献[12]报道的PNCD发生率区间吻合,且PNCD组手术开始30 min及60 min的SctO2水平低于非PNCD组,提示术中SctO2水平较低可能与PNCD的发生相关。
已有研究发现,麻醉后由于血管扩张、血压下降等因素,SctO2水平会出现一定程度的下降,但在维持正常血压的情况下不会导致神经元缺血缺氧[13-14]。手术刺激及创伤可使机体内炎症及氧化应激水平上升,导致神经元氧需求增加,这与麻醉状态下脑血流量下降后氧供减少形成矛盾,最终导致神经组织相对缺氧[15]。SctO2可反映脑氧的供需平衡状态,SctO2过度下降可导致患者神经元损伤,是PNCD出现的直接原因之一。本研究采用ROC曲线分析术中SctO2水平对PNCD的预测价值,发现手术开始30 min及60 min SctO2水平预测出现PNCD的灵敏度分别为71.43%、76.84%,特异度分别为65.22%、69.57%,提示术中SctO2水平对出现PNCD具有一定的预警作用。
为明确老年患者肺癌根治术后出现PNCD的危险因素,本研究进一步进行Logistic回归分析,结果显示,年龄>70岁、麻醉时间及手术时间较长、hs-CRP水平较高、手术开始30 min SctO2<63.29%、手术开始60 min SctO2<62.35%是患者出现PNCD的独立危险因素。术中SctO2水平异常降低会导致脑组织严重缺氧,使患者出现PNCD,提示在老年肺癌根治术中应密切监测患者的SctO2水平,避免单肺通气状态下SctO2过度下降引起脑组织缺氧。老年患者PNCD发生风险较高的原因可能包括神经功能生理性退化、神经元对缺氧及伤害性刺激的敏感性增加等因素[16-17]。麻醉及手术本身可影响老年患者的内环境稳态,已有研究指出,随着麻醉及手术时间的延长,术后各种并发症的发生风险也相应增加;加上肺癌根治术的关键环节是单肺通气,而单肺通气时间延长是导致麻醉及手术时间延长的最主要原因,可导致患者长时间氧供不足、各个组织脏器缺氧[18-19]。本研究结果还显示,hs-CRP水平较高是患者出现PNCD的独立危险因素,在肺癌根治术患者中,除了麻醉药物使用及手术创伤可导致hs-CRP升高外,缺氧也可促进hs-CRP分泌增加[20-21],异常增高的hs-CRP可能提示患者术中缺氧,而缺氧是导致PNCD发生的直接原因之一。
综上所述,老年患者肺癌根治术中SctO2水平异常降低是出现PNCD的独立危险因素,且在预警PNCD发生方面有一定作用,可能成为后续临床工作者筛查PNCD高危人群及采取预防措施的重要参考指标之一。
