颅脑B超和CT在筛查新生儿颅内出血中的诊断价值
2021-11-18左良娟
左良娟
(铜仁市人民医院新生儿科,贵州 铜仁 554300)
颅内出血是新生儿科的一种常见病,发病率较高,发病诱因与新生儿颅脑畸形、血液病、脑外维生素K缺乏症及高血压等有关,该病临床表现为突发头痛、昏迷、呕吐等,具有较高的致残率与病死率,因此早期诊断、早期预防、有效治疗对于新生儿颅内出血至关重要。MRI是新生儿颅内出血的诊断金标准,但MRI检查费用较昂贵,且MRI设备扫描时间较长,应用于新生儿的检测中较为困难。CT、颅脑B超均为诊断新生儿颅内出血的常用手段,颅内出血在CT中表现为密度增加,在CT声像图上可以比较清晰地显示基底池、小脑幕高密度条片影,部分伴有矢状窦旁三角征等特殊表现;同时CT检查还具有无创、成像快等优势,但由于部分出血量少的患儿仅在脉络丛上形成血肿,室管膜下与脑室内没有积血,因此对CT扫描而言是较大的盲区,容易造成漏诊[1]。颅脑B超具有操作简单、价格低廉、无辐射等特点,尤其对于不易移动的重症患儿更具优势,在临床上被广泛应用于脑血管疾病的诊断与病因分类中[2]。本研究旨在探讨筛查新生儿颅内出血时,应用颅脑B超和CT的价值,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2018年8月至2020年7月于铜仁市人民医院出生并收治的60例疑似颅内出血的新生儿的临床资料,其中男患儿38例,女患儿22例;年龄1~24 d,平均(12.07±0.01) d;体质量2.0~2.5 kg,平均(2.25±0.01) kg。纳入标准:临床表现为尖叫、惊厥、昏迷、呼吸抑制、肌张力低下或增高等;逐渐出现前囟饱满或隆起、双瞳孔大小不等表现;产前均行排畸检查;临床资料完整者等。排除标准:先天性畸形、先天性代谢异常者;宫内感染、高度疑似产前和产时感染者;严重颅骨骨折者等。研究经院内医学伦理委员会批准。
1.2 方法 以MRI检查结果为金标准,将《实用新生儿学》[3]中相关新生儿颅内出血诊断标准作为参考标准。所有患儿均于出生后1周内分别使用颅脑B超和CT进行检查。CT检查:采用计算机断层扫描系统[西门子(中国)有限公司,型号:Somatom Sensation 64]检查;采用以听眦线(外耳孔与同侧眼外眦的连线)为基线,依次向头顶扫描10个切层,层厚10 mm,层距10 mm,平扫之后再行增强扫描,通过脑池造影CT检查小脑桥脑角池或鞍上池的小肿瘤。颅脑B超:采用全数字B型超声诊断仪(徐州市凯信电子设备有限公司,型号:KX5000)检查,高频探头频率:3~8 MHz,放置于新生儿颅脑前囟部位与眶耳线90°处,探头沿着冠状切面的方向前后移动,额叶、枕叶及顶叶为扫查平面的先后顺序。采用超声束平面作矢状切面与冠状切面两种扫查法,矢状面扫查法是通过将探头向左右作不同程度的倾斜,冠状面扫查法是通过将探头向前后作不同程度的倾斜,从而获得各种断面图。为了保障检查结果的准确性,本次研究需要由两名资历深厚的医师来共同进行判断。
1.3 观察指标 ①以MRI检查结果为金标准,比较两种检查方式对新生儿颅内不同部位的出血灶检出情况。②以MRI检查结果为金标准,比较颅脑B超和CT的检查结果。③以MRI检查结果为金标准,比较颅脑B超和CT两种检查方式诊断新生儿颅内出血的诊断效能,其中灵敏度=真阳性例数/(真阳性例数+假阴性例数)×100%;特异度=真阴性例数/(真阴性例数+假阳性例数)×100%;准确度=(真阳性+真阴性)例数/总例数×100%;阳性预测值=真阳性例数/(真阳性例数+假阳性例数)×100%;阴性预测值=真阴性例数/(真阴性例数+假阴性例数)×100%。
1.4 统计学方法 采用SPSS 23.0统计软件分析数据,计数资料以[ 例(%)]表示,行χ2检验。以P< 0.05表示差异有统计学意义。
2 结果
2.1 新生儿颅内不同部位出血灶检出情况 经金标准检查出88个出血灶,其中脑室管膜下31个,蛛网膜下腔8个,硬脑膜下12个,脑实质18个,脑室内19个。颅脑B超检查在蛛网膜下腔、硬脑膜下部位的出血灶检出率均显著低于CT检查,差异均有统计学意义(均P< 0.05);颅脑B超检查在脑室管膜下、脑室内部位的出血灶检出率均高于CT检查,但两组比较,差异均无统计学意义(均P> 0.05),见表1。
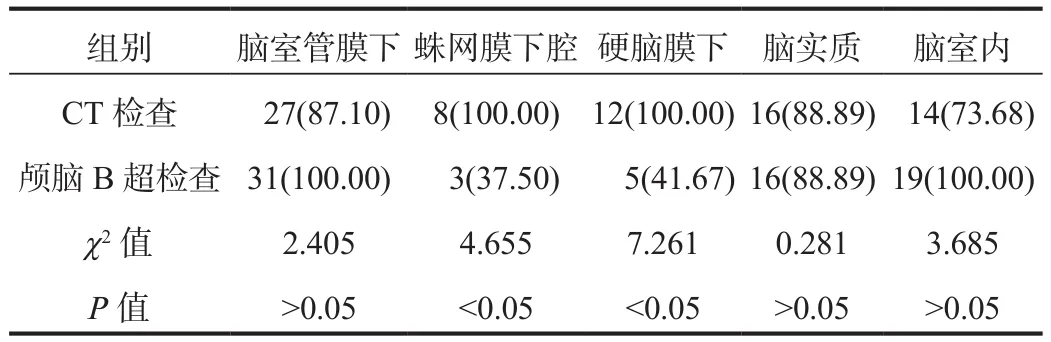
表1 两组检查方式对新生儿颅内不同部位的出血灶检出率比较[ 例(%)]
2.2 检查结果 经金标准检查结果显示,60例患儿中,阳性为58例,阴性为2例;CT检查结果显示:真阳性为56例,真阴性为2例,误诊0例,漏诊2例;颅脑B超检查结果显示:真阳性为52例,真阴性为1例,误诊1例,漏诊6例,见表2。
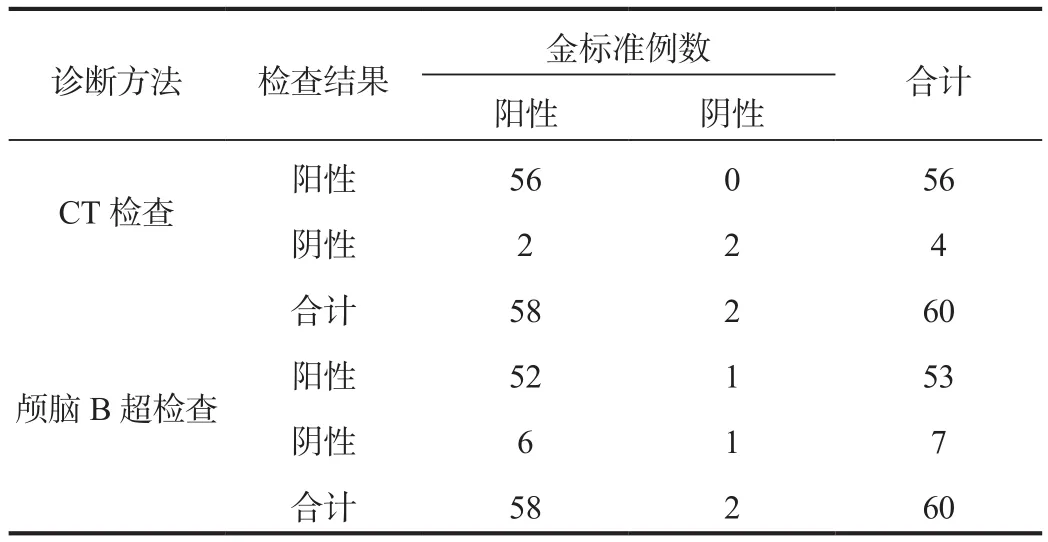
表2 两种检查方式检查结果比较(例)
2.3 诊断效能 两种检查方式的灵敏度、特异度、准确度、阳性预测值、阴性预测值经比较,差异均无统计学意义(均P> 0.05),见表3。
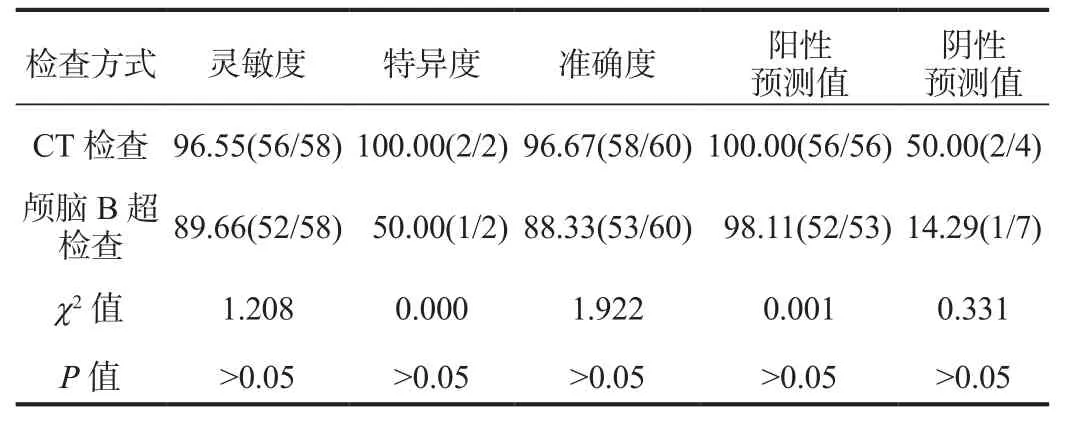
表3 两种检查方式的诊断效能比较(%)
3 讨论
新生儿颅内出血病情进展快,可导致急性颅压增高、脑干功能受损,以致新生儿死亡,因而尽早诊断、合理治疗是改善患儿生存质量的关键。CT检查对选择性神经元坏死的弥漫型皮层损伤、基底核和丘脑损伤,以及局灶性脑坏死等能提供重要的诊断信息,但对于小病灶容易漏诊,且有辐射,会对新生儿健康造成影响[4]。
颅脑B超检查是一种具有无放射性、可重复性且实时动态的一项检查,其可以获得受检脏器切面图像,能较为直观地观察脏器形态,具有费用低、操作简单、成像快、不需要使用镇静剂、可床边检查等优点,但在蛛网膜下腔、硬脑膜下的检出率较低[5]。本研究结果显示,颅脑B超检查在蛛网膜下腔、硬脑膜下部位的出血灶检出率均显著低于CT检测;颅脑B超检查在脑室管膜下、脑室内部位的出血灶检出率均高于CT检查,但两组比较,差异均无统计学意义,提示颅脑B超检查对脑室内、脑室管膜下出血灶显示优势较为明显,CT检查在蛛网膜下腔、硬脑膜下部位的出血灶检出率均高于颅脑B超检查,可根据患儿具体情况,选择检查方式。分析原因可能为,颅内出血与正常脑组织结构分界清晰,早期在颅脑B超检查中呈高回声反射,便于诊断,其主要是由于血液的声阻抗高于脑实质与脑脊液,不同声阻抗的组织形成界面,引起回声反射。而蛛网膜下腔、脑硬膜下出血表现为紧贴颅骨脑实质外高密度病灶,临近脑沟脑池脑实质受压变小且向对侧移位,同时颅脑外周本身呈正常回声反射,不宜鉴别血液或正常脑组织,因此颅脑B超检查只有在大量出血的情况下才能被发现。
新生儿大脑尚未发育成熟,内在的脑血管反应性和自动调节功能较差,使此处的内皮细胞受到缺氧、酸中毒、脑血流量的增加或减少等因素影响后,易出现坏死崩解,导致室管膜下胚胎生发层基质出血,随着出血量的不断增加,使出血向内穿破室管膜,血液经室管膜进入侧脑室,继而形成脑室内出血。CT诊断容易漏诊的原因主要是脑脊液与脑室内脉络丛交互在一起,且脑室内脉络丛出血量较小,同时脑室内血肿的密度表现与正常的脉络丛组织相一致,使正常组织与颅内出血病灶的结构无法被区分,导致漏诊[6]。颅脑B超检查主要通过前囟高频探头对很小的脉络丛血肿进行检测,在决定对脑室内出血连续腰穿的指征、治疗时脑室面积的监测以及腰穿疗效的评估中更起着关键作用,同时可以追踪病变、显示立体变化,而不受其成像分层的限制[7-8]。本研究结果显示,颅脑B超检查与CT检查的诊断效能经比较,差异均无统计学意义,提示颅脑B超检查与CT检查在新生儿颅脑出血中的诊断价值相同,但颅脑B超具备方便、快捷的优势,其中颅脑B超检查的限制性小、无电离辐射,可作为首选的诊断方式。
综上,CT检查和颅脑B超检查在诊断不同部位的颅内出血中均有各自的优势,临床上可根据出血部位、出血时间及出血量合理选择检查方式,以达到最佳诊断效果,但颅脑B超检查具有费用低、操作简单、成像快等特点,可作为首选诊断方式,此外,由于本研究样本量较小,未来仍需扩大样本量进行深入研究。
