应用低容量苯酚腹腔神经丛毁损治疗上腹部癌痛
2021-11-15鲁小敏顾裕平吴桂鹏史传岗
鲁小敏,顾裕平,吴桂鹏,史传岗
原发性腹部恶性肿瘤或原位肿瘤转移性扩散引起的与癌症相关的上腹部疼痛是顽固性疼痛的来源,常规的镇痛方法(包括口服药物镇痛、静脉用吗啡泵等)不能缓解此类疼痛[1-3]。腹腔神经丛毁损可用于缓解位于上腹部(左上腹、右上腹)、脐周以及下胸背部的癌性疼痛[4-6]。
通常用于永久性破坏腹腔神经丛的两种神经毁损剂是乙醇和苯酚[7]。乙醇导致腹腔神经丛内的神经内脂蛋白和黏蛋白立即沉淀,并使神经膜中的胆固醇和磷脂减少或缺失从而实现神经组织坏死;苯酚通过引起蛋白质凝结和神经结构坏死来实现与乙醇相似的神经溶解作用[8]。
乙醛脱氢酶(ALDH2)缺失会导致乙醇不耐受,大约半数的东亚人乙醛脱氢酶活性不足或缺失从而导致乙醇敏感性增加,在这些患者中行腹腔神经丛毁损禁忌使用乙醇而使用苯酚作为替代[8-10]。
本研究回顾性评估小剂量苯酚用于腹腔神经丛毁损在治疗上腹部肿瘤相关疼痛中的功效。根据患者疼痛评分、阿片类药物的每日摄入量、肿瘤生活质量指数评分、手术时间以及相关并发症的发生来衡量此种治疗方式的临床应用价值。
1 材料与方法
1.1 一般资料
这是一项回顾性观察性研究,研究对象是2017年12月至2019年12在海安市肿瘤医院和南通大学附属海安医院行腹腔神经丛毁损的上腹部癌性疼痛患者。该研究得到医院伦理审查委员会的批准,所有患者均签署风险知情同意书。
纳入标准:患者因原位肿瘤或者其他部位的肿瘤转移至上腹部导致严重的上腹部疼痛及下胸背部疼痛。患者的主要特征是无法通过药物或给药方式获得满意的止痛效果,这些药物包括逐步升级的口服麻醉类镇痛药、经皮阿片类药物、静脉内阿片类药物、舌下阿片类药物、新辅助疗法以及补充和替代药物,疼痛视觉模拟评分(VAS)≥5,或者VAS评分<5分但对药物的不良反应不能耐受;在最初的采集病史和体格检查期间,对患者广泛评估,包括疼痛的位置、性质,疼痛加重的因素,有无放疗病史或者肿瘤的进展导致穿刺路径组织解剖结构的变化等是否会影响手术操作。排除标准包括凝血障碍、穿刺点感染、败血症、腹水引起的腹痛、因精神或者交流障碍无法配合的患者。
1.2 方法
1.2.1 CT引导腹腔神经丛毁损治疗 手术前6~8 h,患者静脉补充1 000~2 000 mL平衡盐溶液以补充血容量防止术中和术后低血压的发生。患者进入CT治疗室后,侧卧于治疗床并在胸腰联合处垫薄枕,同时开放外周静脉,连接心电监护、吸氧、无创袖带血压监测。
胸背部贴定位栅,CT下定位做侧L1椎体前缘,规划好穿刺路径,并在体表标识好穿刺点。穿刺点常规消毒铺巾,背侧入路沿着穿刺路径将穿刺针放置至靶点(L1椎体前缘腹主动脉后缘,图1①)
穿刺针尾连接延长管,要求延长管中无气泡,以避免潜在的空气栓塞。注入含有对比剂的0.5%布比卡因和1∶200 000肾上腺素的测试剂量(通常1~2 mL),并询问患者上腹部疼痛是否减轻,再次对靶组织进行CT扫描,以确定对比剂的分布是否符合预期目标(有无对比剂血管内摄取或异常扩散,图1②)。在没有对比剂血管吸收和异常扩散的迹象后,以1 mL等分容量缓慢注入5 mL 6%苯酚水溶液,注射过程中反复观察患者的反应,并与其保持积极沟通,判断术中有无异常情况;注射结束后用含少量复方倍他米松的0.2%利多卡因溶液冲洗后拔除穿刺针,贴无菌贴膜。后患者俯卧30 min,以避免苯酚溶液向椎间孔扩散。持续2 h监测患者的术后恢复情况,以观察不良事件,无异常即可出院。出院后第1天要求专人看护,并将不良情况通知主诊医师。
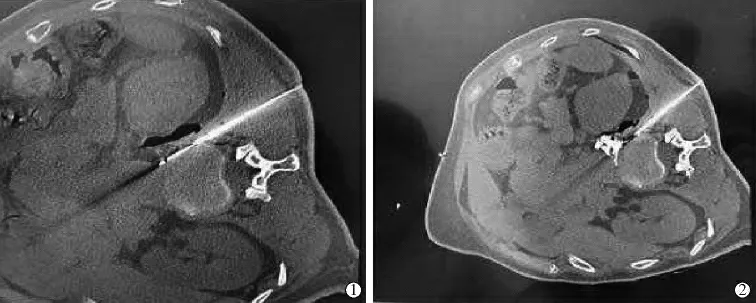
图1 穿刺并注药过程
1.2.2 术前术后数据收集 常规术前、术后1周以及术后1、3、6个月或患者生命终止等评估患者的疼痛评分、肿瘤患者生活质量指数、阿片类药物每日使用剂量。
采用VAS评分来评估疼痛程度(0分表示无痛,10表示最严重的疼痛)。
肿瘤患者生活质量指数评分(QOL):通过对情绪(心理方面)、活动(日常生活功能及社交能力)、睡眠等12个方面进行评分。生活质量指数评分满分为60分,生活质量极差为<20分,差为21~30分,一般为31~40分,较好为41~50分,良好的为51~60分。
阿片类药物消耗剂量的估算主要是将患者所使用的镇痛药物转换为等量口服吗啡的剂量[11]。
1.3 统计学分析
使用SPSS20.0统计软件进行统计分析,计量资料采用均数±标准差表示,计数资料采用百分比(%)表示,计量统计方法采用配对设计资料的单因素方差分析,以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
收集147例与此次治疗有关疼痛、吗啡当量消耗以及肿瘤患者生活质量指数的数据。所有患者年龄均在18岁以上,疼痛部位主要局限于上腹部、脐周、上腹部背侧、下胸部及其背部区域。手术之前,已排除腹部疼痛的非恶性和功能性原因。见表1。
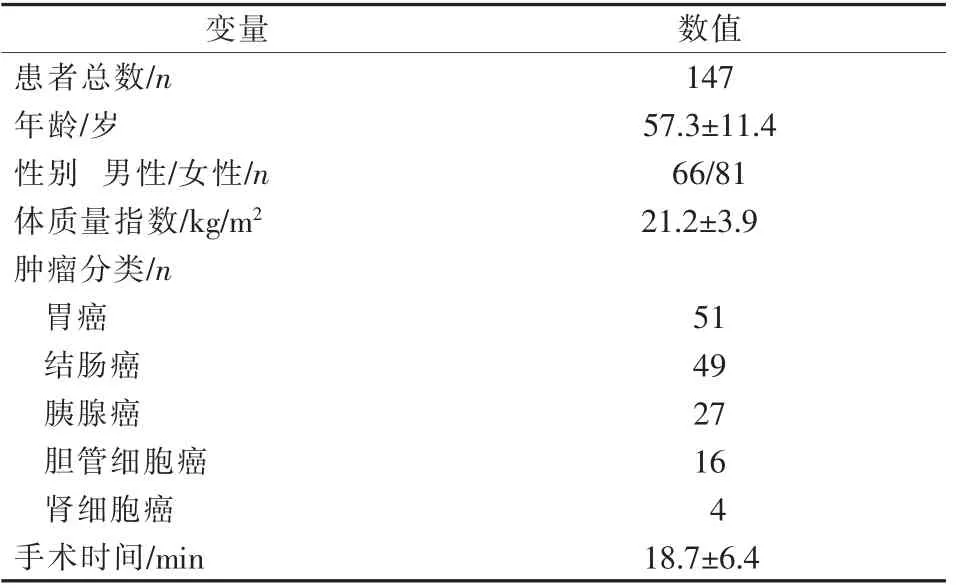
表1 患者基本资料
2.2 手术前后疼痛评分
与手术前相比,手术后1周、1、3和6个月疼痛评分明显降低,均P<0.05。见表2。

表2 术前与术后各时间段疼痛VAS评分比较
2.3 吗啡消耗量
在随访期间吗啡消耗量显著减少,术后与术前比较,吗啡消耗量下降显著(P<0.05)见表3。

表3 术前及术后各时间段吗啡消耗量
2.4 生活质量指数评分
术前肿瘤患者生活质量指数评分低于术后所有随访时间段评分(均P<0.05),见表4。

表4 术前以及术后各时间段QOL评分
2.5 并发症的发生
尽管术前给予1~2 L静脉补液,术中仍有40名患者(27.2%)出现了血压下降,平均血压比基线水平低20%以上,术中及术后间隙性推注适量的麻黄碱及通过静脉适当补充液体等对症处理。其中1例患者体位性低血压持续了4周,后至心血管内科接受治疗;持续2周的22例患者(14.9%)的发生暂时性腹泻,给予对症处理后自愈。有9例患者术中出现血管摄取对比剂,重新穿刺直到显示无血管吸收对比剂征象继续手术。所有患者术后均无上腹部灼痛感以及醉酒症状。
所有患者对手术均耐受良好,无严重的不良事件或疼痛评分增加的抱怨,无与此次治疗相关的重大手术相关事件。
3 讨论
本研究表明,低剂量苯酚用于腹腔神经丛毁损在治疗上腹内脏性癌痛有确切疗效。对于给予最大剂量的镇痛药物仍未能够有效控制疼痛的患者,采用小剂量苯酚行腹腔神经丛毁损来镇痛是安全、有效的。
低剂量苯酚用于腹腔神经丛毁损不仅仅可以应用于胰腺癌的疼痛,也可以用于其他上腹部恶性肿瘤或者由其他部位的肿瘤转移至上腹部导致的疼痛。此技术可以反复操作并避免早期植入鞘内止痛泵,此外具有相对较低的风险和较高镇痛收益,所以推荐这种镇痛疗法作为腹部恶性疼痛患者的最初选择,患者恢复快,总体报告的并发症发生率较低。体位性低血压和暂时性腹泻是腹腔神经丛毁损常见的并发症,发生率为38%~44%。本研究中低血压和暂时性腹泻的发生率分别为27.2%和14.9%。术中有9例患者出现血管吸收对比剂征象,此种情况下需要重新定位、穿刺,未发现苯酚的毒性症状(例如震颤和癫痫发作)和截瘫现象,亦没有发生其他罕见并发症如腹膜后血肿、气胸、心脏骤停和肾/肠损伤。
许多研究推荐在乙醇中加入局部麻醉剂来预防神经丛毁损后的灼痛(乙醇和局部麻醉剂的比率为3.4%~34%)[12-13],使用苯酚行腹腔神经丛毁损则不会发生,因为其有即刻镇痛效果[8]。据Ishiwatari等[14]的研究报道,使用乙醇行腹腔神经丛毁损出现腹部灼痛率为13%且有2例患者出现醉酒。
目前,与癌症相关的腹痛仍然难以治疗,在心理上和身体上都对患者家属造成了沉重的负担。高剂量的阿片类药物及其辅助药物通常只是部分有效,且因为其不良反应导致患者对此类药物的依从性降低。患者早期使用低剂量苯酚腹腔神经丛毁损可以增加对药物治疗的依赖性,以协助控制疼痛,从而有助于促进对肿瘤本身的治疗。
本研究尚有一定的局限性,首先回顾性研究并不能体现随机对照临床试验那样多的强效力的证据,所以建议今后进行交叉、随机、对照试验;其次,在手术前和手术后1周和之后每个月记录疼痛评分和吗啡当量消耗量的随访方式还是有一定的局限性,建议以后的研究与患者及家属保持必要的随时通信,将每日的病情变化、用药剂量等都要详细记录,直到生命终结,以充分了解小剂量NRCPB对预后的影响。
