不同瞳孔直径下角膜前表面散光与全角膜散光的差异及影响因素
2021-11-15邓嘉进邵东平张劲松
邓嘉进 邵东平 张劲松
每个人眼球都有不同程度的散光,完全没有散光的眼球是不存在的,所以说人眼并不是一个理想的光学系统,散光在不同程度上影响着人们的视力。角膜和晶状体的散光是人眼散光的最主要部分,在摘除晶状体后,纠正散光主要是纠正角膜散光。随着人工晶状体技术的革新,散光型人工晶状体开始开始应用于临床。从刚开始出现白内障手术时,它定位是简单的复明手术,但发展到今天,它已经成为了一种屈光手术。人眼角膜的散光其实是由角膜前和角膜后表面散光构成,但是人们常常将角膜前表面散光当作角膜散光。这是因为过去测量角膜后表面散光比较困难,而且过去认为角膜后表面散光占角膜散光的比例极小,就将角膜后表面散光不考虑在计算范围内。随着仪器测量技术的不断进步,人们开始着手研究角膜后表面散光,并发现其重要性。它对人们的视觉质量有着重大的影响。本文主要测量不同瞳孔直径下,探讨角膜后表面散光的对全角膜散光的影响,即角膜前表面散光与全角膜散光的差异性,以及分析其差异大小的相关影响因素。
资料与方法
一、一般资料
前瞻性病例对照研究。选取2018年6月至2020年6月就诊于南方医科大学附属南海医院行白内障手术的患者430例(796只眼)。其中男性201例,女性229例,年龄(66.2±12.0)岁(51~86岁)。选择标准:白内障手术患者。排除标准:(1)有其它眼科器质性疾病;(2)有外伤病史、眼手术病史。本研究所有患者均知情同意。
二、检测方法
所有的患者都由同一名操作熟练的眼科技师进行检查,采用德国LUMENIS眼前段分析仪对入选患者的角膜散光进行测量。选取数据均通过仪器的检测,选用图质最佳者作为分析数据,分别记录1、3、5、8 mm瞳孔直径下角膜前表面散光值及散光轴位、全角膜散光值及散光轴位、年龄、角膜平均屈光力、角膜散光值、中央前房深度、角膜中央厚度。
三、统计学分析方法
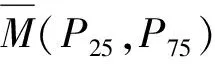
结 果
一、不同瞳孔直径下角膜前表面与全角膜散光值的一致性
不同瞳孔直径下角膜前表面与全角膜散光值见表1,图1。由数据可以看出,在瞳孔直径1、3、5、8 mm时,角膜前表面、全角膜散光值相比差异均有统计学意义(均P<0.001)。
二、不同瞳孔直径下角膜前表面与全角膜散光轴位的一致性
不同瞳孔直径下角膜前表面与全角膜散光轴位见表2,图2。由数据可以看出,瞳孔直径在8 mm时,角膜前表面、全角膜散光轴位差相比差异有统计学意义(P<0.05)。而瞳孔直径在1、3、5 mm时,两组轴位差相比差异无统计学意义(P>0.05)。
三、不同瞳孔直径下角膜前表面与全角膜散光值、散光轴位差的频数分布
不同瞳孔直径下角膜前表面与全角膜散光值、散光轴差频数分布见表3,4。由数据可以看出,大部分患者角膜前表面与全角膜散光值差在各个瞳孔直径下相差较小(<50 D),同时角膜前表面与全角膜散光轴位差在各个瞳孔直径下也相差较小(<5°)。但仍然可以发现,随着瞳孔直径增大,两组散光值差异显著的患者比例增大,在8 mm瞳孔直径下,两组散光值差异显著(≥150 D)的患者比例为0.63%;而在不同瞳孔直径下,两组散光轴位差异显著(≥30°)的比例并无明显区别。

表1 不同瞳孔直径下角膜前表面散光值和全角膜散光值的一致性
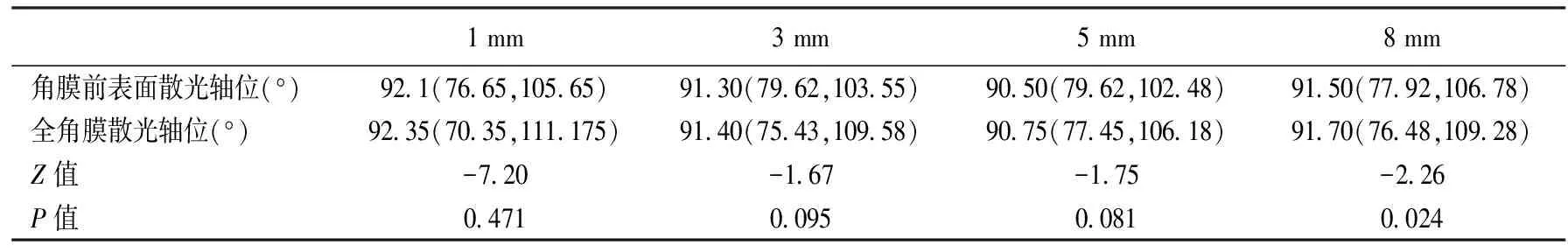
表2 不同瞳孔直径下角膜前表面散光轴位和全角膜散光轴位的一致性
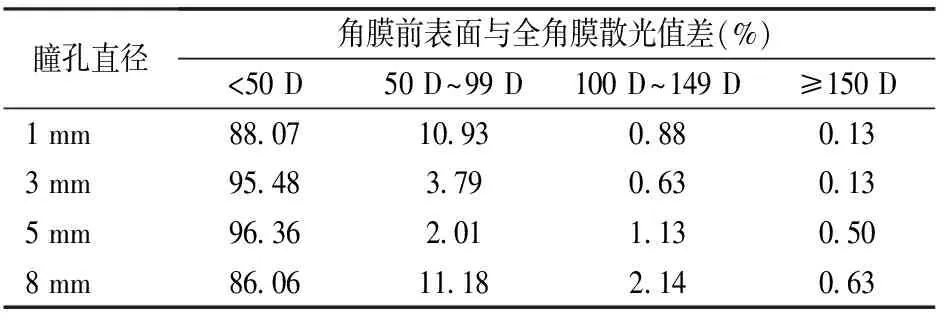
表3 不同瞳孔直径下角膜前表面与全角膜散光值差异的频数分布
表4 不同瞳孔直径下角膜前表面与全角膜散光轴位差异的频数分布
四、在8 mm瞳孔直径下角膜前表面与全角膜散光值差异的影响因素
在8 mm瞳孔直径下,将角膜前表面、全角膜散光值的差值与相关因素作相关分析,两组差值与年龄呈正相关(P<0.001),与中央前房深度呈负相关(P=0.01)。与角膜平均屈光力、角膜中央厚度、角膜散光值大小无明显关系(P>0.05)。
五、在8 mm瞳孔直径下角膜前表面与全角膜散光轴位差异的影响因素
将角膜前表面、全角膜散光轴位的差值与相关因素作相关分析,两组差值与年龄呈正相关(P<0.001),与角膜中央厚度呈正相关(P<0.05),与角膜散光值大小呈负相关(P<0.001),与角膜平均屈光力、中央前房深度无明显关系(P>0.05)。
讨 论
为了不断满足人们的高视觉质量要求,人工晶状体功能也逐渐完善,人工晶状体不仅仅可以起到一个透明的屈光介质的作用,还能纠正散光、老视等,能够为患者提供更好的视功能,白内障手术已经发展为屈光性手术。在白内障手术摘除了晶状体后,人的散光由角膜和人工晶状体共同组成的透镜影响着患者术后的视觉质量。完全规则的眼球是不存在的,当光线通过瞳孔不同部位相对应的角膜时,会导致不一样的散光。因此,在不同瞳孔条件下,角膜后表面散光影响是否存在意义,即角膜前表面散光与全角膜散光是否存在差异,以及分析不同条件下患者角膜前表面散光与全角膜散光的差异的相关影响因素,对指导散光型人工晶状体的个性化选择具有着重要意义。
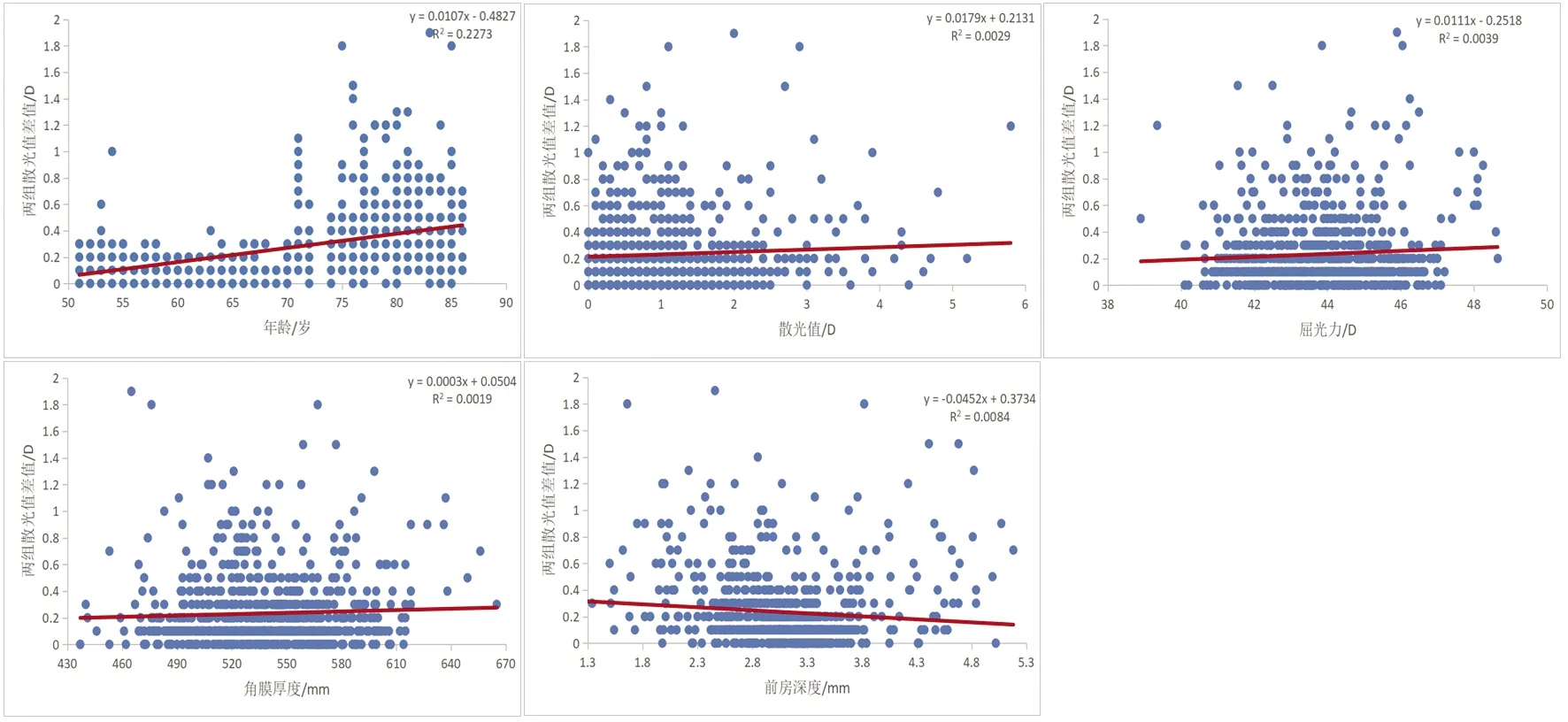
图1 在8 mm瞳孔直径下角膜前表面与全角膜散光值差异的影响因素
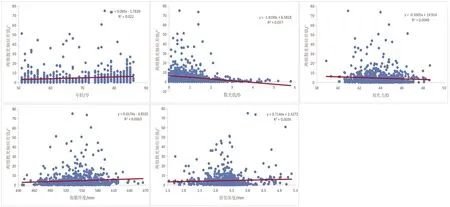
图2 在8 mm瞳孔直径下角膜前表面与全角膜散光轴位差异的影响因素
本研究发现,角膜前表面散光值与全角膜散光值在各个瞳孔直径下,均存在明显的差异,即角膜后表面散光值不能忽略不计。虽然角膜散光主要由角膜前表面散光构成,且以往在临床工作中,也是将角膜前表面散光当做角膜散光来计算。但随着检测仪器的不断更新,人工晶状体功能的完善,人们对视觉质量的要求增高,我们需要对角膜散光进行重新的认识。在不同瞳孔直径下,角膜前表面散光值均不能替代全角膜散光值,两者是有着明显的差异性的。
在8 mm瞳孔直径下,角膜前表面与全角膜散光轴位差异比较明显。角膜的散光是由于角膜并不规则,不同直径区域有不同的屈光力造成的[1,2]。对于年轻人或者是在夜间的时候,瞳孔会散大,这时候往往会出现眩光,这对人们的视力造成了影响[3]。不同的瞳孔直径,视网膜成像的质量不一样,一般瞳孔直径增大,会降低视网膜成像质量[4]。 在植入散光型人工晶状体的白内障手术当中,人工晶状体的轴位与角膜散光轴位的差异,会导致手术的失败,不仅不能有效地纠正散光,反而造成了更大的散光,从而严重影响患者术后的视觉水平[5]。
我们分析在不同瞳孔直径下,角膜前表面与全角膜散光值、散光轴位差的频数分布情况,发现绝大部分患者角膜前表面与全角膜散光值差在各个瞳孔直径下相差较小,同时角膜前表面与全角膜散光轴位差在各个瞳孔直径下也相差较小。这与我们过往的临床经验是一致的,这也是我们一直以来将角膜前面散光替代全角膜散光的重要原因。但从数据当中我们仍然可以发现两组之间的差别,在大瞳孔直径下,两组散光值差异显著的比例是明显高于小瞳孔直径下的。而在各个瞳孔直径下,两组散光轴位的差异显著的比例并无明显区别。这对于我们临床工作中有重要的指导意义。对于不同瞳孔直径的患者,我们需要密切的关注点不同,需重视角膜后表面散光,对于在不同瞳孔直径下,精确测量全角膜散光都是十分重要的。
我们进一步在8 mm瞳孔直径下进行分析,我们发现角膜前表面与全角膜散光值的差值、角膜前表面与全角膜散光轴位的差值均随着年龄增大而增大,这与多篇文献报道结果相似[6-8]。随着年龄的增长,角膜逐渐缺乏对称性,角膜表面由于变性或者是内皮细胞的功能降低导致其平整性发生了改变。除此之外,随着年龄的逐渐增长,泪膜的分泌量也逐渐减少,这也会使散光改变[9]。所以对于年龄较大的患者,手术时应采用测量全角膜散光以减少术后残留散光的产生。由此可以看出,角膜前表面散光与全角膜散光的差异在不同年龄人群中具有较大的体现。因此,在为白内障手术患者选择散光型人工晶状体时要充分考虑到患者年龄的影响。
角膜前表面与全角膜散光值的差值随着前房深度增加而减少。前房浅对角膜形态的改变有关,尤其对周边角膜的形态改变较大,从而导致角膜后表面散光值的增大。以往的研究显示,在可能影响测量屈光误差因素当中,前房深度占了20%~ 40%[10-12]。
角膜前表面与全角膜散光轴位的差值随着角膜厚度增厚而增大。这可能与角膜增厚,从而增加了角膜的不规则性,导致角膜后表面散光轴位的改变。角膜厚度的测量对角膜的屈光性手术十分重要,关系到手术的成败[13,14]。角膜中央厚度是角膜的重要参数,与角膜生物力学关系紧密[15]。 在植入散光型人工晶状体时,角膜厚度是术后效果息息相关的指标,是我们眼科医生的关注焦点。
角膜前表面与全角膜散光轴位的差值随着散光值变大而减少。其中原因暂未发现有相关文献的支持,有待今后更加详尽的研究,以为此研究结果提供更加充足的临床支持。
综上所述,对于植入散光型人工晶状体的白内障手术,应重视患者角膜后表面散光情况,减少误差的发生,这样患者术后才能获得良好的视觉质量。
本文选择正常眼进行角膜前表面散光与全角膜散光在不同瞳孔直径下是否存在差异进行研究,并探讨其差异的相关因素,为散光型人工晶状体的人植入提供了参考。但由于本研究所用仪器单一,瞳孔直径的设置范围有限,部分结果的原因尚未阐明,有待今后进一步的研究,从而指导临床实践当中,使白内障手术患者得到更加良好的视觉质量。
