眼眶黏膜相关淋巴组织结外边缘区 B细胞淋巴瘤71例的临床病理特征
2021-11-07唐丽娟张文忻高欢欢陈淑霞林健贤李永平张平
唐丽娟,张文忻,高欢欢,陈淑霞,林健贤,李永平,张平
(中山大学中山眼科中心,中山大学眼科学国家重点实验室,广州 510060)
近年来,眼眶淋巴瘤的发病率呈逐年增长的趋势,其中黏膜相关淋巴组织(mucosa-associated lymphoid tissue,MALT)结外边缘区B细胞淋巴瘤(以下简称MALT淋巴瘤)的发病率增长尤为明 显[1-2]。眼眶淋巴瘤是中老年人最常见的恶性眼眶肿瘤,约占眼眶肿瘤的55%,其中最常见的类型为MALT淋巴瘤,约占59%[3]。眼眶淋巴瘤中以男性和60岁左右老年人多见,双眼发病者占全部患者的10%左右[4-5]。但眼眶MALT淋巴瘤双眼发病率并未见相关研究统计。本研究对双眼MALT淋巴瘤的发病率进行了统计,并主要从病理方面着手去更深刻地认识这一类型的淋巴瘤。眼眶MALT淋巴瘤临床表现不典型,进展缓慢,容易误诊和漏诊,早期诊断并进行适当的治疗对本病的预后至关重要。临床上常用Ann Arbor分期[6]对此病进行分期,并以此制订合适的治疗方案。本研究收集 71例眼眶MALT淋巴瘤患者的临床、病理及影像资料进行分析,以提高对本病的认识。
1 对象与方法
1.1 对象
收集2020年1月至2020年12月中山大学中山眼科中心住院治疗的71例眼眶MALT淋巴瘤患者的临床相关资料。纳入标准:1)手术或活检的眼部肿物,经病理诊断为MALT淋巴瘤;2)病史资料完整。排除标准:经全身检查及病史询问,眼眶不是首发部位。
1.2 诊断方法
所有患者术前行常规眼科检查,辅助眼眶计算机断层扫描(computed tomography,CT)和/或磁共振成像(magnetic resonance imaging,MRI)检查。对术中切除的肿物进行组织学改变及免疫表型检查,全部病例行分化抗原簇(cluster of differentiate,CD)20、CD3、CD79a、CD5、B
细胞淋巴瘤因子2(B-cell lymphoma 2,Bcl-2)、Kappa、Lambda、CD21、CDl0、Cyclin D1、肌酸磷酸激酶(creatine phosphokinase,CK)及Ki-67标记,对组织学改变不典型的20例病例行基因重排或/和染色体易位检测等基因检查。MALT淋巴瘤诊断依据:1)肿瘤由小至中等大小的淋巴样细胞组成,瘤细胞呈弥漫或片状生长,细胞质淡染,核小到中等、不规则,染色质稍稀疏,核仁不明显,部分细胞呈单核样淋巴瘤细胞改变,部分病例可见浆细胞分化,呈片状增生。2)免疫组织化学染色表现:CD20(+)、Bcl-2(+)及CD79a(+),CD3散在(+),CD5散在(+),CD21[滤泡树突状细胞(follicular dendritic cell,FDC)网破坏],Ki-67<30%,CD10(−),Cyclin D1(−),伴浆细胞分化的病例kappa与lambda的表达不对称。3)基因重排或(和)染色体易位检测等基因检查,显示为B细胞重排结果阳性。
1.3 统计学处理
应用SPSS 20.0软件进行数据分析。计量资料以平均值或最小和最大值表示;计数资料以例(%)表示。
2 结果
2.1 临床特征
71 例患者中,男38 例(53.52%),女33 例 (46.48%);左侧31 例(43.66%),右侧34 例(47.89%),双侧6例(8.45%);复发者4例(5.63%)。平均年龄55.7[中位59.2(23~84)]岁。平均病程3.2年[中位2.3年(3个月~15年)]。临床表现主要为局部肿块或/和轻度眼球活动受限,肿物较大者可见眼球突出、上睑下垂、异物感、复视及眼球活动明显受限等症状。本研究中,肿瘤呈弥漫性生长者22例(30.99%),边界不清,在眼球前后、肌锥内外间隙弥漫生长;局限性生长者49例(69.01%),其中边界清楚孤立性生长者33例(46.48%),边界欠清不规则生长者38例(53.52%),多位于眶前部,以外上方最常见,累及泪腺者 45例(63.38%)。6例双眼发病患者经检查未发现有全身淋巴瘤改变。
2.2 影像学特征
所有患者行CT或/和MRI 检查,CT检查可见病变部位呈中等密度的软组织块影,密度较均匀,未见明显骨质破坏。MRI检查显示肿物呈“铸造样”,未侵犯眼球内结构,信号均匀,T1加权成像(T1-weighted imaging,T1WI)多呈中等信号,T2加权成像(T2-weighted imaging,T2WI)多呈稍高或等信号(图1)。

图1 MALT淋巴瘤患者MRI表现:眶上方可见软组织影,T1WI病变呈中等信号,信号较均匀,呈“铸造样”,眼球内未见侵犯Figure 1 Images of MALT lymphoma:the lesion located upper the orbits,T1WI image of MALT lymphoma showed isointensity signal and“casting”sign,no intraocular invasion was observed
2.3 病理学特征
眼眶MALT结外边缘区B细胞淋巴瘤肿瘤组织切面呈灰白,质地中等,与周围组织界限较清,无明显包膜(图2)。组织病理检查可见肿瘤由小至中等大小的淋巴样细胞组成,瘤细胞呈弥漫或片状生长,细胞质淡染,核小到中等、不规则,染色质稍稀疏,核仁不明显,部分细胞呈单核样淋巴瘤细胞改变(图2),部分病例可见浆细胞分化(9/71,图2),呈片状增生;部分病例中可见到腺上皮被瘤细胞侵蚀破坏,形成淋巴上皮病变。免疫组织化学染色结果:CD20(+)、Bcl-2(+)及CD79a(+),CD3散在(+),CD5散在(+),CD21(FDC网破坏),Ki-67<30%,CD10(−),Cyclin D1(−),伴浆细胞分化的病例kappa与lambda的表达不对称(图3)。其中,组织学改变不典型的20例病例均行基因重排或/和染色体易位检测等基因检查,结果显示B细胞重排阳性。
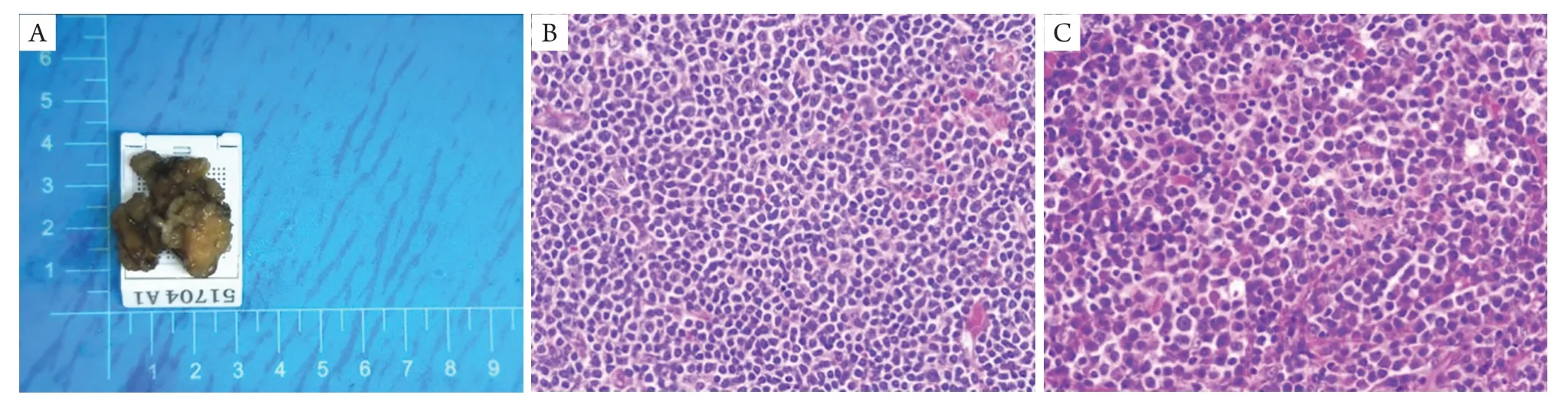
图2 眼眶MALT淋巴瘤的大体及HE染色表现Figure 2 The gross and HE staining manifestations of the orbital MALT lymphoma

图3 眼眶MALT淋巴瘤免疫组组织化学结果显示:CD20弥漫阳性,kappa及lambda不对称表达,Ki-67指数约10%阳性(×100)Figure 3 Immunohistochemistry results of orbital MALT lymphoma showed diffuse positive CD20,asymmetric expression of kappa and lambda,and about 10% positive Ki-67 index (×100)
3 讨论
MALT淋巴瘤是最常见的眼眶淋巴瘤[7-8],常见于中老年人,本研究中以男性多见,平均年龄为55.4岁。本病发病缓慢、病程为数月至数年不等,呈惰性表现,对放疗敏感,较少发生转移,10年生存率高。多为单眼发病,本研究中65例为单眼,6例为双眼。有研究[9]报道,鹦鹉热衣原体感染和自身免疫因素可能是引起眼眶淋巴瘤的病因。对于MALT淋巴瘤病因的推测有很多,需要进一步探讨。肿瘤可发生于眶内任何部位,多位于眶上部及眶前部,常累及泪腺[10]。本研究38例位于眶上方,20例位于眶前部,13例位于眼眶其它位置,累及泪腺者45例。早期一般无明显症状,主要表现为局部肿块或轻度眼球活动受限,随着肿物逐渐增大,可出现眼球突出、异物感、复视及眼球活动严重受限等症状。眼眶淋巴瘤可为弥漫性病变也可为局限性病变,弥漫性病变多包绕眼球呈铸形生长,一般不导致眼球、眼外肌及眶骨等解剖结构的移位变形,不伴骨质破坏。MALT结外边缘区B细胞淋巴瘤在CT和MRI上常呈“铸造样”表现,不引起骨质破坏,病程较长者可出现骨质吸收变薄,罕见突破眼球壁向眼内生长[10]。
眼眶MALT淋巴瘤为B细胞来源淋巴瘤,病理表现为瘤细胞呈弥漫或片状生长;部分病例可见不规则或者萎缩的生发中心,中心外细胞为小至中等大小的淋巴细胞,部分病例可出现浆细胞分化,淋巴细胞细胞质淡染,部分区域可见细胞质呈空泡状改变,细胞呈单核样改变,核不规则,核仁不明显;一般可见散在的中心母细胞或免疫母细胞样的大细胞,不形成簇或片;部分可见腺上皮被瘤细胞侵蚀破坏,形成淋巴上皮病变。免疫表型分析在淋巴瘤的亚型诊断及鉴别诊断中发挥重要作用。MALT淋巴瘤通常表达多种B细胞标志物,如阳性表达CD20、CD79和Bcl-2等,而Cyclin D1、CD5和CD23则表达阴性。免疫球蛋白重链或轻链的限制性表达有助于区别良性淋巴细胞增生性病变及排除T细胞来源淋巴瘤。CD5及Cyclin D1阳性提示为套细胞淋巴瘤,CD10阳性则提示为滤泡性淋巴瘤。MALT淋巴瘤的Ki-67指数较低,10%~30%不等,提示瘤细胞增生活跃程度较低,属于低度恶性肿瘤[11],与本研究中的结果一致。伴浆细胞分化的病例通常可见kappa及lambda的表达不对称,故二者的单一性表达对诊断伴有浆细胞分化的淋巴瘤有重要的参考价值。某些表现不典型的病例在组织形态及免疫组织化学上难以鉴别,可应用受体基因重排克隆性分析检测病变组织的克隆性,对判断病变良恶性有一定的帮助[8]。B细胞重排阳性提示为B细胞淋巴瘤,阴性则提示为良性病变,T细胞重排阳性则提示为T细胞来源淋巴瘤。
虽然MALT结外边缘区B细胞淋巴瘤属于低度恶性肿瘤,但有少数病例在数年后可向弥漫大B细胞淋巴瘤转化,因此需要对MALT结外边缘区B细胞淋巴瘤患者进行密切随访,警惕其向高度恶性淋巴瘤转化[12]。确诊后行全身检查,根据临床分期、病理及基因检测结果给予观察、放射治疗和/或化学治疗。对于合并有全身病变的眼眶MALT结外边缘区B细胞淋巴瘤患者需联合化学治疗和生物靶向治疗。有研究[13]报道,手术局部切除及全部切除与MALT淋巴瘤的复发无明显关联。目前认为放射治疗有明显疗效,1A期患者局部放射治疗后5年、10年生存率分别为96%和89.6%[14]。Olsen等[15]研究发现:MALT结外边缘区B细胞淋巴瘤的10年无病生存率为92%。位于眼眶深部者、包绕眼球生长者可行部分切除,术后需进行放射治 疗[16-18]。一般采用30 Gy/3周的剂量就能取得较好的疗效,没有必要使用过高的照射剂量,以减轻不良反应[14]。本研究4例患者为复发性的MALT淋巴瘤,但尚未见全身转移。有研究[19]显示:复发后可再行放射治疗,仍可取得良好的效果。有研究[20]发现:单侧和双侧眼眶MALT结外边缘区B细胞淋巴瘤的复发率无差异。但Demirci等[21]行多因素分析发现:双侧眼眶淋巴瘤患者更易进展为全身淋巴瘤。本研究6例双眼发病患者经检查未发现有全身淋巴瘤改变。
综上所述,眼眶MALT淋巴瘤是最常见的眼眶淋巴瘤,发病缓慢、呈惰性表现,正确分期和诊断对眼眶淋巴瘤的治疗至关重要。在病理改变不典型时,MALT淋巴瘤的诊断不仅要依据临床表现和组织学检查,还需结合免疫组织化学及分子遗传学检测方法,以进行鉴别诊断及基因分析等。原发于眼眶的MALT淋巴瘤预后较好,但其是有长期复发风险的惰性淋巴瘤,少数可局部复发或多年后进展为高级别淋巴瘤或全身淋巴瘤,建议对淋巴瘤患者进行长期的系统性随访。
开放获取声明
本文适用于知识共享许可协议(Creative Commons),允许第三方用户按照署名(BY)-非商业性使用(NC)-禁止演绎(ND)(CC BY-NC-ND)的方式共享,即允许第三方对本刊发表的文章进行复制、发行、展览、表演、放映、广播或通过信息网络向公众传播,但在这些过程中必须保留作者署名、仅限于非商业性目的、不得进行演绎创作。详情请访问:https://creativecommons.org/licenses/by-ncnd/4.0/。