超声引导下经支气管针吸活检治疗胸内巨大甲状腺囊肿所致气道狭窄1例
2021-11-06鲍晓利唐楠
鲍晓利,唐楠
(重庆市涪陵中心医院呼吸与危重症科,重庆408000)
甲状腺囊肿临床较为常见,其大小不一,较小的甲状腺囊肿往往无症状,不需要治疗。但甲状腺囊肿较大、产生局部压迫症状或外观改变者,需要积极处理。超声支气管镜(endobronchial ultrasound,EBUS)已广泛应用于临床[1],可与针吸结合使用,以获取气道外病变的活检样本,即超声引导下经支气管针吸活检(EBUS-guided transbronchial needle aspiration,EBUS-TBNA)[2],其主要用于肺癌的诊断与淋巴结分期、纵隔良恶性疾病的鉴别诊断[3-4]。目前,国内关于EBUS-TBNA 治疗胸内巨大甲状腺囊肿致气道重度狭窄的病例报道较罕见。笔者采用EBUS-TBNA 治疗胸内巨大甲状腺囊肿致气道重度狭窄1例,效果较满意。现报道如下:
1 临床资料
1.1 病史
患者女,50 岁,农民。因“咳嗽、气促1 个月余”于2020年8月14日入院。1个月余前患者无诱因开始出现刺激性干咳伴进行性活动性呼吸困难,无畏寒、发热、胸痛、咯血、胸闷、心悸、黑朦和晕厥等症状。
1.2 查体
体温36.8℃,呼吸24次/min,脉搏86次/min,血压124/80 mmHg,呼吸稍促、口唇无紫绀,颈部气管居中,无明显三凹征,双侧颈部未扪及肿大的淋巴结,甲状腺可扪及,质偏硬,无压痛,表面欠光滑,可随吞咽上下移动,双侧甲状腺听诊无血管杂音,双肺呼吸音减弱,双肺未闻及明显干湿性啰音。心腹查体均正常。
1.3 辅助检查
血常规:白细胞6.66×109/L,中性粒细胞比例67.00%,血红蛋白144 g/L,血小板194×109/L。红细胞沉降率8 mm/h,白细胞介素-6 2.13 pg/mL,降钙素原<0.020 ng/mL,C-反应蛋白2.71 mg/L,甲状腺功能五项正常,甲状腺球蛋白、降钙素、癌胚抗原无异常,抗甲状腺球蛋白抗体236.60 IU/mL,甲状腺过氧化物酶16.16 IU/mL。心电图未见异常。胸部增强CT提示:上纵隔左侧区见最大层面约60 mm×42 mm囊性灶,边界清楚,密度均匀,似与甲状腺左侧叶相连,气管受压变窄移位,增强扫描未见确切异常强化。见图1。
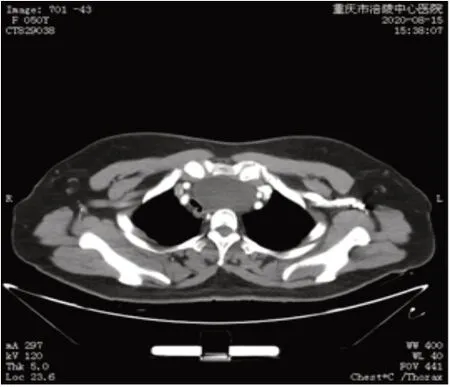
图1 术前胸部增强CTFig.1 Preoperative enhanced chest CT
1.4 治疗经过
请甲状腺外科和血管外科会诊后,诊断为胸内巨大甲状腺囊肿,建议在全身麻醉下手术治疗,但该患者拒绝外科手术,遂于2020年8月17日在喉罩通气全身麻醉下行超声支气管镜检查。镜下所示:声门下方约3.5 cm 气管左侧壁外压性隆起导致气管狭窄,狭窄长度约4.5 cm(图2),术中在超声实时引导下采用穿刺针(生产厂家:Olympus,型号:NA-201SX-402)行针吸穿刺(图3),进针2.0 cm,使用Vaclok注射器回抽至20 mL形成负压吸引,针刺抽吸出棕黄色液体90 mL,标本送检,行常规、生化、细菌培养及脱落细胞检查。常规提示细胞数1×106/L,李凡他试验(-),生化检查结果提示:总蛋白13.9 g/L、白蛋白9.1 g/L、球蛋白4.8 g/L、腺苷脱氨酶1.6 IU/mL、乳酸脱氢酶66 U/L,穿刺液细菌培养未见细菌及真菌生长,液基薄层未找到肿瘤细胞。
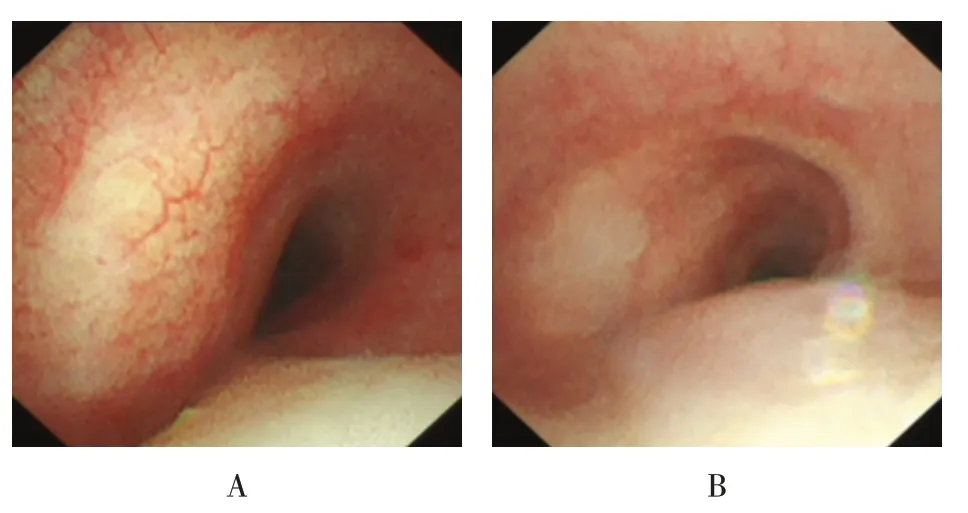
图2 EBUS-TBNA前超细支气管镜镜下图像Fig.2 Ultra-fine bronchoscope image before EBUSTBNA

图3 EBUS-TBNA术中及术后图像Fig.3 Intraoperative and postoperative images of EBUS-TBNA
2 结果
经针吸抽液后患者咳嗽、气促明显改善。复查胸部CT 提示:上纵隔左侧区囊性灶抽液术后,病灶范围约34 mm×24 mm。病灶较前明显缩小,气管受压变窄移位较前明显缓解。见图4。患者术后咳嗽、气促症状缓解,无术后出血、感染等并发症,遂安排出院,院外门诊密切随访中。
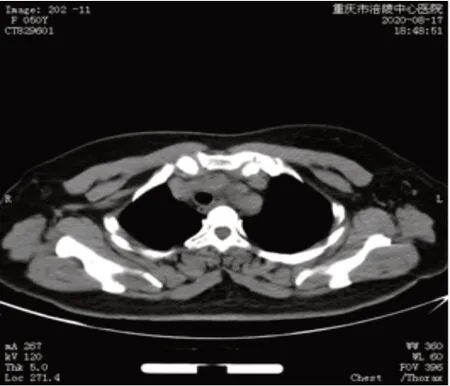
图4 术后复查胸部CTFig.4 Chest CT reexamined after needle aspiration
3 讨论
甲状腺囊肿是较为常见的良性病变,一般没有压痛,囊肿与周围组织之间没有明显粘连[5-6],超声检查常显示囊性暗区[7]。典型甲状腺囊肿的CT影像多为边界清晰的类圆形单房或多房囊性病变,增强扫描无明显强化。本例患者根据上述影像学特征,并通过EBUS-TBNA获得囊肿液,诊断为甲状腺囊肿。
大多数甲状腺囊肿是由于结节性甲状腺肿或甲状腺腺瘤发生退行性变、出血或缺血坏死液化所致,部分为甲状腺腺瘤滤泡相互融合而形成,极少数来源于甲状舌管或后鳃体残余或甲状腺癌出血、坏死[8]。依据病变部位可分为颈内型、纵隔型和异位型。针对纵隔甲状腺囊肿,体积较小时患者可无任何临床症状,仅在体检或影像学筛查时发现。随着囊肿持续生长,存在囊内出血的风险,且产生局部压迫症状,会引起声音嘶哑、呼吸困难及咽部不适等症状,如不能进行及时有效治疗,可能对气管造成压迫,甚至引起气管软化塌陷,导致窒息,危及生命。此例患者即因胸内甲状腺巨大囊肿所致呼吸困难。
甲状腺囊肿治疗方式的选择主要取决于病变的位置与体积的大小,既往常采用手术切除。近年来,超声介入下硬化治疗以及射频消融等微创治疗,如局部抽吸和无水乙醇冲洗,既可减轻患者痛苦,又提供了令人满意的结果,但微创治疗主要适用于浅表小囊肿(直径<30 mm),术后可能发生继发性出血,且有复发的可能。治疗深部甲状腺囊肿(直径>30 mm),手术切除是首选方案[9],复发率较低,但外科手术治疗费用高,存在术中出血、喉返神经损伤导致永久性声嘶等风险,且术后瘢痕形成影响美观。本研究中的囊肿最大直径为60 mm,位置较深且靠近气管。EBUS-TBNA 技术避免了手术带来的创伤,为无法进行手术或不愿手术的患者提供了新的选择。本例患者整个EBUS-TBNA 过程耐受良好,结合LI 等[10]的报道,笔者认为,EBUS-TBNA 技术是治疗气管附近深部甲状腺囊肿的可行方法。在既往报道[11-12]中,有2例患者采用EBUS-TBNA 治疗胸骨后甲状腺病变出现了严重的术后感染。也有研究[3]报道,EBUS-TBNA技术在抽吸和处理甲状腺病变时容易发生感染。LI等[10]认为,为了降低感染的发生率,应考虑三个关键步骤:使用全身麻醉,围手术期使用抗生素,减少抽吸频率。
综上所述,EBUS-TBNA 治疗靠近气道的深部甲状腺囊肿是可行的。但其远期疗效和安全性仍需通过大样本临床研究进行验证。
